Προδρομικός πλακούντας κατά τη διάρκεια της εγκυμοσύνης: τι είναι, ταξινόμηση και επιλογές παράδοσης. Προβλήματα κατά την εγκυμοσύνη: όλα για τον προδρομικό πλακούντα
προδρομικός πλακούντας
0 USD
Ο πλακούντας (μετά τον τοκετό, τόπος του παιδιού) είναι μια σημαντική εμβρυϊκή δομή που εφαρμόζει σφιχτά στο εσωτερικό τοίχωμα της μήτρας και παρέχει επαφή μεταξύ των οργανισμών της μητέρας και του εμβρύου. Κατά τη διάρκεια της εγκυμοσύνης, ο πλακούντας παρέχει διατροφή στο έμβρυο και την αναπνοή του, επιπλέον, εκτελεί προστατευτικές, ανοσοποιητικές και ορμονικές λειτουργίες.
Φυσιολογική θέση του πλακούντα
Φυσιολογική θεωρείται η θέση του πλακούντα στην περιοχή των οπίσθιων και πλευρικών τοιχωμάτων του σώματος ή στον πυθμένα της μήτρας, δηλαδή στις περιοχές με την καλύτερη παροχή αίματος στον μυ της μήτρας. Η προσκόλληση του πλακούντα στο οπίσθιο τοίχωμα είναι βέλτιστη, καθώς βοηθά στην προστασία του από τυχαία βλάβη.
προδρομικός πλακούντας
Στην περίπτωση που ο πλακούντας είναι προσκολλημένος τόσο χαμηλά ώστε να επικαλύπτει το εσωτερικό στομάχι σε κάποιο βαθμό, μιλούν για προδρομικό πλακούντα. Στη μαιευτική και γυναικολογία, ο προδρομικός πλακούντας εμφανίζεται στο 0,1-1% όλων των γεννήσεων. Όταν ο πλακούντας επικαλύπτει πλήρως το εσωτερικό στόμιο, υπάρχει μια παραλλαγή πλήρους προδρομικού πλακούντα. Αυτός ο τύπος παθολογίας εμφανίζεται στο 20-30% των περιπτώσεων του αριθμού των παρουσιάσεων. Με μερική επικάλυψη του εσωτερικού φάρυγγα, η κατάσταση θεωρείται ως ατελής προδρομικός πλακούντας (συχνότητα 35-55%). Με τον εντοπισμό του κάτω άκρου του πλακούντα στο ΙΙΙ τρίμηνο σε απόσταση μικρότερη από 5 cm από τον εσωτερικό φάρυγγα, διαγιγνώσκεται μια χαμηλή θέση του πλακούντα.
Με τον προδρομικό πλακούντα σε όλα τα στάδια της εγκυμοσύνης, η πιο συχνή και τρομερή επιπλοκή είναι η αιμορραγία. Με την εμφάνιση αιματηρών εκκρίσεων από το γεννητικό σύστημα οποιασδήποτε έντασης, η έγκυος πρέπει να μεταφερθεί στο πλησιέστερο μαιευτήριο με ασθενοφόρο το συντομότερο δυνατό.
Ο προδρομικός πλακούντας είναι μια πολύ τρομερή διάγνωση, η συχνότητα της περιγεννητικής θνησιμότητας με τον πρόδρομο πλακούντα φτάνει το 7-25%, και η μητρική θνησιμότητα λόγω αιμορραγίας και αιμορραγικού σοκ είναι 3%. Η εγκυμοσύνη με πλήρη προδρομικό πλακούντα σχεδόν πάντα τελειώνει πρόωρα και τα παιδιά, αντίστοιχα, γεννιούνται πρόωρα, που είναι η κύρια αιτία νοσηρότητας και θνησιμότητας στα πρόωρα νεογνά.
Αιτίες
Ο προδρομικός πλακούντας οφείλεται συχνότερα σε παθολογικές αλλαγές στο ενδομήτριο που διαταράσσουν τη διαδικασία προσκόλλησης του εμβρυϊκού ωαρίου και το σχηματισμό του χορίου.
Τέτοιες αλλαγές μπορεί να προκληθούν από:
- φλεγμονή (τραχηλίτιδα, ενδομητρίτιδα),
- χειρουργικές επεμβάσεις (διαγνωστική απόξεση, χειρουργική διακοπή εγκυμοσύνης, συντηρητική μυομεκτομή, καισαρική τομή, διάτρηση μήτρας),
- πολλαπλές περίπλοκες γεννήσεις.
Οι πιθανές αιτίες του προδρομικού πλακούντα περιλαμβάνουν:
- ενδομητρίωση,
- ινομυώματα της μήτρας,
- ανωμαλίες της μήτρας (υποπλασία, δίκερως),
- πολύδυμη εγκυμοσύνη.
Σε σχέση με αυτούς τους παράγοντες, η επικαιρότητα της εμφύτευσης του εμβρυϊκού ωαρίου στα ανώτερα τμήματα της κοιλότητας της μήτρας διαταράσσεται και η προσκόλλησή του εμφανίζεται στα κάτω τμήματα. Ο προδρομικός πλακούντας είναι πιο πιθανό να αναπτυχθεί σε επανέγκυες γυναίκες (75%) από ό,τι σε άτοκες γυναίκες.
Κλινικές ΕΚΔΗΛΩΣΕΙΣ
Οι κύριες εκδηλώσεις του προδρομικού πλακούντα είναι η επαναλαμβανόμενη αιμορραγία της μήτρας ποικίλης βαρύτητας. Κατά τη διάρκεια της εγκυμοσύνης, αιμορραγία λόγω προδρομικού πλακούντα καταγράφεται στο 34% των γυναικών, κατά τη διάρκεια του τοκετού - στο 66%. Η αιμορραγία μπορεί να αναπτυχθεί σε διαφορετικά στάδια της εγκυμοσύνης - από το πρώτο τρίμηνο έως τον τοκετό, αλλά πιο συχνά - μετά την 30η εβδομάδα της εγκυμοσύνης. Την παραμονή του τοκετού, λόγω περιοδικών συσπάσεων της μήτρας, συνήθως αυξάνεται η συχνότητα και η ένταση της αιμορραγίας.
Η αιτία της αιμορραγίας είναι η επαναλαμβανόμενη αποκόλληση του παρουσιαζόμενου τμήματος του πλακούντα, η οποία συμβαίνει λόγω της αδυναμίας του πλακούντα να τεντωθεί μετά το τοίχωμα της μήτρας κατά την ανάπτυξη της εγκυμοσύνης ή του τοκετού. Με την αποκόλληση, εμφανίζεται μερικό άνοιγμα του μεσολαχνικού χώρου, το οποίο συνοδεύεται από αιμορραγία από τα αγγεία της μήτρας. Το έμβρυο ταυτόχρονα αρχίζει να βιώνει υποξία, καθώς η απολεπισμένη περιοχή του πλακούντα παύει να συμμετέχει στην ανταλλαγή αερίων. Με τον προδρομικό πλακούντα, η αιμορραγία μπορεί να προκληθεί από σωματική δραστηριότητα, βήχα, σεξουαλική επαφή, καταπόνηση κατά τη διάρκεια των κινήσεων του εντέρου, κολπική εξέταση, θερμικές επεμβάσεις (ζεστό μπάνιο, σάουνα).
Η ένταση και η φύση της αιμορραγίας συνήθως οφείλεται στο βαθμό του προδρομικού πλακούντα. Ο πλήρης προδρομικός πλακούντας χαρακτηρίζεται από την ξαφνική ανάπτυξη αιμορραγίας, την απουσία πόνου και την άφθονη απώλεια αίματος. Στην περίπτωση του ατελούς προδρομικού πλακούντα, η αιμορραγία, κατά κανόνα, αναπτύσσεται πιο κοντά στην περίοδο του τοκετού, ιδιαίτερα συχνά στην αρχή του τοκετού, κατά την περίοδο εξομάλυνσης και ανοίγματος του φάρυγγα. Όσο μεγαλύτερος είναι ο βαθμός του προδρομικού πλακούντα, τόσο πιο νωρίς και πιο έντονη είναι η αιμορραγία. Η αιμορραγία με προδρομικό πλακούντα χαρακτηρίζεται από εξωτερικό χαρακτήρα, ξαφνική έναρξη χωρίς ορατά εξωτερικά αίτια (συχνά τη νύχτα), απελευθέρωση κόκκινου αίματος, ανώδυνη και υποχρεωτική επανάληψη.
Στο τρίμηνο ΙΙ-ΙΙΙ της εγκυμοσύνης, ο εντοπισμός του πλακούντα μπορεί να αλλάξει λόγω της μεταμόρφωσης του κατώτερου τμήματος της μήτρας και των αλλαγών στην ανάπτυξη του πλακούντα προς την κατεύθυνση καλύτερης παροχής αίματος περιοχών του μυομητρίου. Αυτή η διαδικασία στη μαιευτική ονομάζεται «μετανάστευση του πλακούντα» και ολοκληρώνεται μέχρι την 34η-35η εβδομάδα της κύησης.
Διαγνωστικά
Η ασφαλέστερη αντικειμενική μέθοδος για την ανίχνευση του προδρομικού πλακούντα, που χρησιμοποιείται ευρέως από μαιευτήρες και γυναικολόγους, είναι ο υπέρηχος. Κατά τη διάρκεια της ηχογραφίας, προσδιορίζεται μια παραλλαγή (ατελής, πλήρης) του προδρομικού πλακούντα, το μέγεθος, η δομή και η περιοχή της επιφάνειας παρουσίασης, ο βαθμός αποκόλλησης κατά την αιμορραγία, η παρουσία οπισθοπλακουντικών αιματωμάτων, η απειλή αποβολής. , η «μετανάστευση του πλακούντα» προσδιορίζεται στη διαδικασία των δυναμικών μελετών.
Μέθοδοι Θεραπείας
Η τακτική της διεξαγωγής της εγκυμοσύνης με τον προδρομικό πλακούντα καθορίζεται από τη σοβαρότητα της αιμορραγίας και τον βαθμό απώλειας αίματος. Στο I-II τρίμηνο, ελλείψει κηλίδων, μια έγκυος με προδρομικό πλακούντα μπορεί να βρίσκεται υπό την επίβλεψη εξωτερικού ιατρείου μαιευτήρα-γυναικολόγου. Ταυτόχρονα, συνιστάται ένα προστατευτικό καθεστώς, το οποίο αποκλείει παράγοντες που προκαλούν αιμορραγία (σωματική δραστηριότητα, σεξουαλική ζωή, στρεσογόνες καταστάσεις κ.λπ.)
Σε ηλικία κύησης άνω των 24 εβδομάδων ή σε αιμορραγία που έχει ξεκινήσει, η εγκυμοσύνη παρακολουθείται σε μαιευτήριο. Οι θεραπευτικές τακτικές για τον προδρομικό πλακούντα στοχεύουν στη μεγιστοποίηση της παράτασης της εγκυμοσύνης. Συνταγογραφούνται ανάπαυση στο κρεβάτι, αντισπασμωδικά και τοκολυτικά φάρμακα, διορθώνεται η σιδηροπενική αναιμία (παρασκευάσματα σιδήρου).
Ο πλακούντας είναι ένα ζωτικό όργανο για το μωρό όσο βρίσκεται στη μήτρα. Μέσω του χώρου του παιδιού, το μωρό λαμβάνει όλα τα θρεπτικά συστατικά και τις βιταμίνες που του επιτρέπουν να αναπτυχθεί σωστά. Ο πλακούντας συνδέεται με την κοιλιά του μωρού μέσω του ομφάλιου λώρου. Εδώ γίνεται η ανταλλαγή αίματος.
Περίπου τέσσερις γυναίκες στις χίλιες πρέπει να αντιμετωπίσουν τη λάθος θέση της θέσης του παιδιού. Οριακός προδρομικός πλακούντας - τι είναι και πώς αντιμετωπίζεται; Αυτή η ερώτηση ανησυχεί πολλές μέλλουσες μητέρες που αντιμετωπίζουν παρόμοιο πρόβλημα. Θα λάβετε την απάντηση αφού διαβάσετε το άρθρο. Μπορείτε επίσης να μάθετε ποια θεραπεία έχει οριακό προδρομικό πλακούντα. Τι απειλεί αυτή την πάθηση για τη μέλλουσα μητέρα και πώς γίνεται η διάγνωση περιγράφεται παρακάτω. Ξεχωριστά, αξίζει να αναφέρουμε τη διαδικασία παράδοσης σε αυτή την περίπτωση.
Πλακούντας - τι είναι και πώς βρίσκεται;
Ο πλακούντας ή πλακούντας είναι το όργανο που ανταλλάσσει μεταξύ μητέρας και μωρού. Αυτός ο σχηματισμός έχει επίσης προστατευτική λειτουργία. Έτσι, εάν η μητέρα πάρει κάποια φάρμακα, ο πλακούντας δεν τα επιτρέπει να διεισδύσουν πλήρως στο αίμα του μωρού. Η εκπαίδευση προστατεύει επίσης το μωρό από τις βλαβερές συνέπειες ορισμένων παραγόντων. Ο πλακούντας, με τη σειρά του, τείνει να γερνάει. Οι γιατροί διακρίνουν μηδενικό, πρώτο και δεύτερο βαθμό ωριμότητας. Κατά τη διάρκεια της εγκυμοσύνης, στη θέση του παιδιού σχηματίζονται ασβεστοποιημένες περιοχές.

Η θέση ενός παιδιού εμφανίζεται γύρω στον τρίτο μήνα της εγκυμοσύνης. Οι γιατροί ορίζουν περίοδο 12 εβδομάδων. Ωστόσο, η χρονική περίοδος μπορεί να μετατοπιστεί προς τη μία ή την άλλη κατεύθυνση, ανάλογα με την ωορρηξία που έγινε, η οποία οδήγησε στη σύλληψη. Ο πλακούντας παραμένει στο σώμα της γυναίκας μέχρι την ίδια τη γέννα και βγαίνει μόνο μετά την αποβολή του εμβρύου στην τρίτη περίοδο. Η απόσταση από την είσοδο της μήτρας μέχρι τον τοίχο της θέσης του παιδιού θα πρέπει να είναι μεγαλύτερη από επτά εκατοστά μέχρι την έναρξη του τρίτου τριμήνου.
Κανονικά, η θέση ενός παιδιού μπορεί να βρίσκεται στο πρόσθιο ή οπίσθιο τοίχωμα της μήτρας. Βρίσκεται επίσης συχνά στο πλάι. Ωστόσο, αυτό δεν συμβαίνει πάντα. Ο οριακός προδρομικός πλακούντας κατά μήκος του πρόσθιου, του οπίσθιου ή του πλευρικού τοιχώματος είναι αρκετά συχνός. Ωστόσο, όπως ήδη γνωρίζετε, η διάγνωση επιβεβαιώνεται μόνο σε μία στις διακόσιες γυναίκες που γεννούν.
Παθολογική εντόπιση της θέσης του παιδιού
Ο οριακός προδρομικός πλακούντας εμφανίζεται στις μισές περίπου περιπτώσεις λανθασμένης θέσης της θέσης του παιδιού. Επίσης, μια γυναίκα μπορεί να εμφανίσει πλήρη απόφραξη της εισόδου στη μήτρα. Σε αυτή την περίπτωση, μιλάμε για απόλυτη παρουσίαση. Η πλάγια θέση του πλακούντα με την επικάλυψη του καναλιού γέννησης σημαίνει ότι η θέση του παιδιού βρίσκεται στο τοίχωμα της μήτρας, αλλά επηρεάζει και το κάτω μέρος της.
Ο οριακός προδρομικός πλακούντας είναι η θέση της θέσης του παιδιού πολύ κοντά στο κανάλι γέννησης. Αυτό δεν εμποδίζει την είσοδο στη μήτρα. Ο πλακούντας μπορεί να αγγίξει αυτό το άνοιγμα μόνο με την άκρη του. Εάν η θέση του παιδιού βρίσκεται χαμηλότερα από επτά εκατοστά από την είσοδο της μήτρας, τότε αυτός είναι ο οριακός προδρομικός πλακούντας.
Διαγνωστικές μέθοδοι: πώς εκδηλώνεται το πρόβλημα;
Αρκετά συχνά, κατά την επόμενη υπερηχογραφική εξέταση, ανιχνεύεται οριακός προδρομικός πλακούντας. Οι 20 εβδομάδες είναι η πιο κοινή περίοδος για την ανίχνευση αυτής της παθολογίας. Επίσης, το γεγονός αυτό μπορεί να εντοπιστεί κατά τη διάρκεια μιας γυναικολογικής εξέτασης. Ωστόσο, αυτό συμβαίνει για μεγάλο χρονικό διάστημα.
Η λανθασμένη θέση του εμβρύου μερικές φορές δείχνει ότι ο πλακούντας βρίσκεται σε λάθος θέση. Σε αυτή την περίπτωση, το μωρό αναγκάζεται να πάρει μια αφύσικη στάση. Συχνά το μωρό ξαπλώνει με τα πόδια κάτω. Αυτό επιτρέπει στον ομφάλιο λώρο να μην τεντώνεται και στο μωρό να κινείται ελεύθερα.
Η αιμορραγία κατά τη διάρκεια της εγκυμοσύνης στο δεύτερο και τρίτο τρίμηνο στις περισσότερες περιπτώσεις υποδηλώνει οριακό προδρομικό πλακούντα. Εάν μια γυναίκα έχει αυτό το σύμπτωμα, τότε θα πρέπει να εξεταστεί το συντομότερο δυνατό. Διαφορετικά, η κατάσταση μπορεί να ξεφύγει από τον έλεγχο και να γίνει πολύ επικίνδυνη.
Ο πόνος στην κοιλιακή κοιλότητα μπορεί επίσης να υποδεικνύει μια λανθασμένη θέση της θέσης του παιδιού. Ταυτόχρονα, η μέλλουσα μητέρα έχει μαλακό στομάχι. Αυτό είναι που διακρίνει τον πόνο στην περιγραφόμενη παθολογία από τις γενικές αισθήσεις.
Μερικές φορές, όταν ο πλακούντας βρίσκεται κατά μήκος της άκρης του φάρυγγα, παρατηρείται αναιμία και μείωση της αρτηριακής πίεσης σε μια γυναίκα. Αξίζει να σημειωθεί ότι αυτά τα συμπτώματα μπορεί να εμφανιστούν ακόμη και απουσία αιμορραγίας. Συχνά σε τέτοιες καταστάσεις, χωρίς την έλλειψη ιατρικής παρέμβασης, υπάρχει καθυστέρηση στην ενδομήτρια ανάπτυξη του εμβρύου.
Οριακός προδρομικός πλακούντας: γιατί είναι επικίνδυνη αυτή η κατάσταση;
Αυτή η κατάσταση εγκυμονεί σοβαρό κίνδυνο όχι μόνο για το παιδί, αλλά και για τη μέλλουσα μητέρα. Γι' αυτό οι γυναίκες με τέτοια διάγνωση τίθενται υπό ειδικό έλεγχο και παρατηρούνται πιο προσεκτικά. Εάν εντοπιστεί οριακός προδρομικός πλακούντας κατά μήκος του οπίσθιου τοιχώματος, η πρόγνωση θα είναι η εξής.
- Για ένα παιδί, είναι δυνατή μια συνηθισμένη έλλειψη θρεπτικών ουσιών. Ως αποτέλεσμα, τα παιδιά γεννιούνται με μικρό βάρος και ύψος. Συχνά διαγιγνώσκονται με ενδομήτρια καθυστέρηση της ανάπτυξης.
- Με αποκόλληση πλακούντα, μια γυναίκα αναπτύσσει μαζική αιμορραγία. Την ίδια στιγμή, περίπου το δέκα τοις εκατό των παιδιών πεθαίνουν. Επίσης, αυτή η επιπλοκή είναι επικίνδυνη για μια γυναίκα που γεννά. Συχνά, οι γιατροί πρέπει να αφαιρέσουν εντελώς το αναπαραγωγικό όργανο για να σώσουν τη ζωή μιας γυναίκας.
- Συχνά, με λάθος θέση της θέσης του παιδιού, ο τοκετός ξεκινά πρόωρα. Μερικές φορές οι γιατροί απλά δεν είναι σε θέση να σώσουν απρογραμμάτιστα μωρά.
- Ο κίνδυνος αυτής της παθολογίας έγκειται επίσης στο γεγονός ότι μετά τη διάγνωση, μια γυναίκα αρχίζει να βιώνει άγχος και ανησυχίες. Αυτό, με τη σειρά του, δεν οδηγεί σε τίποτα καλό.
Γιατί συμβαίνει αυτό: τα αίτια της παθολογικής εντόπισης της θέσης του παιδιού
Γιατί μια γυναίκα αντιμετωπίζει το γεγονός ότι έχει διαγνωστεί με οριακό προδρομικό πλακούντα κατά μήκος του πίσω τοιχώματος ή μπροστά; Οι γιατροί αναφέρουν αρκετούς λόγους για αυτήν την περίσταση. Ωστόσο, η άμεση εξάρτηση από αυτά δεν έχει ακόμη αποδειχθεί.

Οι γιατροί λένε ότι το εμβρυϊκό ωάριο είναι προσκολλημένο στη μήτρα στο σημείο όπου γίνεται η καλύτερη κυκλοφορία του αίματος. Έτσι, εάν μια γυναίκα είχε προηγούμενες αποβολές, εκτρώσεις, διαγνωστική απόξεση - οδηγούν στο γεγονός ότι το χόριο βρίσκεται σε λάθος μέρος. Επίσης, ορισμένες ασθένειες μιας γυναίκας επηρεάζουν αυτό. Αυτές περιλαμβάνουν φλεγμονή στη λεκάνη, ενδομητρίτιδα ή ενδομητρίωση, καρδιακές και αγγειακές παθολογίες. Είναι αδύνατο να μην αναφέρουμε τα ινομυώματα της μήτρας, τους πολύποδες και άλλα νεοπλάσματα. Συμβάλλουν επίσης στην ανάπτυξη του κινδύνου του προδρομικού πλακούντα.
Υπάρχει περίπτωση για τύχη;
Εάν έχετε διαγνωστεί με οριακό προδρομικό πλακούντα (17 εβδομάδες), τότε υπάρχουν όλες οι πιθανότητες να αποφύγετε επιπλοκές και προβλήματα. Το γεγονός είναι ότι η θέση ενός παιδιού σχηματίζεται από το χορίο περίπου στις 11-14 εβδομάδες. Κατά τη διάρκεια αυτής της περιόδου, ο πλακούντας βρίσκεται στο πιο ευνοϊκό μέρος για αυτόν. Εάν βρίσκεται στον φάρυγγα ή κοντά του, τότε όλα μπορούν ακόμα να αλλάξουν. Ο προδρομικός πλακούντας μπορεί να συζητηθεί μόνο στο τρίτο τρίμηνο της εγκυμοσύνης. Μέχρι αυτή τη στιγμή, ο εκπρόσωπος του ασθενέστερου φύλου έχει λίγους μήνες ακόμη.
Συμβαίνει συχνά να μεταναστεύει ένας παιδικός χώρος χαμηλών θέσεων. Όλα οφείλονται στο γεγονός ότι η κύρια ανάπτυξη και τέντωμα της μήτρας συμβαίνει στο τρίτο τρίμηνο. Κατά τη διάρκεια αυτής της περιόδου, ο πλακούντας, κάτω από την αλλαγή στην εσωτερική επένδυση της μήτρας, απλώς ανεβαίνει ψηλότερα. Για να διαγνώσετε μια αλλαγή στην κατάσταση, είναι απαραίτητο να διεξάγετε τακτικές εξετάσεις υπερήχων.
Οριακός προδρομικός πλακούντας: τι να κάνω;
Εάν έπρεπε να αντιμετωπίσετε το γεγονός ότι αυτή η παθολογία εντοπίστηκε κατά τη διάρκεια της διάγνωσης με υπερήχους, τότε θα πρέπει πρώτα να επισκεφτείτε τον γυναικολόγο σας. Πείτε του για το πρόβλημα και πείτε του για την παρουσία ή την απουσία συμπτωμάτων. Αξίζει να σημειωθεί ότι αποκλείεται γυναικολογική εξέταση με την ανάπτυξη αυτού του φαινομένου. Επομένως, να θυμάστε ότι ακόμα κι αν ο γιατρός σας ζητήσει να καθίσετε σε μια καρέκλα, αυτό απαγορεύεται αυστηρά. Μπορείτε να εξετάσετε τη μέλλουσα μητέρα μόνο όταν το χειρουργείο είναι έτοιμο στο μαιευτήριο.
Εάν εξακολουθείτε να έχετε μια σύντομη περίοδο, τότε η θεραπεία του οριακού προδρομικού πλακούντα θα είναι με τη μορφή αναμονής. Ο γιατρός απλά δίνει χρόνο μέχρι το τρίτο τρίμηνο. Ταυτόχρονα, συνταγογραφούνται τακτικές υπερηχογραφικές εξετάσεις για την παρακολούθηση της δυναμικής. Εάν η εικόνα δεν έχει αλλάξει πριν από 36 εβδομάδες, τότε επιλέγεται η κατάλληλη μέθοδος παράδοσης.

Όταν μια γυναίκα έχει συμπτώματα με τη μορφή αιμορραγίας ή πόνου, αντιμετωπίζεται. Η διόρθωση συνταγογραφείται αποκλειστικά από γυναικολόγο ή μαιευτήρα. Σε αυτή την περίπτωση, δεν μπορείτε να ενεργήσετε ανεξάρτητα. Μεταξύ των φαρμάκων είναι επιλεγμένα φάρμακα που ανακουφίζουν από τον σπασμό και τον μυϊκό τόνο. Αυτά περιλαμβάνουν τα "Papaverine", "No-Shpa", "Magnesia" και ούτω καθεξής. Σε μεταγενέστερη ημερομηνία, συνταγογραφείται το φάρμακο "Ginepral". Ταυτόχρονα, στη γυναίκα εμφανίζονται φάρμακα που αυξάνουν την αιμοσφαιρίνη: Sorbifer, Rutin, ασκορβικό οξύ. Με την ανάπτυξη αιμορραγίας, συνταγογραφούνται φάρμακα "Tranexam", "Dicinon" και άλλα. Επιπλέον, στον ασθενή συνταγογραφούνται ηρεμιστικά. Επιτρέπονται κατά τη διάρκεια της εγκυμοσύνης περιλαμβάνουν "Motherwort" και "Valerian". Φροντίστε να ακολουθήσετε το σχήμα και τη διατροφή.
Μέτρα για την πρόληψη των επιπλοκών
Εάν έχετε πρόσθιο οριακό προδρομικό πλακούντα, τότε αυτό δεν είναι πρόταση. Προκειμένου να αποφευχθούν επιπλοκές, είναι απαραίτητο να ακολουθήσετε τις συστάσεις του γιατρού.
Οι γυναικολόγοι συνιστούν σε τέτοιους ασθενείς να είναι πολύ ευγενικοί με τον εαυτό τους. Δεν μπορείτε να σηκώσετε βαριά αντικείμενα και να καταπονηθείτε. Είναι απολύτως απαραίτητο να εξαιρεθούν τα αθλήματα και οποιοδήποτε φορτίο. Αποδεικνύεται επίσης ότι αποφεύγει αγχωτικές καταστάσεις. Για όλη τη διάρκεια της εγκυμοσύνης, σε τέτοιες γυναίκες συνταγογραφείται βιταμίνη "Magne B6", καθώς και "Βαλεριάνα".

Αξίζει να σταματήσετε τη σεξουαλική επαφή μέχρι τη γέννηση. Η συστολή της μήτρας μπορεί να συμβάλει στην ανάπτυξη αιμορραγίας. Σε αυτή την περίπτωση, μερικές φορές πρέπει να αποδεχτείτε το θέμα της επείγουσας παράδοσης.
Προσπαθήστε να λέτε περισσότερα ψέματα και να σκέφτεστε θετικά. Επίσης, προσέξτε τη διατροφή σας και την κανονικότητα των κοπράνων σας. Εάν εμφανιστεί δυσκοιλιότητα, πρέπει να πάρετε φάρμακα που χαλαρώνουν το έντερο. Εάν εμφανιστούν συμπτώματα στο δεύτερο τρίμηνο της ανάπτυξης του παιδιού, τότε η γυναίκα μπορεί να νοσηλευτεί. Στο νοσοκομείο, η μέλλουσα μητέρα φαίνεται να παραμένει μέχρι τον τοκετό.
Πώς πάει ο τοκετός;
Ο τοκετός με οριακό προδρομικό πλακούντα μπορεί να πραγματοποιηθεί με δύο γνωστούς τρόπους: καισαρική τομή και φυσική διαδικασία. Η απόφαση για αυτό το θέμα λαμβάνεται πάντα από τον γιατρό. Αξίζει να σημειωθεί ότι στις περισσότερες περιπτώσεις γίνεται καισαρική τομή με οριακό προδρομικό πλακούντα. Αυτή η επιλογή εξηγείται από την ασφάλεια όχι μόνο για το παιδί, αλλά και για τη γυναίκα που γεννά.
Στο φυσικό τοκετό, συχνά εμφανίζονται επιπλοκές με τη μορφή σοβαρής αιμορραγίας, αδυναμίας τοκετού και θανάτου. Αυτό προσπαθούν να αποφύγουν οι γιατροί όταν συνταγογραφούν μια επέμβαση. Ωστόσο, κάποιες απελπισμένες γυναίκες δεν συμφωνούν με τις προτεινόμενες συνθήκες και συνειδητά πηγαίνουν για φυσική γέννα. Σε αυτή την περίπτωση, με την ανάπτυξη αιμορραγίας, η εμβρυϊκή κύστη σπάει. Το παιδί κατεβαίνει και πιέζει τον απολεπισμένο πλακούντα με το κεφάλι του, μην τον αφήνει να φύγει. Ένας πολύ μεγάλος αριθμός τέτοιων φυσικών τοκετών καταλήγει σε επείγουσα χειρουργική επέμβαση με πλήρη αφαίρεση της μήτρας.
Η καισαρική τομή είναι μια καλή επιλογή
Η μόνη επιλογή ήχου για τον οριακό προδρομικό πλακούντα είναι η καισαρική τομή. Ένας τέτοιος χειρισμός θα σας επιτρέψει να αφαιρέσετε με ασφάλεια το μωρό από τη μήτρα και να αποτρέψετε πιθανές επιπλοκές. Πολλοί ασθενείς αρνούνται τη χειρουργική επέμβαση μόνο και μόνο επειδή δεν θέλουν να είναι σε κατάσταση ύπνου κατά τη γέννηση του μωρού. Τώρα η ιατρική σάς επιτρέπει να χορηγείτε αναισθητικά σε μια γυναίκα που τοκετό, τα οποία εμποδίζουν τον πόνο στο κάτω μέρος του σώματος. Ταυτόχρονα, η μέλλουσα μητέρα δεν κοιμάται, αλλά βλέπει όλα όσα συμβαίνουν. Εάν είναι επιθυμητό, μπορεί να προτιμηθεί η συνήθης γενική αναισθησία.

Κατά τη διάρκεια της διαδικασίας, ο γιατρός κόβει το κοιλιακό τοίχωμα της γυναίκας που γεννά. Μετά από αυτό, εισέρχεται επίσης στους μύες. Έχοντας φτάσει στη μήτρα, διερευνάται. Ο γιατρός σημειώνει ακριβώς πού βρίσκεται ο πλακούντας και κάνει μια τομή εκεί που δεν βρίσκεται. Μετά την αφαίρεση του μωρού γίνεται τυπικός διαχωρισμός της θέσης του παιδιού και της τουαλέτας της κοιλιακής κοιλότητας. Η επέμβαση ολοκληρώνεται με συρραφή των τομών και θεραπεία του τραύματος.
Μελλοντικές προβλέψεις ή συνέπειες του οριακού προδρομικού πλακούντα
Πολλοί εκπρόσωποι του ασθενέστερου φύλου ανησυχούν για τις συνέπειες του οριακού προδρομικού πλακούντα. Αυτό επηρεάζει κατά κάποιο τρόπο την ικανότητα για περαιτέρω σύλληψη; Μπορείς να γεννήσεις μόνη σου; Πώς θα προχωρήσει η εγκυμοσύνη;
Εάν μια γυναίκα έπρεπε κάποτε να αντιμετωπίσει τον οριακό προδρομικό πλακούντα, τότε στις περισσότερες περιπτώσεις αυτή η κατάσταση δεν επαναλαμβάνεται σε επόμενες εγκυμοσύνες. Ωστόσο, μετά από καισαρική τομή, μπορεί να προκύψουν άλλες δυσκολίες, όπως η εσωτερική ανάπτυξη του πλακούντα στην ουλή. Αξίζει επίσης να σημειωθεί ότι οι γυναίκες μετά την επέμβαση είναι πιθανό να πρέπει να γεννήσουν με τον ίδιο τρόπο. Ωστόσο, τα τελευταία χρόνια όλο και περισσότερες σύγχρονες κλινικές πραγματοποιούν φυσικό τοκετό μετά από καισαρική τομή.

Μετά τον τοκετό με χειρουργική επέμβαση, το σώμα της γυναίκας ανακάμπτει μέσα σε ένα μήνα. Εάν ο φυσικός τοκετός έγινε με επιπλοκή, τότε αυτός ο χρόνος μπορεί να αυξηθεί αρκετές φορές. Σε αυτή την περίπτωση, συχνά εμφανίζονται επαναλαμβανόμενες αιμορραγίες, φλεγμονές στη μήτρα και άλλα προβλήματα.
Ξεχωριστά, αξίζει να αναφερθεί η ανάπτυξη αιμορραγίας κατά τη γέννηση ενός μωρού. Σε αυτή την περίπτωση, το έμβρυο βιώνει σοβαρή υποξία, η οποία μπορεί να οδηγήσει στο θάνατό του. Με πλήρη ακρωτηριασμό του αναπαραγωγικού οργάνου, η γυναίκα καθίσταται στείρα. Σχετικά με αυτό, οι εκπρόσωποι του ασθενέστερου φύλου βιώνουν έντονο στρες. Αυτό ισχύει ακόμη και για τις γυναίκες που δεν σχεδιάζουν να κάνουν περισσότερα παιδιά.
Συνοψίζοντας το άρθρο ή το συμπέρασμα
Τώρα γνωρίζετε τι είναι ο προδρομικός πλακούντας και πώς μπορεί να εκδηλωθεί. Επίσης, εξοικειωθείτε με τις πιθανές επιπλοκές που προκαλεί η παθολογία. Πριν από την παράδοση, πρέπει να κάνετε διάγνωση αρκετές φορές και να συμβουλευτείτε αρκετούς γιατρούς. Μόνο τότε μπορεί να ληφθεί απόφαση. Φροντίστε να ακούσετε τη συμβουλή του γυναικολόγου σας. Εξάλλου, αυτός ο γιατρός ήταν που παρακολουθούσε την κατάστασή σας καθ 'όλη τη διάρκεια της γέννησης ενός παιδιού και γνωρίζει όλες τις αποχρώσεις. Εύκολη παράδοση και υγεία σε εσάς!
Ο προδρομικός πλακούντας είναι μια από τις σοβαρές επιπλοκές της εγκυμοσύνης, κατά την οποία ο φυσικός τοκετός είναι αδύνατον, και επιπλέον, υπάρχει μεγάλη πιθανότητα να αναπτυχθούν επιπλοκές, εξαιτίας των οποίων τόσο το έμβρυο όσο και η μητέρα του κινδυνεύουν με θάνατο. Από αυτή την άποψη, τέτοιες εγκυμοσύνες πραγματοποιούνται με μεγάλη προσοχή προκειμένου να αποφευχθούν επικίνδυνες λόγω ενός παρόμοιου πλακούντα που βρίσκεται ανώμαλα. Συχνά μια γυναίκα πρέπει να μείνει σε νοσοκομείο για μεγάλο χρονικό διάστημα και να βρίσκεται συνεχώς υπό την επίβλεψη γιατρών. Αλλά είναι πολύ πιθανό να αντέξεις και να γεννήσεις ένα υγιές μωρό. Είναι σημαντικό να γνωρίζετε όσο το δυνατόν περισσότερα για αυτήν την παθολογία.
Προδρομικός πλακούντας: τι είναι;
Στη μήτρα, αποκλειστικά κατά τη διάρκεια της εγκυμοσύνης, με σκοπό τη διατροφή και την ανάπτυξη του εμβρύου, σχηματίζεται ένα προσωρινό όργανο - ο πλακούντας. Αναπτύσσεται και αναπτύσσεται παράλληλα με το έμβρυο και μετά τη γέννησή του ο πλακούντας μαζί με τις εμβρυϊκές μεμβράνες διαχωρίζεται από τα τοιχώματα της μήτρας. Από τον πλακούντα, που έχει δύο πλευρές - το έμβρυο και τη μητέρα, ο ομφάλιος λώρος φεύγει, είναι ένα ζελατινώδες, συνδετικό ιστό, μέσα στο οποίο υπάρχουν αγγεία μέσω των οποίων το αίμα εισέρχεται στο έμβρυο, φέρνοντάς του οξυγόνο και θρεπτικά συστατικά για τη ζωή και απομάκρυνση του διοξειδίου του άνθρακα και των μεταβολικών προϊόντων.

Με μια φυσιολογικά αναπτυσσόμενη εγκυμοσύνη, ο πλακούντας βρίσκεται στην περιοχή του βυθού της μήτρας (το τμήμα που βλέπει προς τα πάνω προς το στήθος της μητέρας) ή κατά μήκος των πλευρικών τοιχωμάτων του. Αυτό οφείλεται στο γεγονός ότι αυτά τα μέρη της μήτρας είναι παχύτερα και πλούσια σε αίμα, γεγονός που επιτρέπει στο έμβρυο να αναπτυχθεί καλά και πλήρως χωρίς να υποφέρει από έλλειψη τροφής και οξυγόνου. Εάν, κατά τη διάρκεια της εμφύτευσης, το έμβρυο βρίσκεται στην περιοχή του κατώτερου τμήματος, πιο κοντά στον λαιμό, και ο πλακούντας άρχισε να αναπτύσσεται με τέτοιο τρόπο ώστε, κατά την ανάπτυξή του, να φράξει πλήρως ή εν μέρει την έξοδο από τη μήτρα, μιλούν για την παρουσίασή του. Αυτή είναι μια επιπλοκή της εγκυμοσύνης, η οποία όχι μόνο διαταράσσει τη διατροφή του εμβρύου, καθώς τα τοιχώματα της μήτρας σε αυτό το τμήμα δεν είναι τόσο ισχυρά, αλλά γίνεται επίσης εμπόδιο στη φυσική γέννηση του παιδιού, η έξοδος από τη μήτρα είναι μπλοκαριστεί από τον πλακούντα, ο οποίος δεν μπορεί να γεννηθεί μπροστά από το παιδί. Εάν αρχίσει να απολεπίζεται και να απομακρύνεται κατά τον τοκετό, απειλεί με αιμορραγία και θάνατο μητέρας και εμβρύου.
Δυνατότητα ταξινόμησης τύπων παρουσίασης
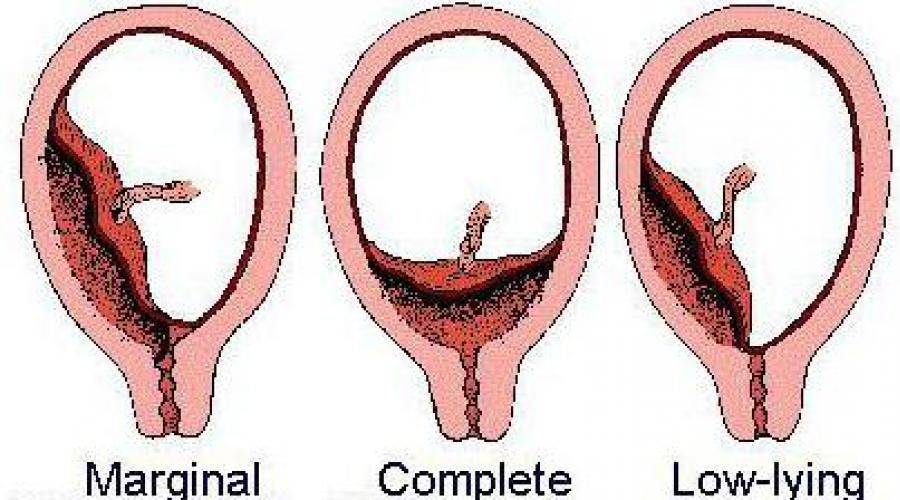
Αυτή η παθολογία της εγκυμοσύνης έχει διάφορες ταξινομήσεις, αλλά οι πιο συχνά χρησιμοποιούμενες επιλογές είναι:
- Πλήρης παρουσίαση , αυτή είναι η θέση του πλακούντα, που καλύπτει πλήρως το εσωτερικό στόμιο της μήτρας (το άνοιγμα μέσω του οποίου γεννιέται το μωρό). Με αυτή τη διάταξη, ο πλακούντας περνά με τα μερίδια του από το ένα τοίχωμα στο δεύτερο, κρέμεται πάνω από τον φάρυγγα της μήτρας. Ταυτόχρονα, οι εμβρυϊκές μεμβράνες δεν προσδιορίζονται κατά τη μαιευτική εξέταση.
- ατελής προδρομικός πλακούντας , ή μερική. Με αυτό, ο πλακούντας δεν βρίσκεται πλήρως πάνω από το στόμιο της μήτρας, επικαλύπτοντάς τον εν μέρει .

Σε αυτόν τον τύπο παρουσίασης, υπάρχουν δύο επιλογές:
- Πλευρική παρουσίαση , μαζί του, ένας ή δύο λοβοί του πλακούντα περνούν στον φάρυγγα της μήτρας, οι εμβρυϊκές μεμβράνες προσδιορίζονται με την τυπική τραχύτητά τους.
- οριακή παρουσίαση , στην οποία η θέση του πλακούντα βρίσκεται στην περιοχή του εσωτερικού στομίου της μήτρας, αλλά δεν αφήνει τα όριά του (δηλαδή, το άνοιγμα είναι μόνο μερικώς κλειστό).
Χαμηλό πλακούντα: χαρακτηριστικά
Εξετάζεται μια ειδική επιλογή, κοντά στον προδρομικό πλακούντα, αλλά όχι τόσο κρίσιμη χαμηλό πλακούντα. Με αυτό, δεν υπάρχει καν μερική κάλυψη του στομίου της μήτρας από το εσωτερικό, αλλά ο πλακούντας βρίσκεται πολύ χαμηλά στην περιοχή του φάρυγγα, λιγότερο από 5 cm από την περιοχή του εσωτερικού φάρυγγα κατά το τρίτο τρίμηνο της εγκυμοσύνης. κύησης και λιγότερο από 70 mm από την περιοχή του εσωτερικού φάρυγγα για περιόδους έως 26 εβδομάδες κύησης.
Σημείωση
Όσον αφορά τον χαμηλό πλακούντα κατά τη διάρκεια της εγκυμοσύνης, οι γιατροί είναι πιο ευνοϊκοί στην πρόγνωση, ειδικά εάν εντοπιστεί έγκαιρα. Με αυτό, σπάνια εμφανίζεται αιμορραγία που απειλεί τη ζωή του εμβρύου και της μητέρας και ο πλακούντας, στο πλαίσιο της εξέλιξης της εγκυμοσύνης, τείνει να μεταναστεύει, να κινείται προς τα πάνω λόγω της ανάπτυξης της μήτρας και του τεντώματος των ινών του.
Λόγω αυτού, καθώς αυξάνονται οι όροι, είναι επίσης δυνατό να διευρυνθεί το χάσμα μεταξύ του στομίου της μήτρας και της άκρης του πλακούντα. Συνήθως αυξάνεται, λόγω του οποίου η κατάσταση χαμηλού πλακούντα εξαλείφεται μέχρι το τέλος της εγκυμοσύνης και, κατά συνέπεια, όλες οι επιπλοκές που σχετίζονται με την παρουσίαση και την οριακή θέση του πλακούντα εξαφανίζονται σε αυτήν την κατάσταση. Με χαμηλό πλακούντα, ο τοκετός είναι αρκετά δυνατός με φυσικό τρόπο.
Γιατί ο πλακούντας δεν έχει τοποθετηθεί σωστά;
Συνήθως, για μια τέτοια επιπλοκή, πρέπει να υπάρχουν ορισμένες προϋποθέσεις και σημειώνεται ότι μια τέτοια παθολογία είναι πιο χαρακτηριστική για επαναλαμβανόμενες εγκυμοσύνες και τον τοκετό. Στο primiparas, αυτή η επιπλοκή είναι σπάνια.
Οι κύριοι παράγοντες που μπορούν να επηρεάσουν την άτυπη θέση του πλακούντα μπορεί να είναι αλλαγές στο ενδομήτριο λόγω διαφόρων οργανικών αιτιών (δομικά προβλήματα).
Αυτές περιλαμβάνουν φλεγμονώδεις διεργασίες στη μήτρα ως αποτέλεσμα λοιμώξεων, επαναλαμβανόμενες χειρουργικές επεμβάσεις και αμβλώσεις, επεμβάσεις. Όσοι άφησαν τραχιές ουλές στη μήτρα, επεμβάσεις αφαίρεσης ινομυωμάτων, καθώς και μετά από πολλαπλούς και πολύπλοκους τοκετούς. Εκτός από αυτά που αναφέρονται, τα ακόλουθα μπορεί επίσης να είναι σχετικά:
- Μη αφαιρεθείσα μήτρα σημαντικού μεγέθους στην περιοχή του πυθμένα και των τοιχωμάτων
- , μια παθολογία στην οποία το ενδομήτριο σχηματίζεται σε άτυπες θέσεις για αυτό
- Βρεφοκρατία με υπανάπτυξη της μήτρας ή δυσπλασίες στην ανάπτυξή της (σέλα, με χωρίσματα, δίκερως)
- Φλεγμονώδεις διεργασίες στην περιοχή του τραχήλου της μήτρας, ανατομικά ελαττώματα από προηγούμενες γεννήσεις
- Η παρουσία ισθμοτραχηλικής ανεπάρκειας (ο τράχηλος είναι αδύναμος και δεν μπορεί να κρατήσει το έμβρυο).
 Αποκαλύφθηκε επίσης η επίδραση του ίδιου του εμβρύου στην περίοδο της εμφύτευσης, με την απελευθέρωση ειδικών ουσιών από αυτό.. Έτσι, όταν διεισδύει στη μήτρα από τη σάλπιγγα, το έμβρυο εμφυτεύεται σε ένα μέρος όπου το πλουσιότερο κυκλοφορικό δίκτυο και οι βέλτιστες συνθήκες ανάπτυξης. Κατά την εμφύτευση εκκρίνουν ειδικά πρωτεολυτικά ένζυμα που διαλύουν το ενδομήτριο και το βυθίζουν στο πάχος. Εάν αυτή η διαδικασία επιβραδυνθεί, τότε το έμβρυο δεν μπορεί να προσκολληθεί στην περιοχή του βυθού της μήτρας, γλιστρώντας πιο κοντά στον τράχηλο και μόνο εκεί καταφέρνει να αποκτήσει βάση, σχηματίζοντας περαιτέρω έναν πλακούντα γύρω του, ο οποίος θα εμποδίσει την έξοδο από τη μήτρα καθώς μεγαλώνει.
Αποκαλύφθηκε επίσης η επίδραση του ίδιου του εμβρύου στην περίοδο της εμφύτευσης, με την απελευθέρωση ειδικών ουσιών από αυτό.. Έτσι, όταν διεισδύει στη μήτρα από τη σάλπιγγα, το έμβρυο εμφυτεύεται σε ένα μέρος όπου το πλουσιότερο κυκλοφορικό δίκτυο και οι βέλτιστες συνθήκες ανάπτυξης. Κατά την εμφύτευση εκκρίνουν ειδικά πρωτεολυτικά ένζυμα που διαλύουν το ενδομήτριο και το βυθίζουν στο πάχος. Εάν αυτή η διαδικασία επιβραδυνθεί, τότε το έμβρυο δεν μπορεί να προσκολληθεί στην περιοχή του βυθού της μήτρας, γλιστρώντας πιο κοντά στον τράχηλο και μόνο εκεί καταφέρνει να αποκτήσει βάση, σχηματίζοντας περαιτέρω έναν πλακούντα γύρω του, ο οποίος θα εμποδίσει την έξοδο από τη μήτρα καθώς μεγαλώνει.
Τα κύρια συμπτώματα της παρουσίασης
Σημείωση
Στην πραγματικότητα, πριν από την εμφάνιση των επιπλοκών, μια τέτοια παθολογία της εγκυμοσύνης δεν εκδηλώνεται με κανέναν τρόπο. Δεν δίνει πόνο, ενόχληση ή προβλήματα στην ανάπτυξη της κοιλιάς.
Η πιο συχνή και τυπική εκδήλωσή του, που είναι και επιπλοκή της εγκυμοσύνης, είναι υποτροπιάζουσα. Ενδέχεται να εμφανιστεί αιμορραγία ή κηλίδες, μπορεί να παρουσιαστεί διάχυση σε διαφορετικές χρονικές στιγμές, ξεκινώντας από το νωρίτερο. Αυτό καθορίζεται σε μεγάλο βαθμό από τον εντοπισμό του εμβρυϊκού ωαρίου και τον βαθμό εμφάνισης. Τις περισσότερες φορές, επαναλαμβανόμενη αιμορραγία σχηματίζεται από το δεύτερο μισό, όταν ο πλακούντας και η μήτρα αναπτύσσονται ενεργά και το έμβρυο πιέζει ήδη τα τοιχώματα και την περιοχή του πλακούντα. Τις τελευταίες εβδομάδες, καθώς οι προπονητικές περιόδους γίνονται πιο συχνές, συνήθως παρατηρείται αύξηση της έντασης της αιμορραγίας.
Ο κύριος λόγος για την εμφάνιση αίματος στα λευκά είδη κατά την παρουσίαση είναι η αποκόλληση μεμονωμένων τμημάτων του πλακούντα πάνω από το στόμιο της μήτρας, καθώς το ενδομήτριο είναι ικανό για ενεργές και ισχυρές συσπάσεις, αλλά ο πλακούντας όχι. Ο πλακούντας επίσης δεν έχει χρόνο να τεντωθεί μετά τα τοιχώματα της μήτρας καθώς προχωρά η κύηση και στη ζώνη μεγαλύτερης διάτασης και έντασης απολεπίζεται από το τοίχωμα της μήτρας, εκθέτοντας τα αγγεία που αιμορραγούν.
Λαμβάνοντας υπόψη το γεγονός ότι είναι τα κατώτερα τμήματα της μήτρας που είναι πιο εκτατά μέχρι το τέλος της εγκυμοσύνης, είναι επίσης σαφές γιατί ο πλακούντας πρέπει κανονικά να βρίσκεται στο κάτω μέρος ή στα πλάγια της μήτρας - υπάρχει λιγότερη συσταλτικότητα και εκτασιμότητα ιστούς.
Ο πρόδρομος μπορεί να μην εκδηλωθεί με κανέναν τρόπο πριν από τον τοκετό, αλλά με την έναρξη ενεργών επαναλαμβανόμενων συσπάσεων της μήτρας, ο πλακούντας αρχίζει να απολεπίζεται, σχηματίζοντας απειλητική για τη ζωή αιμορραγία και σχηματισμό αιματωμάτων μεταξύ αυτού και του τοιχώματος της μήτρας, που απειλεί την εμβρυϊκή ασφυξία. Ταυτόχρονα, η γυναίκα δεν αισθάνεται πόνο, ο πλακούντας δεν έχει υποδοχείς πόνου, καθώς και το ενδομήτριο, η αποκόλλησή τους είναι αόρατη στη γυναίκα, μόνο αίμα στα λευκά είδη και προοδευτική αδιαθεσία λόγω απώλειας αίματος είναι ορατή.
Σημείωση
Όχι μόνο η μητέρα χάνει αίμα, αλλά και το έμβρυο, επιπλέον, λαμβάνει λίγο οξυγόνο μέσω των υπόλοιπων ζωνών του προσκολλημένου πλακούντα, γεγονός που οδηγεί σε οξεία ασφυξία εάν απολεπιστεί πάνω από το ήμισυ της περιοχής.
Χαρακτηριστικά της αιμορραγίας: προβοκάτορες και συμπτώματα
Ως παράγοντες πρόκλησης συσπάσεων της μήτρας με μια τέτοια ανωμαλία στη θέση του πλακούντα, μπορούν να δράσουν διάφοροι παράγοντες - σωματική δραστηριότητα, οικειότητα, αιχμηρά σοκ βήχα σε φόντο κρυολογήματος, εξέταση από γιατρό σε πολυθρόνα με αύξηση της ενδο- κοιλιακή πίεση όταν καταπονείστε, κάνετε ένα ζεστό μπάνιο ή πηγαίνετε στη σάουνα.
Υπάρχουν ορισμένες διαφορές στην ανάπτυξη αιμορραγίας στο πλαίσιο της πλήρους και μερικής παρουσίασης, τις οποίες πρέπει να θυμούνται ο γιατρός και η ίδια η έγκυος γυναίκα:
Εάν αυτή είναι μια πλήρης παρουσίαση:
Η αιμορραγία εμφανίζεται συνήθως σε φόντο πλήρους υγείας, ακόμη και χωρίς την επίδραση προκλητικών παραγόντων και οποιωνδήποτε υποκειμενικά δυσάρεστων, ιδιαίτερα πόνου, αισθήσεων. Ταυτόχρονα, είναι άφθονο και μπορεί να οδηγήσει σε μεγάλη απώλεια αίματος και απειλή για τη ζωή σε σύντομο χρονικό διάστημα. Μπορεί επίσης να σταματήσει αυθόρμητα, αλλά μετά από ένα ορισμένο χρονικό διάστημα συνεχίζει ξανά. Ή μπορεί στο μέλλον να πάρει τη μορφή εκκρίσεων αιματηρής φύσης και πενιχρού όγκου, αλλά να εμφανίζονται τακτικά. Τις τελευταίες εβδομάδες της κύησης, η αιμορραγία μπορεί να επανέλθει ή να αυξηθεί απότομα σε ένταση.
Εάν πρόκειται για ελλιπή παρουσίαση:
Η αιμορραγία εμφανίζεται συνήθως στο τέλος της περιόδου κύησης ή αρχίζει λίγο πριν την έναρξη του τοκετού, καθώς οι ψευδείς συσπάσεις εντείνονται ή μετατρέπονται σε αληθινές. Η ισχύς της αιμορραγίας εξαρτάται από τον όγκο του απολεπισμένου πλακούντα, όσο μεγαλύτερη είναι η ποσότητα του ιστού που απολεπίζεται από το τοίχωμα της μήτρας, τόσο πιο άφθονη είναι η απώλεια αίματος. Δεν υπάρχει πόνος ή ενόχληση στο γεννητικό σύστημα και στην κάτω κοιλιακή χώρα.
Ταυτόχρονα, η επαναλαμβανόμενη αιμορραγία, που είναι χαρακτηριστική για την παρουσίαση, στις περισσότερες περιπτώσεις οδηγεί στην ανάπτυξη μετα-αιμορραγικής μορφής αναιμίας (λόγω απώλειας αίματος), σε αιματολογικές εξετάσεις παρουσιάζουν μείωση της αιμοσφαιρίνης και του αιματοκρίτη παράλληλα με μείωση του όγκου των ερυθρών αιμοσφαιρίων.
Τι περιπλέκει τον προδρομικό πλακούντα
Στο πλαίσιο της υπάρχουσας παρουσίασης, η εγκυμοσύνη συχνά περιπλέκεται και από άλλες παθολογίες. Αυτές περιλαμβάνουν την απειλή διακοπής, η οποία προκαλείται από τους ίδιους παράγοντες με την ίδια την παρουσίαση. Συχνά, με φόντο την παρουσίαση, ειδικά αν είναι πλήρης, σχηματίζονται, με τη γέννηση ενός παιδιού διαφορετικού βαθμού προωρότητας.

Σε μέλλουσες μητέρες με παρουσίαση, συχνά ανιχνεύεται υπόταση εγκύων, είναι χαρακτηριστική για το 35% των περιπτώσεων, η οποία σχετίζεται με αναιμία του σώματος και αλλαγές στον αγγειακό τόνο. Προκειμένου να αποφευχθούν όλες οι πιθανές επιπλοκές και αιμορραγίες, κατά τη διαχείριση εγκύων γυναικών στο νοσοκομείο, τους συνταγογραφούνται φάρμακα για τη μείωση του τόνου της μήτρας και τη μείωση της διεγερσιμότητας και της συσταλτικότητας των μυών.
Η προεκλαμψία είναι επίσης χαρακτηριστική για τέτοιες έγκυες γυναίκες - αυτή είναι μια επιπλοκή του δεύτερου μισού της εγκυμοσύνης, κατά την οποία η πίεση αυξάνεται, αναπτύσσεται και εκδηλώνεται. Οδηγεί σε σοβαρές παραβιάσεις της μητροπλακουντιακής κυκλοφορίας, που οδηγεί σε υπέρταση και οίδημα, καθώς και σε διαταραχή των νεφρών, λόγω των οποίων η πρωτεΐνη χάνεται μαζικά. Παρουσίαση και αμοιβαία επιδεινώνουν και επιδεινώνουν την πορεία της εγκυμοσύνης.
Σημείωση
Λόγω της διαταραχής της λειτουργίας οργάνων και συστημάτων κατά τη διάρκεια της προεκλαμψίας, η λειτουργία πήξης του αίματος διαταράσσεται απότομα, γεγονός που οδηγεί σε επαναλαμβανόμενη αιμορραγία, η οποία σταματά πολύ χειρότερα λόγω του γεγονότος ότι η θρόμβωση δεν εμφανίζεται σε μικρά αγγεία.
Ο πρόδρομος πλακούντας απειλεί επίσης την ανεπάρκεια του πλακούντα όσον αφορά την παροχή οξυγόνου και θρεπτικών ουσιών στο έμβρυο, γεγονός που οδηγεί σε καθυστέρηση στη μάζα και την ανάπτυξή του και οδηγεί στο σχηματισμό IUGR (σύνδρομο παιδικής υπανάπτυξης στη μήτρα). Αυτό το τμήμα του πλακούντα που απολεπίζεται κατά τη διάρκεια της αιμορραγίας δεν λειτουργεί και δεν μπορεί να συμμετέχει ενεργά στην ανταλλαγή αερίων και στη διατροφή του εμβρύου. Πίσω μετά την αποκόλληση, αυτό το τμήμα του πλακούντα δεν αναπτύσσεται πλέον, σχηματίζεται συνήθως ένα αιμάτωμα, το οποίο εμποδίζει την αποκατάσταση της ακεραιότητας της θέσης του πλακούντα.
Με την παρουσία του προδρομικού πλακούντα, η θέση του εμβρύου υποφέρει επίσης, συχνά γίνεται εγκάρσια ή λοξή, κάτι που είναι δυσμενές για την ανάπτυξή του και οδηγεί στο γεγονός ότι κατά τις κινήσεις του η μήτρα τεντώνεται ακόμη περισσότερο, γεγονός που δημιουργεί τις προϋποθέσεις για τον πλακούντα αποκόλληση και αιμορραγία. Για τον τοκετό, αυτό δεν θα αποτελέσει εμπόδιο, δεδομένου ότι δεν μπορούν να είναι φυσικοί και κατά την καισαρική τομή, η θέση του εμβρύου θα λαμβάνεται υπόψη από τους γιατρούς.
Πώς διαγιγνώσκεται αυτή η ανωμαλία;
 Στην πραγματικότητα, η διάγνωση της παρουσίασης του πλακούντα στη σύγχρονη μαιευτική δεν παρουσιάζει δυσκολίες. Πρώτον, τα παράπονα της μελλοντικής μητέρας για επαναλαμβανόμενη αιμορραγία ή κηλίδες θα είναι τυπικά. Συνήθως, οι αιματηρές εκκρίσεις που επαναλαμβάνονται από τα μέσα της περιόδου κύησης δημιουργούν μια υπόθεση πλήρους εμφάνισης, δηλαδή η έξοδος κλείνει από τον ανώμαλα τοποθετημένο πλακούντα σε ολόκληρη την περιφέρεια του φάρυγγα της μήτρας. Εάν εμφανιστεί αιμορραγία τις τελευταίες εβδομάδες της εγκυμοσύνης ή ήδη στο αρχικό στάδιο του τοκετού, αυτή είναι μια μερική εμφάνιση, ο πλακούντας που βρίσκεται ανώμαλα μόνο εν μέρει εμποδίζει την έξοδο.
Στην πραγματικότητα, η διάγνωση της παρουσίασης του πλακούντα στη σύγχρονη μαιευτική δεν παρουσιάζει δυσκολίες. Πρώτον, τα παράπονα της μελλοντικής μητέρας για επαναλαμβανόμενη αιμορραγία ή κηλίδες θα είναι τυπικά. Συνήθως, οι αιματηρές εκκρίσεις που επαναλαμβάνονται από τα μέσα της περιόδου κύησης δημιουργούν μια υπόθεση πλήρους εμφάνισης, δηλαδή η έξοδος κλείνει από τον ανώμαλα τοποθετημένο πλακούντα σε ολόκληρη την περιφέρεια του φάρυγγα της μήτρας. Εάν εμφανιστεί αιμορραγία τις τελευταίες εβδομάδες της εγκυμοσύνης ή ήδη στο αρχικό στάδιο του τοκετού, αυτή είναι μια μερική εμφάνιση, ο πλακούντας που βρίσκεται ανώμαλα μόνο εν μέρει εμποδίζει την έξοδο.
Εάν εντοπιστεί αιμορραγία, ο γιατρός θα πρέπει να εξετάσει προσεκτικά τη γυναίκα στην καρέκλα, αξιολογώντας τα τοιχώματα του κόλπου με την κατάσταση του τραχήλου της μήτρας χρησιμοποιώντας καθρέφτες για να αποκλείσει τραυματικές ή άλλες αιτίες αιμορραγίας. Επίσης, με μια τέτοια κολπική εξέταση των μέλλουσες μητέρες, τα σημάδια ενός μη φυσιολογικού πλακούντα είναι σαφώς καθορισμένα. Αλλά τέτοιες τεχνικές μπορούν να αυξήσουν την αιμορραγία ή να προκαλέσουν άλλες επιπλοκές.
Ως εκ τούτου, σήμερα γίνεται το κορυφαίο, ενώ γίνεται το πιο κατατοπιστικό στη λήψη μιας τέτοιας διάγνωσης.Αξιολογεί τη θέση, μαζί με το συνολικό μέγεθος του πλακούντα, τη δομή του και την ανίχνευση αιματηρών συσσωρεύσεων μεταξύ αυτού και των τοιχωμάτων της μήτρας. Λόγω της υπερηχογραφικής σάρωσης, αποδεικνύεται εάν η παρουσίαση είναι πλήρης ή μόνο μέρος της θέσης του πλακούντα καλύπτει τον φάρυγγα (ποιος από τους ημιτελείς). Κατά την εξέταση του πλακούντα, όταν υπάρχει υποψία κατάστασης παρουσίασης, είναι σημαντικό να προσδιοριστεί η περιοχή του πλακούντα με το ακριβές μέγεθος του ελαττώματος (αποσπώμενη περιοχή), ο βαθμός διαταραχής της ροής του αίματος στα αγγεία του εμβρύου και ομφάλιος λώρος. Επίσης στη δυναμική είναι δυνατό να αξιολογηθεί η μετανάστευση του πλακούντα έως τις 34 εβδομάδες, όταν μπορεί ακόμα να αλλάξει θέση λόγω της ανάπτυξης του κατώτερου τμήματος της μήτρας.
Χαρακτηριστικά του υπερήχου διάγνωση του προδρομικού πλακούντα
Όταν κατά τη διάρκεια της μελέτης, με βάση τα δεδομένα, προσδιοριστεί η παρουσίαση (εξάλλου είναι πλήρης), απαγορεύεται αυστηρά η χρήση κολπικών εξετάσεων για να μην προκληθεί αιμορραγία. Όταν υπάρχει μόνο μερική παρουσίαση, τα κριτήριά του είναι το μήκος του κενού από την άκρη του πλακούντα έως το άνοιγμα που αποτελεί τον εσωτερικό φάρυγγα. Εάν είναι 50 mm ή μικρότερο, είναι ένας πλακούντας χαμηλού επιπέδου. Όταν εντοπίζεται ιστός πλακούντα στην περιοχή του εσωτερικού φάρυγγα, αυτό είναι παρουσίαση. Από την περίοδο του δεύτερου και στη συνέχεια του τρίτου τριμήνου της κύησης, μέχρι την περίοδο της 28ης εβδομάδας, η θέση του πλακούντα κρίνεται με τη μέτρηση του χάσματος από τις εσωτερικές άκρες του στομίου της μήτρας έως τον ιστό του πλακούντα, το μέγεθος αυτό συγκρίνεται με τη διάμετρο του κεφαλιού του μωρού.
Εάν εντοπιστεί μη φυσιολογική θέση του πλακούντα, ελέγχεται δυναμικά σύμφωνα με δεδομένα υπερήχων για περιόδους έως και 34 εβδομάδες κύησης, όταν ο πλακούντας παίρνει την τελική του θέση. Έτσι, για την αξιολόγηση στη δυναμική, πραγματοποιούνται τουλάχιστον τρεις μελέτες τη στιγμή της 16ης εβδομάδας, στη συνέχεια στις 25 εβδομάδες και 35 εβδομάδες.

Το υπερηχογράφημα συνιστάται όταν η κύστη δεν είναι άδεια, οπότε η θέση της μήτρας και του πλακούντα θα φαίνεται καλύτερα. Επιπλέον, είναι δυνατόν να προσδιοριστεί ένα αιμάτωμα κάτω από τη θέση του πλακούντα και το τοίχωμα της μήτρας λόγω υπερηχογραφήματος (εάν έχει ήδη διαπιστωθεί ότι υπάρχει παρουσίαση). Με ένα τέτοιο αιμάτωμα, η αιμορραγία δεν αναπτύσσεται πάντα και όχι σε όλες τις μητέρες και δεν υπάρχει εκροή αίματος από την κοιλότητα της μήτρας. Εάν η αποκόλληση δεν είναι μεγαλύτερη από το 25% της περιοχής, η ζωή του εμβρύου μπορεί να μην κινδυνεύει, αλλά εάν αυξηθεί στο ένα τρίτο ή περισσότερο, το έμβρυο μπορεί να πεθάνει από
Πώς είναι η εγκυμοσύνη με παρόμοιο πρόβλημα
 Σε κάθε περίπτωση, οι τακτικές διαχείρισης της εγκυμοσύνης θα επιλέγονται ξεχωριστά από μαιευτήρα-γυναικολόγο, με βάση το πόσο συχνά εμφανίζεται αιμορραγία και πόσο έντονη, πόσο αίμα χάνει η γυναίκα και ποιες είναι οι επιπλοκές και ο βαθμός της αναιμίας. Εάν δεν εμφανιστεί αιμορραγία στην αρχή της κύησης (μέχρι τα μέσα της περιόδου), μια γυναίκα μπορεί να βρίσκεται στο σπίτι, παρακολουθούμενη από γιατρό σε πολυκλινική, σύμφωνα με ειδικό ημερήσιο σχήμα και με την εξάλειψη τυχόν προκλητικών παραγόντων. Τα όποια φορτία, πιέσεις είναι περιορισμένα και επιβάλλεται αυστηρή απαγόρευση οικειότητας. Με τη συμπλήρωση της ηλικίας κύησης των 24 εβδομάδων και άνω, είναι απαραίτητη η ενδονοσοκομειακή παρακολούθηση, ακόμη και αν η κατάσταση της υγείας είναι εξαιρετική και δεν υπάρχουν αιμορραγίες ή παράπονα. Πραγματοποιείται υποστηρικτική θεραπεία και θεραπεία όλων των συνοδών διαταραχών προκειμένου η εγκυμοσύνη να φτάσει στην ημερομηνία λήξης των 37-38 εβδομάδων. Αυτό είναι επιτρεπτό με σπάνια και ήπια αιμορραγία, με φυσιολογική γενική κατάσταση της ίδιας της γυναίκας με φόντο μια απολύτως φυσιολογική ανάπτυξη του εμβρύου.
Σε κάθε περίπτωση, οι τακτικές διαχείρισης της εγκυμοσύνης θα επιλέγονται ξεχωριστά από μαιευτήρα-γυναικολόγο, με βάση το πόσο συχνά εμφανίζεται αιμορραγία και πόσο έντονη, πόσο αίμα χάνει η γυναίκα και ποιες είναι οι επιπλοκές και ο βαθμός της αναιμίας. Εάν δεν εμφανιστεί αιμορραγία στην αρχή της κύησης (μέχρι τα μέσα της περιόδου), μια γυναίκα μπορεί να βρίσκεται στο σπίτι, παρακολουθούμενη από γιατρό σε πολυκλινική, σύμφωνα με ειδικό ημερήσιο σχήμα και με την εξάλειψη τυχόν προκλητικών παραγόντων. Τα όποια φορτία, πιέσεις είναι περιορισμένα και επιβάλλεται αυστηρή απαγόρευση οικειότητας. Με τη συμπλήρωση της ηλικίας κύησης των 24 εβδομάδων και άνω, είναι απαραίτητη η ενδονοσοκομειακή παρακολούθηση, ακόμη και αν η κατάσταση της υγείας είναι εξαιρετική και δεν υπάρχουν αιμορραγίες ή παράπονα. Πραγματοποιείται υποστηρικτική θεραπεία και θεραπεία όλων των συνοδών διαταραχών προκειμένου η εγκυμοσύνη να φτάσει στην ημερομηνία λήξης των 37-38 εβδομάδων. Αυτό είναι επιτρεπτό με σπάνια και ήπια αιμορραγία, με φυσιολογική γενική κατάσταση της ίδιας της γυναίκας με φόντο μια απολύτως φυσιολογική ανάπτυξη του εμβρύου.
Ακόμα κι αν η αιμορραγία ήταν μια φορά, και μετά όλα είναι καλά με την εγκυμοσύνη, μετά από μια περίοδο 24 εβδομάδων, δεν παίρνει εξιτήριο από το νοσοκομείο μέχρι να γεννηθεί το μωρό.
Εάν η κατάσταση δημιουργεί ανησυχία, τότε σε μια κλινική για έγκυες γυναίκες ενδείκνυται ένα ειδικό σχήμα:
- Ξεκούραση στο κρεβάτι σχεδόν πάντα
- συνταγογράφηση φαρμάκων που ανακουφίζουν τη διεγερσιμότητα και τη συσταλτική δραστηριότητα του μυομητρίου
- Θεραπεία της αναιμίας με συνταγογράφηση φαρμάκων που περιέχουν σίδηρο, με σοβαρή, μη εξαλειφθείσα απώλεια αίματος - χρήση διαλυμάτων υποκατάστασης αίματος και άγρια,
- Διόρθωση μητροπλακουντιακής ανεπάρκειας.
Όταν η κύηση παραδοθεί σε 37 εβδομάδες ή περισσότερο στο νοσοκομείο, αλλά διατηρείται η κατάσταση του προδρομικού πλακούντα, με βάση την τρέχουσα κατάσταση, προγραμματίζεται ο τοκετός και αρχίζουν οι προετοιμασίες για την επέμβαση.
Πώς γίνεται ο τοκετός: λειτουργία ή όχι;
 Μια άνευ όρων ένδειξη για, που πραγματοποιείται ως προγραμματισμένη επέμβαση, είναι ο πλήρης προδρομικός πλακούντας. Ανεξάρτητα από το πόσο θα ήθελε μια γυναίκα, ο τοκετός με φυσικό τρόπο είναι σωματικά αδύνατος, γιατί ο πλακούντας εμποδίζει την έξοδο από τη μήτρα, απολεπίζεται πριν από τη γέννηση του εμβρύου και οδηγεί στην οξεία ασφυξία και το θάνατό του στη μήτρα. Επιπλέον, ο πλακούντας δεν θα επιτρέψει στο παρόν μέρος του εμβρύου - το κεφάλι ή τους γλουτούς - να εισαχθεί στη μικρή λεκάνη. Καθώς η μήτρα συσπάται, η αποκόλληση του πλακούντα συμβαίνει με προοδευτικό ρυθμό, από την οποία η μητέρα μπορεί επίσης να πεθάνει από απώλεια αίματος κατά τον τοκετό.
Μια άνευ όρων ένδειξη για, που πραγματοποιείται ως προγραμματισμένη επέμβαση, είναι ο πλήρης προδρομικός πλακούντας. Ανεξάρτητα από το πόσο θα ήθελε μια γυναίκα, ο τοκετός με φυσικό τρόπο είναι σωματικά αδύνατος, γιατί ο πλακούντας εμποδίζει την έξοδο από τη μήτρα, απολεπίζεται πριν από τη γέννηση του εμβρύου και οδηγεί στην οξεία ασφυξία και το θάνατό του στη μήτρα. Επιπλέον, ο πλακούντας δεν θα επιτρέψει στο παρόν μέρος του εμβρύου - το κεφάλι ή τους γλουτούς - να εισαχθεί στη μικρή λεκάνη. Καθώς η μήτρα συσπάται, η αποκόλληση του πλακούντα συμβαίνει με προοδευτικό ρυθμό, από την οποία η μητέρα μπορεί επίσης να πεθάνει από απώλεια αίματος κατά τον τοκετό.
Στο πλαίσιο της ατελούς παρουσίασης και παρουσία επιπλοκών με τη μορφή οπής, κακής τοποθέτησης του εμβρύου στη μήτρα, ουλών μετά από χειρουργικό τοκετό νωρίτερα ή όταν, με την ηλικία της γυναίκας μετά τα 30 χρόνια και μια στενή λεκάνη, παρουσία, Η καισαρική τομή πραγματοποιείται επίσης ως προγραμματισμένη επέμβαση. Εάν δεν υπάρχουν επιπλοκές με ελλιπή παρουσίαση, δεν υπάρχει αιμορραγία και ακόμη και έκκριση, ο γιατρός περιμένει τη στιγμή που ξεκινά ο ενεργός τοκετός, πραγματοποιώντας αμνιοτομή (ανοίγει την εμβρυϊκή κύστη). Εάν μετά από αυτή την αιμορραγία ανοίξει (που σημαίνει αποκόλληση πλακούντα), γίνεται επείγουσα καισαρική τομή.
Εάν η αιμορραγία ανοίξει με ατελή παρουσίαση πριν από την έναρξη του ενεργού τοκετού, γίνεται ρήξη της εμβρυϊκής κύστης. Με μια τέτοια διαδικασία, η κατερχόμενη κεφαλή του εμβρύου στην περιοχή της πυέλου μπορεί να πιέσει την άκρη του πλακούντα κατά μήκος της ζώνης της απολέπισης του και να σταματήσει την αιμορραγία. Σε μια κατάσταση όπου η αιμορραγία δεν μειώνεται ή δεν υπάρχουν σημάδια ωριμότητας του τραχήλου της μήτρας, οι γιατροί αποφασίζουν - πραγματοποιείται επείγουσα καισαρική τομή . Εάν ο τράχηλος είναι ώριμος και δεν υπάρχει άλλη αιμορραγία, προτιμάται ο τοκετός του μωρού μέσω του φυσικού καναλιού τοκετού.
Τι επιπλοκές μπορεί να υπάρχουν σε έγκυες γυναίκες ή γυναίκες κατά τον τοκετό;
 Μια τέτοια επιπλοκή της εγκυμοσύνης είναι επικίνδυνη τόσο κατά τη διάρκεια της κύησης όσο και στην αρχή του τοκετού και μετά την ολοκλήρωσή τους. Έτσι, κατά τη διάρκεια της εγκυμοσύνης, είναι δυνατή η απειλή διακοπής και εμβρυϊκής υποξίας, το σύνδρομο IUGR και ο θάνατος του παιδιού, η αιμορραγία. Επιπλέον, συχνά με τον προδρομικό πλακούντα, είναι επίσης δυνατή η πυκνή προσκόλληση και η συσσώρευση του πλακούντα, γεγονός που απειλεί με επιπλοκές στο τρίτο στάδιο του τοκετού, όταν είναι απαραίτητη η αποκόλληση του πλακούντα από τα τοιχώματα της μήτρας. Αν δεν χωριστεί, είναι απαραίτητο, για να σωθεί η ζωή της μητέρας, να γίνει επέμβαση εξόρυξης της μήτρας (αφαίρεση με απολίνωση των αγγείων).
Μια τέτοια επιπλοκή της εγκυμοσύνης είναι επικίνδυνη τόσο κατά τη διάρκεια της κύησης όσο και στην αρχή του τοκετού και μετά την ολοκλήρωσή τους. Έτσι, κατά τη διάρκεια της εγκυμοσύνης, είναι δυνατή η απειλή διακοπής και εμβρυϊκής υποξίας, το σύνδρομο IUGR και ο θάνατος του παιδιού, η αιμορραγία. Επιπλέον, συχνά με τον προδρομικό πλακούντα, είναι επίσης δυνατή η πυκνή προσκόλληση και η συσσώρευση του πλακούντα, γεγονός που απειλεί με επιπλοκές στο τρίτο στάδιο του τοκετού, όταν είναι απαραίτητη η αποκόλληση του πλακούντα από τα τοιχώματα της μήτρας. Αν δεν χωριστεί, είναι απαραίτητο, για να σωθεί η ζωή της μητέρας, να γίνει επέμβαση εξόρυξης της μήτρας (αφαίρεση με απολίνωση των αγγείων).
Η πιο συχνή επιπλοκή είναι η αιμορραγία, η οποία ξεκινά τόσο κατά τη διάρκεια της εγκυμοσύνης όσο και με την έναρξη του ενεργού τοκετού, καθώς οι συσπάσεις γίνονται πιο συχνές. Σε αυτή την περίπτωση, οι γιατροί καταφεύγουν στη μερική παρουσίαση των μεμβρανών ως προσπάθεια εξάλειψης της αποκόλλησης. Προκειμένου να μειωθούν οι κίνδυνοι για τέτοιες παθολογίες, οι γιατροί στο 80% των περιπτώσεων επιλέγουν τον τοκετό.
Είναι δυνατόν να γεννηθεί με προδρομικό πλακούντα
Μπορείτε να γεννήσετε φυσικά με χαμηλό πλακούντα και μερική παρουσίαση, εάν το μωρό είναι κάτω με το κεφάλι και ο τοκετός είναι ενεργός, ο τράχηλος είναι ώριμος και δεν υπάρχει αιμορραγία μετά το άνοιγμα της ουροδόχου κύστης. Εκτός από την αιμορραγία, επιπλοκές σε τέτοιους τοκετούς μπορεί να είναι η αδυναμία των γεννητικών δυνάμεων και η εμβρυϊκή υποξία που αναπτύσσεται σε αυτό το πλαίσιο.
Κατά τη διεξαγωγή του τοκετού με φυσικό τρόπο, είναι απαραίτητη η συνεχής παρακολούθηση CTG του εμβρύου και του τρόπου συστολής της μήτρας. Μια γυναίκα περνά το πρώτο στάδιο του τοκετού με αισθητήρες στο στομάχι της που καταγράφουν τη δραστηριότητα και τις συσπάσεις της μήτρας και με φόντο αυτές μια αλλαγή στον καρδιακό παλμό του εμβρύου. Σημάδια επιπλοκών σύμφωνα με δεδομένα παρακολούθησης αποτελούν λόγο για άμεση επείγουσα καισαρική τομή.
Μετά τον φυσικό τοκετό, η αιμορραγία μπορεί να επαναληφθεί λόγω παραβίασης της διαδικασίας διαχωρισμού του πλακούντα, καθώς βρίσκεται στην περιοχή των κατώτερων τμημάτων της μήτρας, τα οποία συστέλλονται χειρότερα. Μπορεί να χρειαστεί να τεθεί η γυναίκα υπό αναισθησία και να διαχωριστεί χειροκίνητα ο πλακούντας. Μπορεί να υπάρξει μεγάλη απώλεια αίματος λόγω του μειωμένου τόνου της μήτρας και βλάβη των χοριοειδών πλέγματος στην περιοχή του λαιμού της με άτυπη θέση του πλακούντα, ο οποίος απολεπίστηκε σε μεγάλη περιοχή.
Alena Paretskaya, παιδίατρος, ιατρικός σχολιαστής
Σε αυτό το άρθρο:
Η ευτυχισμένη στιγμή της αναμονής του μωρού δεν είναι πάντα χωρίς σύννεφα, μερικές φορές η μέλλουσα μητέρα πρέπει να αντιμετωπίσει ορισμένα προβλήματα ήδη στη 12η εβδομάδα της εγκυμοσύνης. Μία από τις πιθανές επιπλοκές είναι ο προδρομικός πλακούντας, δηλαδή η ακατάλληλη προσκόλλησή του στο τοίχωμα της μήτρας.Στην ιδανική περίπτωση, το σημείο στερέωσης του πλακούντα θα πρέπει να είναι το υψηλότερο σημείο της μήτρας, μακριά από την είσοδο σε αυτόν. Η προσκόλληση του πλακούντα στο κάτω μέρος της μήτρας, στον λαιμό της, θεωρείται λανθασμένη.
Οι γιατροί της προγεννητικής κλινικής κάνουν παρουσίαση στο 0,2-0,9 τοις εκατό των κυήσεων, αλλά με συνεχή παρακολούθηση της γυναίκας και του εμβρύου, που συνεπάγεται παρακολούθηση και απαραίτητη θεραπεία, είναι δυνατόν να αποφευχθεί η επιδείνωση της κατάστασης και οι ανεπανόρθωτες συνέπειες. Ο προδρομικός πλακούντας διαγιγνώσκεται συχνότερα από την 12η έως την 20η εβδομάδα της εγκυμοσύνης, αλλά στις περισσότερες περιπτώσεις στο τρίτο τρίμηνο η θέση αυτού του σημαντικού γεννητικού προσαρτήματος κανονικοποιείται. Όσο νωρίτερα εγγραφεί μια γυναίκα σε έναν γυναικολόγο, τόσο πιο πιθανό είναι να ακούσει για την παρουσίαση, καθώς στα αρχικά στάδια (12 εβδομάδες) αυτό το φαινόμενο εμφανίζεται στο 20 έως 30 τοις εκατό όλων των κυήσεων.
Μπορεί να υπάρχουν πολλοί πιθανοί λόγοι που οδηγούν στην παρουσίαση:
- αλλαγές στο ενδομήτριο λόγω καισαρικής τομής, άλλων επεμβάσεων και μελετών, κατά τις οποίες υπήρξε μηχανική επίδραση στη μήτρα.
- παρουσίαση κατά τη διάρκεια προηγούμενης εγκυμοσύνης.
- πολλαπλή εγκυμοσύνη?
- μεγάλος αριθμός προηγούμενων γεννήσεων·
- ανάπτυξη του πλακούντα λόγω έλλειψης οξυγόνου στο σώμα μιας γυναίκας.
- κακές συνήθειες μιας εγκύου, για παράδειγμα, προσκόλληση στη νικοτίνη.
- καθυστερημένη εγκυμοσύνη - από 35 ετών.
- ζώντας σε ορεινές περιοχές.
Δεν είναι δυνατό να προσδιοριστεί η αιτία της παρουσίασης για ορισμένες στις περισσότερες περιπτώσεις αυτής της ανωμαλίας. Αλλά πιο συχνά αυτή η επιπλοκή εκδηλώνεται στην περίοδο από 12 έως 20 εβδομάδες εγκυμοσύνης σε γυναίκες που έχουν υποστεί άμβλωση νωρίτερα, φλεγμονή στη μήτρα. Σε κίνδυνο βρίσκονται οι ασθενείς που έχουν ουλή ή μυομεκτομή στο τοίχωμα της μήτρας, όταν ο πλακούντας αναπτύσσεται προς την κατεύθυνση του ανέπαφου ιστού.
Ποια μπορεί να είναι η επιπλοκή
Υπάρχουν οι ακόλουθοι τύποι προδρομικού πλακούντα:
- κεντρικό - πλήρες?
- μερική - ελλιπής.
- χαμηλός;
- αυχένιος.

Ο ατελής προδρομικός πλακούντας χωρίζεται επίσης σε υποείδη:
- πλευρικά - ο πλακούντας περνά από το πίσω τοίχωμα προς τα εμπρός και καλύπτει τον τράχηλο της μήτρας κατά 2/3.
- οριακό - το κάτω άκρο του πλακούντα επικαλύπτει μόνο το 1/3 της εισόδου της μήτρας.
Ο πλήρης προδρομικός πλακούντας συνεπάγεται ότι το εσωτερικό στόμιο, δηλ. η είσοδος στη μήτρα είναι εντελώς φραγμένη. Με τον μερικό προδρομικό πλακούντα, το εσωτερικό τμήμα της εισόδου μπλοκάρεται μόνο εν μέρει, δίπλα στο οποίο απεικονίζονται οι εμβρυϊκές μεμβράνες. Η πλήρης παρουσίαση είναι λιγότερο συχνή, με αυτήν ο πλακούντας επικαλύπτει πλήρως το στόμιο της μήτρας από μέσα. Η ελλιπής παρουσίαση και, πρώτα απ 'όλα, οριακή, δεν αποτελεί απόλυτο εμπόδιο στον φυσικό τοκετό, αφού δεν κλείνει εντελώς την είσοδο στη μήτρα και το παιδί μπορεί να την αφήσει μόνο του.
Ο πλακούντας θεωρείται χαμηλός εάν το κάτω άκρο του είναι συγκεντρωμένο κάτω από 6 εκατοστά από τον φάρυγγα. Αλλά στην πράξη, έρχεται στη χαμηλή θέση του πλακούντα όταν το κάτω άκρο του βρίσκεται δύο εκατοστά από τον φάρυγγα κατά μήκος του εσωτερικού τοιχώματος της μήτρας. Πολύ σπάνια, ο πλακούντας μπορεί να αρχίσει να αναπτύσσεται στην περιοχή του ισθμού ή του καναλιού της μήτρας και στη συνέχεια θα διαγνωστεί ο αυχενικός πλακούντας.
Οποιοσδήποτε τύπος προδρομικού πλακούντα εμφανίζεται συχνότερα στα αρχικά στάδια της εγκυμοσύνης, συνήθως στις 12 εβδομάδες. Αυτή τη στιγμή, ο πλακούντας ονομάζεται χόριο στην επιστημονική γλώσσα. Αλλά η μερική παρουσίαση σχηματίζεται μόνο πιο κοντά στον τοκετό, μαζί με την επέκταση και το άνοιγμα του τραχήλου της μήτρας. Μετά από 20 εβδομάδες, στις περισσότερες περιπτώσεις, ο πλακούντας αυξάνεται και μέχρι τον ένατο μήνα της εγκυμοσύνης επιστρέφει στο φυσιολογικό σε περισσότερο από το 90 τοις εκατό των περιπτώσεων. Ταυτόχρονα, ο πλακούντας παίρνει την κανονική του θέση πιο γρήγορα και πιο συχνά εάν βρίσκεται όχι κατά μήκος της πλάτης, αλλά κατά μήκος του μπροστινού τοιχώματος.
Συμπτώματα, διάγνωση και συνέπειες της εξέλιξης της παρουσίασης
Στις περισσότερες περιπτώσεις, η παρουσίαση δεν εμφανίζεται εξωτερικά, αλλά πρέπει να γνωρίζετε τα συμπτώματα της επιπλοκής και, σε περίπτωση εκδήλωσής τους, να τρέξετε αμέσως στον γιατρό για να συνταγογραφήσει θεραπεία. Το κυριότερο και σημαντικότερο από τα συμπτώματα είναι η ξαφνική έναρξη αιμορραγίας από τον κόλπο, ακόμα κι αν δεν συνοδεύεται από πόνο και επίσης σταματά ξαφνικά, όπως ξεκίνησε. Εκτός από την εμφάνιση αίματος, μπορεί να εμφανιστούν συσπάσεις της μήτρας και μερικές φορές ακόμη και πόνος στην κοιλιά, παρόμοιος με τις συσπάσεις. Τις περισσότερες φορές, τέτοια συμπτώματα εμφανίζονται την 20η εβδομάδα της εγκυμοσύνης και αργότερα, στο δεύτερο μισό της, αλλά η αιμορραγία μπορεί να εμφανιστεί στις 12 εβδομάδες ή και νωρίτερα. Η απομόνωση του αίματος απειλεί την αποβολή, επομένως πρέπει να ανταποκριθείτε γρήγορα.

Κατά κανόνα, ο προδρομικός πλακούντας ανιχνεύεται στις 12 εβδομάδες, όταν μια γυναίκα πηγαίνει για πρώτη φορά για υπερηχογράφημα. Για να αποφύγετε τις τρομερές συνέπειες του προδρομικού πλακούντα, είναι σημαντικό να διαγνωστεί έγκαιρα και να τεθεί η κατάσταση υπό ιατρικό έλεγχο. Η κύρια διαγνωστική μέθοδος είναι η υπερηχογραφική εξέταση και τα πιο αξιόπιστα αποτελέσματα λαμβάνονται με κολπική εξέταση με ειδικό αισθητήρα. Πιο λανθασμένη είναι η εξέταση που γίνεται στο κοιλιακό τοίχωμα. Οι γιατροί πραγματοποιούν επίσης μια ψηφιακή εξέταση, αλλά αυτή η μέθοδος από μόνη της είναι επικίνδυνη για έναν εύκολα ευάλωτο πλακούντα, επειδή. μπορεί να προκαλέσει την αποκόλληση και την αιμορραγία του.
Μόνο περίπου το 20 τοις εκατό των εγκύων γυναικών με παρουσίαση δεν έχουν συμπτώματα επιπλοκών και δεν εμφανίζουν αιμορραγία. Η σοβαρότητα των συμπτωμάτων μπορεί να είναι ποικίλου βαθμού - από ήπια έως πολύ έντονη, αλλά σε κάθε περίπτωση, η εκδήλωσή του υποδηλώνει πρόβλημα. , παρέχοντας στο παιδί όλα τα απαραίτητα, έχοντας γίνει πιο αδύνατο, σπάει, οι λάχνες απολεπίζονται από αυτό, σχηματίζονται δάκρυα, γεγονός που επιδεινώνει τη διατροφή του εξαρτήματος και του ίδιου του μωρού.
Έτσι, η παρουσίαση μπορεί να απειλήσει τα ακόλουθα:
- απώλεια αίματος και σοκ μιας γυναίκας.
- υποξία του παιδιού?
- αποκόλληση πλακούντα και πρόωρος τοκετός.
- φλεγμονή της μήτρας μετά τον τοκετό.
- συγγενείς ανωμαλίες του νεογνού, χαμηλό βάρος, ίκτερος, αναπνευστική ανεπάρκεια και άλλες αναπτυξιακές ανωμαλίες.
- θάνατος βρέφους ή γυναίκας κατά τον τοκετό.
Επιλογές διαχείρισης εγκυμοσύνης και τοκετού
Δεδομένου του πόσο σοβαρές μπορεί να είναι οι συνέπειες του προδρομικού πλακούντα, σε όλη τη διάρκεια της εγκυμοσύνης, μια γυναίκα χρειάζεται συνεχή και ευαίσθητη παρακολούθηση - ιατρική παρακολούθηση και θεραπεία, μέχρι τον τοκετό. Η συχνότητα επίσκεψης σε γυναικολόγο θα εξαρτηθεί από τη διάρκεια της εγκυμοσύνης, εκτός αν φυσικά δεν σας ενοχλεί τίποτα. Γενικά, η παρατήρηση σε μια προγεννητική κλινική δεν διαφέρει στον προγραμματισμό από μια κανονική εγκυμοσύνη:
- από 12 έως 20 εβδομάδες - μία φορά το μήνα.
- ξεκινώντας από το δεύτερο τρίμηνο, μετά την 20η εβδομάδα - δύο φορές το μήνα.
Η πολυπλοκότητα της κατάστασης θα εξαρτηθεί σε κάποιο βαθμό από το αν παρατηρείται παρουσία πλακούντα κατά μήκος του οπίσθιου ή του πρόσθιου τοιχώματος της μήτρας. Η παρακολούθηση της εγκυμοσύνης θα συνίσταται σε συνεχή εξέταση του πλακούντα, εκτίμηση της αιμορραγίας και της γενικής κατάστασης της γυναίκας και του εμβρύου, η οποία πραγματοποιείται μέσω:
- Υπερηχογράφημα - με τη βοήθειά του καθορίζεται με βεβαιότητα η προσκόλληση του πλακούντα στο πρόσθιο ή οπίσθιο τοίχωμα της μήτρας και η παρουσία παρουσίασης.
- καθρέφτες επιθεώρησης?
- αξιολόγηση των αποτελεσμάτων των γενικών εξετάσεων μιας εγκύου γυναίκας.
Η θεραπεία για την παρουσίαση περιλαμβάνει, εάν είναι απαραίτητο, τα ακόλουθα μέτρα:
- μετάγγιση αίματος σε μια γυναίκα σε μικρές δόσεις.
- λήψη αντισπασμωδικών και τοκολυτικών φαρμάκων.
- ο διορισμός ορμονικών παραγόντων για την ομαλοποίηση της μητροπλακουντιακής αιμορραγίας, την αύξηση της πήξης του αίματος και την ενίσχυση των αγγειακών τοιχωμάτων.
- η χρήση ηρεμιστικών: μητρική βαλεριάνα, κ.λπ.
- πρόληψη της ενδομητρίτιδας και της εμβρυϊκής υποξίας.

Η πιο επικίνδυνη περίοδος της εγκυμοσύνης είναι το πρώτο τρίμηνο, το οποίο διαρκεί έως και 12 εβδομάδες, αλλά με τον προδρομικό πλακούντα είναι σημαντικό να μην χάνουμε περαιτέρω την αυξημένη επαγρύπνηση. Όταν ανιχνευτεί η εμφάνιση την εβδομάδα 20 και έως και δύο μήνες μετά, τότε με κατάλληλο έλεγχο, την απαραίτητη φροντίδα και ακολουθώντας ιατρικές οδηγίες, είναι πολύ πιθανό ο πλακούντας να πάρει την κανονική του θέση στο τοίχωμα της μήτρας. Εάν κάτι πάει στραβά, ανοίξει αιμορραγία, τότε πρέπει να καλέσετε αμέσως ένα ασθενοφόρο. Σε περίπτωση επαναλαμβανόμενης αιμορραγίας, καθίσταται απαραίτητη η συνεχής ιατρική παρακολούθηση εντός των τοιχωμάτων του νοσοκομείου, μέχρι τον τοκετό. Αυτός είναι ο μόνος τρόπος για να αποφευχθεί η σοβαρή απώλεια αίματος, η αποκόλληση του πλακούντα και όλες οι επακόλουθες συνέπειες.
Εάν ο προδρομικός πλακούντας παραμείνει μέχρι τις 36 εβδομάδες, τότε ο γιατρός αποφασίζει για τη νοσηλεία και τον τοκετό. Έτσι, η παρουσίαση στις 38-39 εβδομάδες είναι ένδειξη για καισαρική τομή. Ο συνηθισμένος τοκετός σε δύσκολες περιπτώσεις όχι μόνο αντενδείκνυται, αλλά και γεμάτος επιπλοκές. Η πλήρης κεντρική παρουσίαση του πλακούντα μετά από 20 εβδομάδες και αργότερα είναι ένας δείκτης 100% για προγραμματισμένη καισαρική τομή, καθώς το παιδί δεν θα μπορεί να φύγει φυσικά από τη μήτρα λόγω του πλακούντα που εμποδίζει την είσοδο σε αυτήν. Όσο υψηλότεροι είναι οι κίνδυνοι και όσο πιο έντονη είναι η αιμορραγία, τόσο πιο επείγουσα συνταγογραφείται η επέμβαση, ανεξάρτητα από την ηλικία κύησης.
Όταν βρίσκεται στο σπίτι, μια γυναίκα πρέπει να ακολουθεί αυστηρά τις συστάσεις του γιατρού για να αποφύγει την αποκόλληση του πλακούντα και την αιμορραγία. Κατά κανόνα, καμία φαρμακευτική θεραπεία δεν εγγυάται την πλήρη επούλωση και τη μετανάστευση του πλακούντα στη θέση του, ειδικά εάν είναι στερεωμένος στο πίσω τοίχωμα. Η διόρθωση ή τουλάχιστον η μη περιπλοκή της παρουσίασης θα βοηθήσει την ξεκούραση στο κρεβάτι, μια διατροφή πλούσια σε πρωτεΐνες και σίδηρο, περισσότερο καθαρό αέρα, αποχή από σεξουαλική επαφή, συναισθηματικό και σωματικό στρες, ακόμη και από γυμναστική για έγκυες γυναίκες. Ο ατελής οριακός προδρομικός πλακούντας απαιτεί πρόσθετη πρόσληψη πολυβιταμινούχων σκευασμάτων. Ο πλάγιος και οριακός προδρομικός πλακούντας, που δεν επιδεινώνεται από αιμορραγία, μπορεί επίσης να αντιμετωπιστεί σε εξωτερική βάση.
Είναι δυνατόν να αποτραπεί μια ανωμαλία του πλακούντα;
Μπορείτε να το παίξετε με ασφάλεια εκ των προτέρων, γλιτώνοντας τον εαυτό σας από οδυνηρές προσδοκίες, οι οποίες, κατά κανόνα, ξεκινούν στις 12 εβδομάδες εγκυμοσύνης και έως τις 20 εβδομάδες - όταν ο πλακούντας θα πέσει στη θέση του. Η πρόληψη του προδρομικού πλακούντα θα είναι ο σωστός τρόπος ζωής, στον οποίο δεν υπάρχει χώρος για αμβλώσεις και άλλες παρεμβάσεις που τραυματίζουν τα τοιχώματα της μήτρας. Για το σκοπό αυτό, είναι απαραίτητο να χρησιμοποιείτε αντισυλληπτικά, να ελέγχετε αυστηρά την αναπαραγωγική δραστηριότητα. Θα πρέπει επίσης να πραγματοποιείται έγκαιρη πρόληψη και θεραπεία ασθενειών των γεννητικών οργάνων.
Ιδιαίτερη επαγρύπνηση θα πρέπει να επιδεικνύεται στο θέμα της πρόληψης των ανωμαλιών του πλακούντα για γυναίκες σε κίνδυνο - ηλικίας άνω των 35 ετών, επανέγκυες, με ήδη παρόμοια διάγνωση. Εάν υπάρχουν ορμονικές διαταραχές, τότε η εγκυμοσύνη θα πρέπει να προγραμματιστεί όχι νωρίτερα από την εξάλειψη αυτής της παρέμβασης. Αλλά ακόμη και στην περίπτωση της ιδανικής υγείας μιας γυναίκας, δεν θα είναι δυνατό να αποκλειστεί εντελώς η πιθανότητα προδρομικού πλακούντα, καθώς η αιτία της ανωμαλίας μπορεί να βρίσκεται στα χαρακτηριστικά του ίδιου του εμβρυϊκού ωαρίου. Σε αυτή την περίπτωση, μένει μόνο να εμπιστευτούμε τους γιατρούς, να παραμείνουμε υπό τον άγρυπνο έλεγχό τους και ίσως, για μια περίοδο 12-20 εβδομάδων, μέχρι την αρχή του τρίτου τριμήνου, ο πλακούντας να πάρει φυσιολογική θέση. Σε κάθε περίπτωση, ακόμη και με οριακή παρουσίαση, μπορείτε να γεννήσετε με ασφάλεια μόνοι σας υπό την επίβλεψη έμπειρων μαιευτηρίων.
Ο πλακούντας είναι ένα όργανο που βρίσκεται στη μήτρα και λειτουργεί μόνο κατά τη διάρκεια της εγκυμοσύνης. Χάρη σε αυτόν καθίσταται δυνατή η φυσιολογική ανάπτυξη της εγκυμοσύνης μέχρι την ίδια τη γέννα, επομένως είναι σημαντικό ο πλακούντας να «δουλεύει» κανονικά. Σε αυτή την περίπτωση, δεν είναι μόνο σημαντική η σωστή δομή του πλακούντα, αλλά και η σωστή θέση του. Ο προδρομικός πλακούντας είναι μια σοβαρή επιπλοκή της εγκυμοσύνης, η οποία, ευτυχώς, δεν είναι πολύ συχνή.
Ο πλακούντας τοποθετείται στην αρχή της εγκυμοσύνης και σχηματίζεται πλήρως. Παρέχει διατροφή στο έμβρυο, απέκκριση μεταβολικών προϊόντων και επίσης εκτελεί τη λειτουργία των πνευμόνων γι 'αυτό, επειδή. Είναι μέσω του πλακούντα που το έμβρυο λαμβάνει το απαραίτητο οξυγόνο για τη ζωή του. Επιπλέον, ο πλακούντας είναι ένα πραγματικό «ορμονικό εργοστάσιο»: εδώ σχηματίζονται ορμόνες που εξασφαλίζουν τη διατήρηση, την κανονική ανάπτυξη της εγκυμοσύνης, την ανάπτυξη και την ανάπτυξη του εμβρύου.
Ο πλακούντας αποτελείται από λάχνες - δομές μέσα στις οποίες περνούν τα αιμοφόρα αγγεία. Καθώς η εγκυμοσύνη εξελίσσεται, ο αριθμός των λαχνών και, κατά συνέπεια, ο αριθμός των αιμοφόρων αγγείων αυξάνεται συνεχώς.
Θέση του πλακούντα: κανόνας και παθολογία
Από την πλευρά της μήτρας στο σημείο προσκόλλησης του πλακούντα υπάρχει πάχυνση της εσωτερικής μεμβράνης. Σχηματίζονται σε αυτό βαθουλώματα, που σχηματίζουν τον μεσολαχνικό χώρο. Ορισμένες λάχνες του πλακούντα συγχωνεύονται με τους μητρικούς ιστούς (ονομάζονται άγκυρα), ενώ οι υπόλοιπες βυθίζονται στο μητρικό αίμα, το οποίο γεμίζει τον μεσολαχνικό χώρο. Οι λάχνες άγκυρας του πλακούντα συνδέονται με τα χωρίσματα των μεσολαχνικών χώρων, τα αγγεία διέρχονται από το πάχος των χωρισμάτων, τα οποία μεταφέρουν μητρικό αρτηριακό αίμα κορεσμένο με οξυγόνο και θρεπτικά συστατικά.
Οι λάχνες του πλακούντα εκκρίνουν ειδικές ουσίες – ένζυμα που «λιώνουν» τα μικρά αρτηριακά αγγεία που μεταφέρουν το μητρικό αίμα, με αποτέλεσμα το αίμα να ρέει έξω από αυτά στον μεσολάχινο χώρο. Εδώ λαμβάνει χώρα η ανταλλαγή μεταξύ του αίματος του εμβρύου και της μητέρας: με τη βοήθεια πολύπλοκων μηχανισμών, το οξυγόνο και τα θρεπτικά συστατικά εισέρχονται στο αίμα του εμβρύου και τα μεταβολικά προϊόντα του εμβρύου εισέρχονται στο αίμα της μητέρας. Το έμβρυο συνδέεται με τον πλακούντα μέσω του ομφάλιου λώρου. Το ένα άκρο συνδέεται με την ομφαλική περιοχή του εμβρύου, το άλλο στον πλακούντα. Μέσα στον ομφάλιο λώρο υπάρχουν δύο αρτηρίες και μια φλέβα που μεταφέρουν αίμα, αντίστοιχα, από το έμβρυο στον πλακούντα και αντίστροφα. Αίμα πλούσιο σε οξυγόνο και θρεπτικά συστατικά ρέει μέσω της φλέβας του ομφάλιου λώρου προς το έμβρυο και φλεβικό αίμα από το έμβρυο, που περιέχει διοξείδιο του άνθρακα και μεταβολικά προϊόντα, ρέει μέσω των αρτηριών.
Φυσιολογικά, ο πλακούντας βρίσκεται πιο κοντά στο κάτω μέρος της μήτρας κατά μήκος του πρόσθιου ή, λιγότερο συχνά, του οπίσθιου τοιχώματος της. Αυτό οφείλεται σε πιο ευνοϊκές συνθήκες για την ανάπτυξη του εμβρυϊκού ωαρίου σε αυτή την περιοχή. Ο μηχανισμός για την επιλογή του τόπου προσάρτησης του εμβρυϊκού αυγού δεν είναι απολύτως σαφής: υπάρχει η άποψη ότι η δύναμη της βαρύτητας παίζει ρόλο στην επιλογή ενός τόπου - για παράδειγμα, εάν μια γυναίκα κοιμάται στη δεξιά της πλευρά, τότε το αυγό είναι προσκολλημένο στο δεξί τοίχωμα της μήτρας. Αλλά αυτή είναι μόνο μία από τις θεωρίες. Μπορούμε μόνο να πούμε κατηγορηματικά ότι το εμβρυϊκό ωάριο δεν προσκολλάται σε μέρη που δεν είναι ευνοϊκά για αυτό, για παράδειγμα, στις θέσεις των μυοματωδών κόμβων ή σε σημεία βλάβης στην εσωτερική επένδυση της μήτρας ως αποτέλεσμα προηγούμενης απόξεσης. Επομένως, υπάρχουν και άλλες επιλογές για τη θέση του πλακούντα, στον οποίο ο πλακούντας σχηματίζεται πιο κοντά στο κάτω μέρος της μήτρας. Εκχωρήστε μια χαμηλή θέση του πλακούντα και του προδρομικού πλακούντα.
Υπάρχει η άποψη ότι αυτή η παθολογία της θέσης του πλακούντα μπορεί να σχετίζεται με παραβίαση ορισμένων λειτουργιών του ίδιου του εμβρυϊκού αυγού, ως αποτέλεσμα του οποίου δεν μπορεί να προσκολληθεί στο πιο ευνοϊκό μέρος της μήτρας για ανάπτυξη και αρχίζει να αναπτύσσεται στο κατώτερο τμήμα του.
Προσοχή στην αιμορραγία!
Η αιμορραγία με τον προδρομικό πλακούντα έχει τα δικά της χαρακτηριστικά. Είναι πάντα εξωτερικό, δηλ. Το αίμα ρέει έξω μέσω του αυχενικού σωλήνα και δεν συσσωρεύεται μεταξύ του τοιχώματος της μήτρας και του πλακούντα με τη μορφή αιματώματος.
Μια τέτοια αιμορραγία ξεκινά πάντα ξαφνικά, κατά κανόνα, χωρίς εμφανή εξωτερική αιτία και δεν συνοδεύεται από πόνο. Αυτό τα διακρίνει από την αιμορραγία που σχετίζεται με την πρόωρη διακοπή της εγκυμοσύνης, όταν, μαζί με την κηλίδωση, υπάρχουν πάντα πόνοι με κράμπες.
Συχνά η αιμορραγία αρχίζει σε ηρεμία, τη νύχτα (ξύπνησε "σε μια λίμνη αίματος"). Μόλις εμφανιστεί, η αιμορραγία επαναλαμβάνεται πάντα, με μεγαλύτερη ή μικρότερη συχνότητα. Επιπλέον, δεν είναι ποτέ δυνατό να προβλεφθεί εκ των προτέρων ποια θα είναι η επόμενη αιμορραγία ως προς τη δύναμη και τη διάρκεια.
Μετά από μια τέτοια αιμορραγία μπορεί να προκληθεί από σωματική δραστηριότητα, σεξουαλική επαφή, οποιαδήποτε αύξηση της ενδοκοιλιακής πίεσης (ακόμη και βήχας, καταπόνηση και μερικές φορές εξέταση από γυναικολόγο). Από αυτή την άποψη, η εξέταση στην καρέκλα μιας γυναίκας με προδρομικό πλακούντα θα πρέπει να πραγματοποιείται με όλες τις προφυλάξεις σε νοσοκομείο, όπου μπορεί να παρασχεθεί επείγουσα βοήθεια σε περίπτωση αιμορραγίας. Η ίδια η αιμορραγία είναι επικίνδυνη για τη ζωή της μητέρας και του μωρού.
Αρκετά συχνά, ο προδρομικός πλακούντας μπορεί να συνδυαστεί με την πυκνή προσκόλλησή του, με αποτέλεσμα ο ανεξάρτητος διαχωρισμός του πλακούντα μετά τον τοκετό να είναι δύσκολος.
Θα πρέπει να σημειωθεί ότι η διάγνωση του προδρομικού πλακούντα, με εξαίρεση την κεντρική του παραλλαγή, θα είναι αρκετά σωστή μόνο πιο κοντά στον τοκετό, επειδή. η θέση του πλακούντα μπορεί να αλλάξει. Όλα αυτά οφείλονται στο ίδιο φαινόμενο «μετανάστευσης» του πλακούντα, λόγω του οποίου, όταν το κάτω τμήμα της μήτρας τεντώνεται στο τέλος της εγκυμοσύνης και κατά τη διάρκεια του τοκετού, ο πλακούντας μπορεί να απομακρυνθεί από την περιοχή του το εσωτερικό λειτουργικό σύστημα και να μην παρεμβαίνει στον φυσιολογικό τοκετό.
Συμπτώματα και πιθανές επιπλοκές
Οι κύριες επιπλοκές και οι μόνες εκδηλώσεις του προδρομικού πλακούντα είναι η κηλίδωση. Ανάλογα με τον τύπο της παρουσίασης, μπορεί να εμφανιστεί αιμορραγία για πρώτη φορά σε διάφορες περιόδους εγκυμοσύνης ή κατά τον τοκετό. Έτσι, με τον κεντρικό (πλήρη) προδρομικό πλακούντα, η αιμορραγία αρχίζει συχνά νωρίς - στο δεύτερο τρίμηνο της εγκυμοσύνης. με πλευρικές και οριακές επιλογές - στο τρίτο τρίμηνο ή απευθείας στον τοκετό. Η ποσότητα της αιμορραγίας εξαρτάται επίσης από τον τύπο της παρουσίασης. Με μια πλήρη παρουσίαση, η αιμορραγία είναι συνήθως πιο άφθονη από ό, τι με μια ημιτελή έκδοση.
Τις περισσότερες φορές, η αιμορραγία εμφανίζεται κατά τη διάρκεια της εγκυμοσύνης, όταν η προπαρασκευαστική δραστηριότητα του κατώτερου τμήματος της μήτρας είναι πιο έντονη. Αλλά κάθε πέμπτη έγκυος γυναίκα με διάγνωση προδρομικού πλακούντα σημειώνει την εμφάνιση αιμορραγίας στα αρχικά στάδια (16-28 εβδομάδες εγκυμοσύνης).
Τι προκαλεί αιμορραγία στον προδρομικό πλακούντα; Κατά τη διάρκεια της εγκυμοσύνης, το μέγεθος της μήτρας αυξάνεται συνεχώς. Πριν από την εγκυμοσύνη, είναι συγκρίσιμα με το μέγεθος ενός σπιρτόκουτου και στο τέλος της εγκυμοσύνης το βάρος της μήτρας φτάνει τα 1000 g και οι διαστάσεις της αντιστοιχούν στο μέγεθος του εμβρύου μαζί με τον πλακούντα, το αμνιακό υγρό και τις μεμβράνες. Μια τέτοια αύξηση επιτυγχάνεται, κυρίως λόγω της αύξησης του όγκου κάθε ίνας που σχηματίζει το τοίχωμα της μήτρας. Αλλά η μέγιστη αλλαγή στο μέγεθος συμβαίνει στο κατώτερο τμήμα της μήτρας, το οποίο τεντώνεται όσο περισσότερο, όσο πιο κοντά είναι η διάρκεια του τοκετού. Επομένως, εάν ο πλακούντας βρίσκεται σε αυτήν την περιοχή, τότε η διαδικασία της "μετανάστευσης" είναι πολύ γρήγορη, ο χαμηλής ελαστικότητας ιστός του πλακούντα δεν έχει χρόνο να προσαρμοστεί στο ταχέως μεταβαλλόμενο μέγεθος του υποκείμενου τοιχώματος της μήτρας και εμφανίζεται σε μικρότερο ή μεγαλύτερο βαθμό. Στον τόπο αποκόλλησης, εμφανίζεται βλάβη στα αγγεία και, κατά συνέπεια, αιμορραγία.
Με τον προδρομικό πλακούντα, συχνά σημειώνεται η απειλή της αποβολής: αυξημένος τόνος της μήτρας, πόνος στο κάτω μέρος της κοιλιάς και στην οσφυϊκή περιοχή. Συχνά, με αυτή τη θέση του πλακούντα, οι έγκυες γυναίκες υποφέρουν - σταθερά μειωμένη πίεση. Η μείωση της πίεσης, με τη σειρά της, μειώνει την απόδοση, προκαλεί αδυναμία, αισθήματα αδυναμίας, αυξάνει την πιθανότητα λιποθυμίας, την εμφάνιση πονοκεφάλου.
Παρουσία αιμορραγίας, συχνά ανιχνεύεται αναιμία - μείωση του επιπέδου της αιμοσφαιρίνης στο αίμα. Η αναιμία μπορεί να επιδεινώσει τα συμπτώματα της υπότασης, επιπλέον, η έλλειψη οξυγόνου που προκαλείται από τη μείωση των επιπέδων αιμοσφαιρίνης επηρεάζει αρνητικά την ανάπτυξη του εμβρύου. Μπορεί να υπάρχει καθυστέρηση της ανάπτυξης, σύνδρομο καθυστέρησης της ανάπτυξης του εμβρύου (FGR). Επιπλέον, έχει αποδειχθεί ότι τα παιδιά που γεννιούνται από μητέρες που υπέφεραν από αναιμία κατά τη διάρκεια της εγκυμοσύνης έχουν πάντα μειωμένο επίπεδο αιμοσφαιρίνης κατά τον πρώτο χρόνο της ζωής τους. Και αυτό, με τη σειρά του, μειώνει την άμυνα του οργανισμού του μωρού και οδηγεί σε συχνές μολυσματικές ασθένειες.
Λόγω του γεγονότος ότι ο πλακούντας βρίσκεται στο κάτω τμήμα της μήτρας, το έμβρυο παίρνει συχνά τη λάθος θέση - εγκάρσια ή λοξή. Συχνά υπάρχει επίσης ένα έμβρυο όταν οι γλουτοί ή τα πόδια του είναι στραμμένα προς την έξοδο από τη μήτρα και όχι προς το κεφάλι, όπως συνήθως. Όλα αυτά καθιστούν δύσκολη έως και αδύνατη την απόκτηση παιδιού φυσικά, χωρίς χειρουργική επέμβαση.
Διάγνωση του προδρομικού πλακούντα
Η διάγνωση αυτής της παθολογίας τις περισσότερες φορές δεν είναι δύσκολη. Καθιερώνεται συνήθως στο δεύτερο τρίμηνο της εγκυμοσύνης με βάση τα παράπονα για διαλείπουσα αιμορραγία χωρίς πόνο.
Ο γιατρός κατά την εξέταση ή κατά τη διάρκεια ενός υπερηχογραφήματος μπορεί να αποκαλύψει μια λανθασμένη θέση του εμβρύου στη μήτρα. Επιπλέον, λόγω της χαμηλής θέσης του πλακούντα, το υποκείμενο τμήμα του παιδιού δεν μπορεί να κατέβει στο κάτω μέρος της μήτρας, επομένως, η ψηλή στάση του παρουσιαζόμενου τμήματος του παιδιού πάνω από την είσοδο της μικρής λεκάνης είναι επίσης χαρακτηριστικό στοιχείο. Φυσικά, οι σύγχρονοι γιατροί βρίσκονται σε πολύ πιο πλεονεκτική θέση σε σύγκριση με τους ομολόγους τους πριν από 20-30 χρόνια. Εκείνη την εποχή, οι μαιευτήρες-γυναικολόγοι έπρεπε να πλοηγούνται μόνο με αυτά τα σημάδια. Μετά την εισαγωγή της διάγνωσης υπερήχων στην ευρεία πρακτική, η εργασία έχει γίνει πολύ πιο απλή. Αυτή η μέθοδος είναι αντικειμενική και ασφαλής. Το υπερηχογράφημα σας επιτρέπει να πάρετε μια ιδέα της θέσης και της κίνησης του πλακούντα με υψηλό βαθμό ακρίβειας. Για τους σκοπούς αυτούς, συνιστάται ο τριπλός έλεγχος υπερήχων στις 16, 24-26 και στις. Εάν, σύμφωνα με την υπερηχογραφική εξέταση, δεν εντοπιστεί παθολογία της θέσης του πλακούντα, ο γιατρός μπορεί, κατά την εξέταση, να εντοπίσει άλλες αιτίες κηλίδωσης. Μπορεί να είναι διάφορες παθολογικές διεργασίες στον κόλπο και τον τράχηλο.
Παρατήρηση και θεραπεία του προδρομικού πλακούντα
Μια μέλλουσα μητέρα που έχει διαγνωστεί με προδρομικό πλακούντα χρειάζεται προσεκτική ιατρική παρακολούθηση. Ιδιαίτερη σημασία έχει η έγκαιρη διεξαγωγή κλινικών δοκιμών. Εάν ανιχνευθεί ακόμη και ελαφρώς μειωμένο επίπεδο αιμοσφαιρίνης ή διαταραχές στο σύστημα πήξης του αίματος, συνταγογραφούνται στη γυναίκα συμπληρώματα σιδήρου, επειδή. σε αυτή την περίπτωση, υπάρχει πάντα κίνδυνος ταχείας ανάπτυξης αναιμίας και αιμορραγίας. Εάν διαπιστωθούν έστω και μικρές αποκλίσεις στην κατάσταση της υγείας, είναι απαραίτητες οι διαβουλεύσεις με τους αρμόδιους ειδικούς.
Ο προδρομικός πλακούντας είναι μια τρομερή παθολογία, μια από τις κύριες αιτίες σοβαρής μαιευτικής αιμορραγίας. Επομένως, σε περίπτωση αιμορραγίας, όλα τα προβλήματα υγείας μιας γυναίκας, ακόμη και μικρά, μπορούν να επιδεινώσουν την κατάστασή της και να οδηγήσουν σε δυσμενείς συνέπειες.
καθεστώς συν διατροφή
Εάν δεν υπάρχει αιμορραγία, ειδικά με μια μερική παραλλαγή του προδρομικού πλακούντα, μια γυναίκα μπορεί να παρατηρηθεί σε εξωτερική βάση.
Σε αυτή την περίπτωση, συνιστάται να τηρείτε ένα φειδωλό καθεστώς: πρέπει να αποφεύγεται το σωματικό και συναισθηματικό στρες, να αποκλείονται οι σεξουαλικές επαφές. Είναι απαραίτητο να κοιμάστε τουλάχιστον 8 ώρες την ημέρα, περισσότερες για να είστε στον καθαρό αέρα.
Στη διατροφή πρέπει να υπάρχουν τροφές πλούσιες σε σίδηρο: φαγόπυρο, μοσχάρι, μήλα κ.λπ. Φροντίστε να έχετε επαρκή περιεκτικότητα σε πρωτεΐνη, γιατί. χωρίς αυτό, ακόμη και με μεγάλη πρόσληψη σιδήρου, η αιμοσφαιρίνη θα παραμείνει χαμηλή: απουσία πρωτεΐνης, ο σίδηρος απορροφάται ελάχιστα. Είναι χρήσιμο να τρώτε τακτικά λαχανικά και φρούτα πλούσια σε φυτικές ίνες, γιατί. Η κατακράτηση κοπράνων μπορεί να προκαλέσει την εμφάνιση κηλίδων. Τα καθαρτικά για τον προδρομικό πλακούντα αντενδείκνυνται. Όπως όλες οι έγκυες γυναίκες, οι ασθενείς με προδρομικό πλακούντα συνταγογραφούνται ειδικά πολυβιταμινούχα σκευάσματα. Εάν πληρούνται όλες αυτές οι προϋποθέσεις, μειώνονται οι εκδηλώσεις όλων των συμπτωμάτων που περιγράφονται παραπάνω, που στις περισσότερες περιπτώσεις συνοδεύουν τον προδρομικό πλακούντα, πράγμα που σημαίνει ότι παρέχονται προϋποθέσεις για την ομαλή ανάπτυξη και ανάπτυξη του παιδιού. Επιπλέον, σε περίπτωση αιμορραγίας αυξάνονται οι προσαρμοστικές ικανότητες του σώματος της γυναίκας και η απώλεια αίματος γίνεται πιο εύκολα ανεκτή.
Με την παρουσία κηλίδωσης, η παρατήρηση και η θεραπεία εγκύων γυναικών με προδρομικό πλακούντα σε ηλικία κύησης άνω πραγματοποιείται μόνο σε μαιευτικά νοσοκομεία που διαθέτουν συνθήκες για την παροχή επείγουσας περίθαλψης σε μονάδα εντατικής θεραπείας. Ακόμα κι αν έχει σταματήσει η αιμορραγία, η έγκυος παραμένει υπό την επίβλεψη των νοσοκομειακών γιατρών μέχρι την ημερομηνία λήξης της ωφέλειας.
Σε αυτή την περίπτωση, η θεραπεία πραγματοποιείται ανάλογα με τη δύναμη και τη διάρκεια της αιμορραγίας, τη διάρκεια της εγκυμοσύνης, τη γενική κατάσταση της γυναίκας και του εμβρύου. Εάν η αιμορραγία είναι ασήμαντη, η εγκυμοσύνη είναι πρόωρη και η γυναίκα αισθάνεται καλά, γίνεται συντηρητική θεραπεία. Συνταγογραφούνται αυστηρή ανάπαυση στο κρεβάτι, φάρμακα για μείωση, βελτίωση της κυκλοφορίας του αίματος. Με την παρουσία αναιμίας, μια γυναίκα παίρνει φάρμακα που αυξάνουν το επίπεδο της αιμοσφαιρίνης, φάρμακα γενικής ενίσχυσης. Οι ηρεμιστικοί παράγοντες χρησιμοποιούνται για τη μείωση του συναισθηματικού στρες.
ΓΕΝΝΗΣΗ ΠΑΙΔΙΟΥ
Με πλήρη προδρομικό πλακούντα, ακόμη και απουσία αιμορραγίας, γίνεται καισαρική τομή στις 38 εβδομάδες κύησης, γιατί. ο αυθόρμητος τοκετός σε αυτή την περίπτωση είναι αδύνατος. Ο πλακούντας βρίσκεται στον τρόπο που το μωρό φεύγει από τη μήτρα και αν προσπαθήσετε να γεννήσετε μόνοι σας, θα αποκολληθεί εντελώς με την ανάπτυξη πολύ σοβαρής αιμορραγίας, η οποία απειλεί τον θάνατο τόσο του εμβρύου όσο και της μητέρας.
Η επέμβαση καταφεύγει επίσης σε οποιοδήποτε στάδιο της εγκυμοσύνης με την παρουσία των ακόλουθων συνθηκών:
- προδρομικός πλακούντας, συνοδευόμενος από σημαντική αιμορραγία, απειλητικός για τη ζωή.
- επαναλαμβανόμενη αιμορραγία με αναιμία και σοβαρή υπόταση, που δεν εξαλείφονται με το διορισμό ειδικών φαρμάκων και συνδυάζονται με παραβίαση του εμβρύου.
Με προγραμματισμένο τρόπο, η καισαρική τομή πραγματοποιείται όταν ένας μερικός προδρομικός πλακούντας συνδυάζεται με άλλη παθολογία, ακόμη και απουσία αιμορραγίας.
Εάν μια έγκυος γυναίκα με μερικό προδρομικό πλακούντα μετέφερε την εγκυμοσύνη στο τέλος, ελλείψει σημαντικής αιμορραγίας, είναι πιθανό ο τοκετός να συμβεί φυσικά. Με το άνοιγμα του τραχήλου της μήτρας κατά 5-6 εκατοστά, ο γιατρός θα καθορίσει τελικά την παραλλαγή του προδρομικού πλακούντα. Με μικρή μερική παρουσίαση και ελαφρά αιμορραγία πραγματοποιείται διάνοιξη της εμβρυϊκής κύστης. Μετά από αυτόν τον χειρισμό, η κεφαλή του εμβρύου κατεβαίνει και συμπιέζει τα αιμορραγούντα αγγεία. Η αιμορραγία σταματά. Σε αυτή την περίπτωση είναι δυνατή η ολοκλήρωση του τοκετού με φυσικό τρόπο. Με την αναποτελεσματικότητα των μέτρων που λαμβάνονται, ο τοκετός ολοκληρώνεται έγκαιρα.
Δυστυχώς, μετά τη γέννηση ενός παιδιού, ο κίνδυνος αιμορραγίας παραμένει. Αυτό οφείλεται στη μείωση της συσταλτικότητας των ιστών του κατώτερου τμήματος της μήτρας, όπου βρισκόταν ο πλακούντας, καθώς και στην παρουσία υπότασης και αναιμίας, που έχουν ήδη αναφερθεί παραπάνω. Επιπλέον, έχει ήδη ειπωθεί για τον συχνό συνδυασμό παρουσίασης και πυκνής προσκόλλησης του πλακούντα. Σε αυτή την περίπτωση, ο πλακούντας μετά τον τοκετό δεν μπορεί να διαχωριστεί εντελώς από τα τοιχώματα της μήτρας μόνος του και είναι απαραίτητο να διεξαχθεί χειροκίνητη εξέταση της μήτρας και διαχωρισμός του πλακούντα (ο χειρισμός πραγματοποιείται υπό γενική αναισθησία). Επομένως, μετά τον τοκετό, οι γυναίκες που είχαν προδρομικό πλακούντα παραμένουν υπό τη στενή επίβλεψη των νοσοκομειακών γιατρών και πρέπει να ακολουθούν προσεκτικά όλες τις συστάσεις τους.
Σπάνια, αλλά και πάλι υπάρχουν περιπτώσεις που, παρά τις προσπάθειες των γιατρών και την καισαρική τομή, η αιμορραγία δεν σταματά. Σε αυτή την περίπτωση, είναι απαραίτητο να καταφύγετε στην αφαίρεση της μήτρας. Μερικές φορές αυτός είναι ο μόνος τρόπος για να σωθεί η ζωή μιας γυναίκας.
Προληπτικά μέτρα
Θα πρέπει επίσης να σημειωθεί ότι με τον προδρομικό πλακούντα θα πρέπει να έχει κανείς πάντα υπόψη του την πιθανότητα εμφάνισης σοβαρής αιμορραγίας. Επομένως, είναι απαραίτητο να συζητήσετε εκ των προτέρων με τον γιατρό τι να κάνετε σε αυτή την περίπτωση, σε ποιο νοσοκομείο να πάτε. Η παραμονή στο σπίτι, ακόμα κι αν η αιμορραγία είναι ελαφριά, είναι επικίνδυνη. Εάν δεν υπάρχει προηγούμενη συμφωνία, πρέπει να πάτε στο πλησιέστερο μαιευτήριο. Επιπλέον, με τον προδρομικό πλακούντα, πρέπει συχνά να καταφεύγετε σε μεταγγίσεις αίματος, οπότε εάν έχετε διαγνωστεί με τέτοια διάγνωση, μάθετε εκ των προτέρων ποιος από τους συγγενείς σας έχει τον ίδιο τύπο αίματος με εσάς και λάβετε τη συγκατάθεσή τους για να δωρίσετε αίμα για εσείς εάν είναι απαραίτητο (ο συγγενής πρέπει να κάνει προ-τεστ για HIV, σύφιλη, ηπατίτιδα).
Μπορείτε να κανονίσετε σε ένα νοσοκομείο όπου θα σας παρακολουθούν, ώστε οι συγγενείς σας να δώσουν αίμα για εσάς εκ των προτέρων. Σε αυτήν την περίπτωση, είναι απαραίτητο να λάβετε εγγύηση ότι το αίμα χρησιμοποιείται ειδικά για εσάς - και μόνο εάν δεν το χρειάζεστε, θα μεταφερθεί σε μια γενική τράπεζα αίματος. Θα ήταν ιδανικό για εσάς να δώσετε αίμα για τον εαυτό σας, αλλά αυτό είναι δυνατό μόνο εάν η κατάστασή σας δεν προκαλεί ανησυχία, όλοι οι δείκτες είναι φυσιολογικοί και δεν υπάρχει κηλίδωση. Μπορείτε να δώσετε αίμα για αποθήκευση πολλές φορές κατά τη διάρκεια της εγκυμοσύνης σας, αλλά πρέπει επίσης να διασφαλίσετε ότι το αίμα σας δεν χρησιμοποιείται εν αγνοία σας.
Αν και ο προδρομικός πλακούντας είναι μια σοβαρή διάγνωση, η σύγχρονη ιατρική σας επιτρέπει να υπομείνετε και να γεννήσετε ένα υγιές παιδί, αλλά μόνο εάν αυτή η επιπλοκή διαγνωστεί έγκαιρα και τηρούνται αυστηρά όλες οι συνταγές του γιατρού.
Όταν όλα έχουν τελειώσει και εσείς και το μωρό σας είστε στο σπίτι, προσπαθήστε να οργανώσετε τη ζωή σας σωστά. Προσπαθήστε να ξεκουράζεστε περισσότερο, τρώτε σωστά, φροντίστε να περπατάτε με το μωρό. Μην ξεχνάτε τις πολυβιταμίνες και τα φάρμακα για τη θεραπεία της αναιμίας. Εάν είναι δυνατόν, μην αρνηθείτε το θηλασμό. Αυτό όχι μόνο θα θέσει τα θεμέλια για την υγεία του μωρού, αλλά και θα επιταχύνει την ανάκαμψη του σώματός σας, γιατί. Η διέγερση της θηλής με το πιπίλισμα προκαλεί συστολή της μήτρας, μειώνοντας τον κίνδυνο αιμορραγίας μετά τον τοκετό και φλεγμονής της μήτρας. Είναι επιθυμητό στην αρχή κάποιος να σας βοηθήσει στη φροντίδα του παιδιού και στις δουλειές του σπιτιού, γιατί το σώμα σας έχει υποστεί μια δύσκολη εγκυμοσύνη και πρέπει να ανακάμψει.
Ευγενία Ναζίμοβα
μαιευτήρας-γυναικολόγος, Μόσχα