Unang screening sa panahon ng pagbubuntis. Paano nila ito ginagawa, ang tiyempo, na nagpapakita kung paano maghanda, ang mga pamantayan para sa pag-decode ng ultrasound, ang karanasan ng mga kababaihan sa mga forum. Pagsusuri ng biochemical. Norm. Pag-decipher sa mga resulta Anong mga pagsubok ang kinuha sa unang screening
Basahin din
Ang bawat umaasam na ina mula sa sandali ng paglilihi ng isang bata ay nagsisimulang mag-tune sa maraming mga pagsubok, pagsusuri at konsultasyon sa medisina. Kahit na nakakatakot ang lahat ng ito ay maaaring para sa mga buntis na kababaihan, kung walang ganitong mga pag-aaral ay hindi posible na ibunyag ang malamang na mga seryosong panganib na nauugnay sa kalusugan ng fetus. Sa buong panahon, kinakailangan na sumunod sa buong programa ng pag-iwas, na inireseta ng dumadating na gynecologist.
Mahalagang huwag pabayaan ang mga inirerekomendang pagsusuri. Ang biochemical screening ay itinuturing na isa sa mga pinaka mandatoryong pagsusuri. Sa kabila ng hindi kaakit-akit na pangalan, ang pagsusuri na ito ay lubhang kapaki-pakinabang para sa pagbuo ng isang larawan ng kalusugan ng hindi pa isinisilang na bata.
Ano ito
Ang biochemical blood screening ay isang medyo makitid na profile analysis. Tumutukoy sa una at karagdagang mga kategorya ng mga pagsubok. Nakatuklas ng mga palatandaan ng mga sakit tulad ng hepatitis B at rubella. Sa pinalawig na bersyon, pinapayagan ka ng pagsusuri na matukoy ang pagkakaroon ng syphilis at impeksyon sa HIV sa dugo.
Gayunpaman, ang pangunahing pag-andar ng screening ay upang makilala ang predisposition ng fetus sa mga pathology. Gayundin, ang mga resulta ng pagsusuri ay malinaw na nagpapakita kung paano bubuo ang ilang mga sakit sa embryo sa hinaharap. Kaugnay nito, ang dumadating na manggagamot ay bubuo ng isang phased na programa para sa paggamot o pag-iwas sa mga pathologies.Ang biochemical screening ay nagpapahintulot sa iyo na matukoy ang Rh factor at uri ng dugo. Ang mga katangiang ito ay magiging lubhang kapaki-pakinabang sa hinaharap kung ang ina ay nangangailangan ng tamang paggamot. Para sa appointment ng mga seryosong hormonal na gamot, mahalagang malaman ang Rh factor ng buntis at ang kanyang mga supling.
Kasama sa pamamaraan ang pagsusuri sa chorion, kung saan bubuo ang inunan, isang pagtatasa ng tono ng matris at ang kondisyon ng mga ovary. Sa panahon ng pag-aaral, ang simetrya ng hemispheres at ang antas ng pag-unlad ng utak ng pangsanggol, ang presensya at simetrya ng mga braso at binti, ang tamang posisyon ng puso at tiyan, ang haba ng femur, balikat, bisig at ibabang binti sinusukat ang mga buto.
Kapag kinakalkula ang mga panganib ng pagbuo ng genetic pathology ng fetus, ang mga sumusunod ay isinasaalang-alang, depende sa linggo ng pagbubuntis:
- Ang kapal ng puwang ng kwelyo (TVP), iyon ay, ang distansya mula sa panloob na ibabaw ng balat ng leeg hanggang sa panlabas na ibabaw ng malambot na mga tisyu na sumasaklaw sa cervical spine. Karaniwan, 0.8 - 2.8 mm, mas ang laki ng collar zone ay lumampas sa pamantayan, mas mataas ang panganib ng isang chromosomal abnormality sa fetus. Mas tiyak, ang panganib na ito ay maaaring kalkulahin sa pinagsama-samang lahat ng data ng screening ng unang trimester ng pagbubuntis.
- Ang pagkakaroon ng buto ng ilong; para sa isang panahon ng 12-13 linggo ng pagbubuntis, ang haba ng buto ng ilong ay karaniwang hindi bababa sa 3 mm.
- Ang pagkakatugma ng mga anthropological parameter ng fetus sa gestational age:
- biparietal head diameter (BDP), ang distansya mula sa noo hanggang sa likod ng ulo, sa 13 na linggo - isang average na 26 mm;
- laki ng coccyx-parietal (KTR) - haba mula sa tailbone hanggang sa korona, karaniwang mula 45 hanggang 84 mm;
- rate ng puso (HR); 147-171 bpm sa 13 linggo.
TANDAAN. Imposibleng masuri ang Down syndrome at iba pang genetic pathologies batay lamang sa data ng ultrasound. Kinakailangang suriin ang mga resulta na nakuha kasabay ng mga tagapagpahiwatig ng mga abnormalidad ng chromosomal na nakuha mula sa isang pagsusuri sa dugo.
Biochemistry ng dugo
Ang dugo para sa biochemical analysis ay kinuha mula sa isang ugat, maaga sa umaga, sa walang laman na tiyan. Sinusuri nito ang antas ng dalawang mahalagang tagapagpahiwatig ng genetic pathologies na bumubuo sa chorionic gonadotropin () ng tao - isang hormone na naroroon lamang sa katawan ng isang buntis:
- libreng beta (β) hCG. Responsable para sa suporta at pag-unlad ng pagbubuntis, ito ay itinago ng mga selula ng shell ng embryo (chorion).
Kung ang tagapagpahiwatig ay mas mababa kaysa sa normal, maaari nating pag-usapan ang banta ng pagkakuha, kakulangan ng inunan, ectopic na pagbubuntis, ang posibilidad ng Edwards syndrome sa fetus. Ang paglampas sa antas ng libreng β-hCG ay maaaring hindi lamang dahil sa mga chromosomal mutations, kabilang ang Down's syndrome, kundi pati na rin sa maraming pagbubuntis o maternal diabetes mellitus. - PAPP-A na protina (plasma protein). Ito ay synthesize ng plasma, tinitiyak ang pagbuo at paggana ng inunan, at responsable para sa kaligtasan sa sakit.
Ang output ng indicator na lampas sa pamantayan ay maaaring magpahiwatig ng posibleng genetic pathologies ng fetus, pati na rin ang pagtaas ng tono ng matris, regression ng pagbubuntis, at ang banta ng pagkakuha.
Ang pagtaas ng BDP ay maaaring sintomas ng pagkakaroon ng tumor sa utak o hernia, ang pagbuo ng hydrocephalus.
Sa unang kaso, ang pagbubuntis ay nagambala, na may hydrocephalus, ang paggamot sa antibiotic ay inireseta.
Ang isang lubos na underestimated BDP ng ulo ng embryo ay hindi rin maganda, dahil ito ay isang sintomas ng hindi pag-unlad ng utak. Bilang isang tuntunin, ang gayong pagbubuntis ay tinapos.
Kabilang dito ang isa pang mahalagang tagapagpahiwatig - ang laki ng buto ng ilong. Ang marker na ito, tulad ng TVP, ay maaaring isang tanda ng pag-unlad ng Down syndrome sa embryo.
Sa kabila ng katotohanan na ang pagsusuri sa prenatal sa isang maagang yugto (10-11 na linggo) ay hindi nagpapahintulot sa amin na tantiyahin ang laki ng buto ng ilong, sa panahong ito ay nakikita pa rin ito sa screen.
Nasa 12-13 na linggo, dapat ipakita ng prenatal ultrasound na ang buto ng ilong ay normal, ang sukat na hindi bababa sa 3 mm ay itinuturing na pamantayan.
![]()
Ang unang biochemical screening ng prenatal ay nagsasangkot ng pagsubok sa mga antas ng dalawang hormone, kaya naman tinatawag din itong "double test".
Ang biochemical screening ay tumutulong upang matukoy at matukoy ang antas ng hCG sa dugo ng hinaharap na ina, gayundin upang suriin ang plasma ng dugo para sa presensya at dami ng protina (PAPP).
Ang parehong mga sangkap na ito ay nasa dugo lamang sa mga kababaihan na nagdadala ng isang bata.
Sa sandaling maisagawa ang prenatal na unang biochemical screening, ang pag-decode ng mga natapos na resulta ay isinasagawa na isinasaalang-alang ang mga itinatag na pamantayan:
- ang antas ng hCG ng unang trimester ay dapat na 0.5 - 2 MoM;
- ang antas ng PAPP ng unang trimester ay dapat mula 9 hanggang 13 na linggo - 0.17 - 6.01 mU / ml.
Ang isang malakas na paglihis mula sa itinatag na mga pamantayan ng prenatal test ay maaaring isang sintomas ng pag-unlad ng Down o Edwards syndromes, ngunit ang isang doktor lamang ang maaaring hatulan ang pagkakaroon ng naturang mga pathologies, ngunit isinasaalang-alang ang mga karagdagang pagsusuri.
Prenatal biochemical test ng ikalawang trimester
Kung ang prenatal test ng 1st trimester ay maaaring makakita ng hanggang 95% ng mga kaso ng chromosomal abnormalities, kung gayon ang isang napapanahong prenatal screening test ng ikalawang trimester ay hindi gaanong nagbibigay-kaalaman sa bagay na ito.
Ngunit ang pangunahing layunin ng pangalawang pagsusuri sa prenatal ay upang makita ang mga depekto sa neural tube at iba pang mga malformasyon ng pangsanggol, pati na rin ang magsagawa ng mga kalkulasyon na kasunod na nagpapahintulot sa iyo na makilala ang panganib ng congenital hereditary o chromosomal na sakit, kasama ng mga ito:
- Patau syndrome;
- mga namamana na sakit na Shershevsky-Turner syndrome at Smith-Opitz syndrome;
- polyploidy.
Bilang isang patakaran, pagkatapos na maipasa ng ina ang unang komprehensibong pagsusuri, ang pangalawang trimester na screening ay inireseta alinman sa kahilingan ng mga magulang sa hinaharap, o ayon sa direksyon ng isang doktor sa mga partikular na kaso.
Isinasagawa ang screening para sa 2nd trimester sa loob ng 16-20 na linggo. Ang pagtatasa ng mga biochemical parameter ng dugo ng umaasam na ina ay isinasagawa sa 16 - 18 obstetric na linggo.
Bago mag-donate ng dugo para sa pagsusuri, dapat dala ng isang buntis na babae ang mga resulta ng ultrasound sa unang trimester na nagpapahiwatig ng eksaktong edad ng pagbubuntis.
Bago mag-donate ng dugo para sa isang biochemical analysis, ang doktor na nagdidirekta sa buntis na babae para sa pagsusuri ay pinupunan ang ika-2 screening questionnaire kasama niya, kung saan ipinapahiwatig niya ang mga resulta ng ultrasound, ang termino, ang mga parameter ng TVP at CRT.
Ang lahat ng ito ay ang data ng isang pagsusuri sa ultrasound ng unang trimester, dahil ang pangalawang ultrasound sa 16-18 na linggo ay masyadong maaga upang gawin, ito ay isinasagawa sa 20-21 na linggo.
Dinadala ng buntis ang questionnaire na pinunan alinsunod sa lahat ng mga patakaran sa laboratoryo, kung saan kumukuha sila ng dugo para sa hCG, AFP at NES.
Ang pangunahing bagay ay ang kumuha ng mga pagsubok sa isang walang laman na tiyan, at sa bisperas ng pamamaraan ay huwag kumain ng masyadong maalat, maanghang at mataba na pagkain, na maaaring papangitin ang mga resulta.
Kapag handa na ang mga resulta ng biochemical screening ng ikalawang trimester, sinusuri ng doktor ang impormasyong natanggap at, inihambing ito sa itinatag na mga pamantayan ng triple test, nagbibigay ng mga rekomendasyon sa umaasam na ina o nagrereseta ng mga karagdagang pamamaraan.
AFP, hCG at libreng estriol
Sa ika-16 na linggo ng pagbubuntis na ang pagtaas o pagbaba ng antas ng a-fetoprotein sa dugo ay ginagawang posible upang tumpak na matukoy ang isang neural tube defect at iba pang mga depekto na ipinahiwatig sa sumusunod na talahanayan.
HCG (chorionic gonadotropin) - ay ginawa muna ng lamad ng embryo, pagkatapos ay sa pamamagitan ng inunan.
Kung ang hormone ay normal, kung gayon ang pagbubuntis ay nagpapatuloy nang ligtas, ngunit kung ang prenatal biochemical test ay nagsiwalat ng mga abnormalidad, kung gayon mayroong ilang mga dahilan para dito, na nakalista sa talahanayan sa ibaba.
NEZ (unconjugated estriol, libre) - ang hormone ay unang ginawa ng placental membrane, pagkatapos ay ang fetus mismo. Sa pagtaas ng tagal ng pagbubuntis, ang pagtaas ng NEZ sa dugo ng umaasam na ina ay nangyayari.
Ang isang makabuluhang pagbaba o pagtaas sa hormon ay isang sintomas ng isang karamdaman sa pagbubuntis o patolohiya ng pag-unlad ng pangsanggol.
Ang mga paglihis mula sa pamantayan ay maaaring sanhi ng mga sumusunod na kadahilanan:
| E3 - libreng estriol | |
| Na-promote | Na-downgrade |
| malalaking prutas | Panganib ng pagkalaglag |
| Maramihang pagbubuntis | Overbearing ng fetus |
| Panganib ng preterm birth (na may malakas na pagtaas sa EZ) | impeksyon sa intrauterine |
| Down Syndrome | |
| Disorder ng neural tube | |
| Paglabag sa pag-unlad ng mga panloob na organo ng fetus | |
| Ang buntis ay umiinom ng mga ipinagbabawal na gamot sa kanyang posisyon | |
| Feto-placental insufficiency | |
Ang tamang interpretasyon ng mga resulta ay napakahalaga. Kung kinumpirma ng pangalawang screening na ang data na nakuha ay wala sa normal na hanay, kinakailangan na kumunsulta sa isang doktor.
Ang pangalawang pagsusuri sa prenatal ay hindi ibinubukod ang parehong maling negatibo at maling positibong resulta.
Samakatuwid, ang mga umaasam na ina ay hindi dapat nakapag-iisa na bigyang-kahulugan ang mga panganib, na maaaring, sa huli, ay lubos na makakaapekto sa kanilang nervous system.
Kung ang mga resulta ng prenatal second screening ay napaka-abnormal, ang katotohanang ito ay hindi dapat ituring na isang hatol, hindi bababa sa hanggang sa mga karagdagang pag-aaral ay isinasagawa.
Ang bawat buntis na babae ay nahaharap sa isang 1st trimester screening at pagkatapos ay isang pangalawang trimester screening. Noong buntis ako sa unang pagkakataon, sinabihan ako na kailangan kong magpa-screen. Ano ito at bakit - hindi nila ipinaliwanag nang detalyado, kailangan kong maghanap ng impormasyon sa Internet mismo. Pagkatapos ng lahat, mahalagang maghanda nang maayos para sa pag-aaral na ito upang ang mga resulta ay maaasahan hangga't maaari. Ngunit kahit na ang maingat na paghahanda ay hindi magbibigay sa iyo ng 100% na garantiya ng kawastuhan ng mga resulta.
Basahin sa artikulong ito kung bakit ang screening sa 1st trimester, kung anong mga pag-aaral ang kasama sa konseptong ito, kung paano maghanda para sa mga ito at kung paano i-decipher ang mga resulta.
Screening - ano ito?

Ang screening ng 1st trimester ng pagbubuntis ay isang espesyal na pag-aaral ng fetus para sa mga malformations. Isinasagawa ang screening mula 10 hanggang 13 linggo. Sa klinika ng antenatal, ganap na lahat ng mga buntis na kababaihan ay sinabihan tungkol sa pangangailangan para sa naturang pag-aaral, binibigyan sila ng mga referral. Ngunit ang isang babaeng nasa posisyon ay maaaring tumanggi sa screening. Sa kasong ito, hihilingin sa kanya na magsulat ng nakasulat na pagtanggi.
Ginawa ko ang parehong screening test sa unang pagbubuntis ko at naaalala ko pa kung gaano ako nag-aalala at kinakabahan. Kasi may alam akong kaso nung isang babae ang sinabihan na magkakaanak siya na may Down syndrome, pero hindi siya nagpalaglag. Bilang resulta, isang ganap na malusog na sanggol ang ipinanganak. Naiisip mo ba kung ano ang pinagdaanan niya sa loob ng 9 na buwang iyon?
Sa kasamaang palad, mayroon ding mga pagkakamali ng kabaligtaran na kalikasan. Hindi palaging mahuhulaan ng screening ang pagsilang ng isang maysakit na bata.
Ang screening mismo ay binubuo ng dalawang pag-aaral - ultrasound at donasyon ng dugo mula sa isang ugat para sa biochemistry. Sa isip, ang dalawang pamamaraang ito ay dapat gawin sa parehong araw upang makakuha ng mas tumpak na mga resulta.
Pinakamahalagang gawin ang screening sa 1st trimester para sa mga sumusunod na kategorya ng kababaihan:
- ang mga nagkaroon ng 2 o higit pang pagkakuha o maagang panganganak;
- ang mga may nakaraang napalampas na pagbubuntis;
- na may mga kamag-anak o mga anak na may genetic na sakit;
- edad na higit sa 35;
- kung ang isang babae ay nagkaroon ng impeksyon sa viral o bacterial sa mga unang yugto;
- kung ang babae ay umiinom ng mga gamot na hindi dapat inumin ng mga buntis;
- kung ang buntis ay nasa malapit na relasyon sa pamilya sa ama ng bata;
- na may "nakakapinsalang" trabaho;
- na may alkohol, tabako at pagkalulong sa droga.
Anong mga pathologies ang nakita sa unang screening.
Sa screening sa 1st trimester, ang mga pag-aaral ay isinasagawa upang makilala ang mga naturang pathologies:
- Down Syndrome. Ito ay isang chromosomal pathology, kapag sa ika-21 na pares ng mga chromosome, sa halip na dalawa, mayroong tatlong chromosome. Ang sindrom na ito ay hindi bihira, mayroong 1 kaso sa bawat 700 fetus. Ang panganib na magkaroon ng sindrom na ito ay tumataas sa edad ng ina.
- Patau syndrome. Isa rin itong chromosomal pathology, kapag mayroong dagdag na kopya ng chromosome 13 sa mga selula. Ang dalas ng kapanganakan ng mga bata na may ganitong sindrom ay 1 sa 7,000 o 10,000. Ang mga batang ipinanganak na may ganitong patolohiya sa karamihan ng mga kaso ay namamatay bago ang edad na 1 taon, dahil mayroon silang napakalubhang mga anomalya sa pag-unlad.
- Edwards Syndrome. Ito ay isang chromosomal disease, kapag mayroong tatlong chromosome sa ika-18 na pares ng chromosome. Sa patolohiya na ito, mayroong maraming iba't ibang mga malformations. Ang sindrom na ito ay nangyayari sa 1 bata sa 5000-7000.
- Smith-Opitz syndrome. Ito ay isang namamana na sakit na sanhi ng mutation ng gene. Ito ay nakakagambala sa metabolismo ng kolesterol, na kinakailangan para sa embryo para sa wastong pag-unlad ng utak, sistema ng nerbiyos, mga paa at iba pang mahahalagang pag-andar. Ang dalas ng sakit ay 1 sa 20,000-30,000.
- triploidy. Ito ay isang bihirang chromosomal anomalya. Sa kasong ito, sa halip na kinakailangang 46 chromosome (23 mula sa ama, 23 mula sa ina), ang fetus ay mayroong 69 chromosome. Sa karamihan ng mga kaso, ang mga naturang pagbubuntis ay nagtatapos sa pagkakuha, mas madalas ang mga bata ay ipinanganak na buhay, ngunit may maraming mga karamdaman.
- de Lange's syndrome. Ang sanhi ng sakit na ito ay mutation ng gene. Ang pinsala sa mga panloob na organo ay maaaring may iba't ibang kalubhaan.
- Omphalocele. Ito ay isang matinding malformation kapag ang mga organo ng cavity ng tiyan ng bata (bituka at atay) ay nasa labas, sa pusod, na pinalawak.
- Patolohiya ng neural tube.
Timing ng screening sa 1st trimester at paghahanda para dito.
Ang unang screening ay dapat gawin sa pagitan ng simula ng ika-10 linggo at katapusan ng ika-13 linggo. At ito ay pinakamahusay na gawin ito sa 11-12 na linggo. Sasabihin sa iyo ng gynecologist ang pinakamagandang sandali, batay sa petsa ng huling regla.
Ang unang screening pagkatapos ng 13 linggo ay hindi na maituturing na maaasahan.
Paghahanda para sa isang ultrasound. Ang pamamaraang ito ay maaaring gawin sa dalawang paraan: transvaginally at abdominally.
Ang paraan ng transvaginal ay itinuturing na mas tumpak kaysa sa ultrasound sa pamamagitan ng tiyan. Ang nasabing ultrasound ay ginagawa gamit ang isang espesyal na sensor na ipinasok sa puki. Sa kasong ito, ang isang condom ay inilalagay sa sensor, na pinadulas ng isang espesyal na gel. Sa naturang ultrasound, natutukoy kung may banta ng pagkakuha, kung may banta ng placental abruption. Ang espesyal na paghahanda para sa naturang ultrasound ay hindi kinakailangan, ito ay ginagawa sa isang walang laman na pantog.
Kung mas gusto mong magpa-ultrasound ng tiyan (sa pamamagitan ng dingding ng tiyan), kakailanganin mong punan ang iyong pantog. Upang gawin ito, kalahating oras bago ang pag-aaral, uminom ng 0.5-1 l ng tubig na walang gas at huwag pumunta sa banyo. Para sa ultrasound sa ikalawang trimester, hindi mo na kailangang gawin ito. Ito ay kanais-nais na ang mga bituka ay walang laman. Iyon ay, hindi bababa sa 4 na oras bago ang ultrasound, hindi mo kailangang kumain.
Paghahanda para sa sampling ng dugo.
Upang ang resulta ay maging tumpak hangga't maaari, kailangan mong sundin ang mahahalagang alituntunin. Una, mag-donate ng dugo sa walang laman na tiyan. Nangangahulugan ito na hindi bababa sa 6 na oras bago ang pag-aaral na ito, hindi ka makakain. Maaari kang uminom ng ilang tubig, ngunit huwag madala.
Pangalawa, isa o dalawang araw bago ang paghahatid ng pagsusuri na ito, kailangan mong "umupo" sa isang espesyal na diyeta. Sa araw na ito, hindi ka makakain ng anumang pinausukan, mataba, pinirito, maanghang. At ibukod din ang tsokolate, citrus fruits, seafood.
Sa pamamagitan ng paraan, ito ay mas mahusay na ibukod ang tsokolate, citrus fruits, strawberry mula sa diyeta ng mga buntis na kababaihan nang buo upang ang bata ay hindi madaling kapitan ng mga alerdyi. Hindi ka makakain ng mataba na pagkain, dahil imposibleng makakuha ng normal na serum mula sa iyong dugo, at masasayang ang pera para sa biochemistry.
Kailangan mong pumunta upang mag-abuloy ng dugo na may mga resulta ng isang ultrasound scan, dahil ang mga tagapagpahiwatig sa pagsusuri ng dugo ay malapit na nauugnay sa edad ng pagbubuntis. Matatanggap mo ang mga resulta ng biochemistry sa isang linggo at kalahati.
Pag-decipher sa mga resulta ng unang screening.
Mga pamantayan ng ultrasound sa unang trimester.

Ang laki ng coccyx-parietal ng fetus (KTR). Ang rate ay depende sa tagal ng pagbubuntis. Sa talahanayan, tingnan ang mga pamantayan para sa tagapagpahiwatig na ito.
Kapal ng collar space (TVP). Ang tagapagpahiwatig na ito ay itinuturing na napakahalaga sa pagsusuri para sa mga genetic disorder.
Ang laki ng TVP na higit sa 3 mm ay maaaring ituring na isang panganib na magkaroon ng Down syndrome o Edwards syndrome.
Ilong buto.
Ang tagapagpahiwatig na ito ay itinuturing na napakahalaga, dahil sa Down syndrome ang buto na ito ay hindi napansin sa mga unang yugto.
Karaniwan, sa 10-11 na linggo, ang buto na ito ay nakita na sa ultrasound, ngunit hindi nasusukat. Sa 12-13 na linggo, ang buto ng ilong ay dapat na hindi bababa sa 3 mm. Kung ang tagapagpahiwatig na ito ay mas mababa kaysa sa normal, at ang collar zone ay mas malaki, kung gayon ito ay maaaring magpahiwatig ng pag-unlad ng Down syndrome.
Ang rate ng puso (HR) ng fetus.
Biparietal size (BDP) ay ang distansya sa pagitan ng parietal tubercles.
Gayundin, sinusukat ng ultrasound ang laki ng mga panloob na organo, tinatasa ang kondisyon at placenta previa, at tinitingnan ang mga daluyan ng pusod. Matutukoy ng ultrasound ang eksaktong edad ng gestational.
Pag-decipher ng mga resulta ng pagsusuri sa dugo para sa mga hormone.
Pagkatapos ng ultrasound, kakailanganin mong mag-donate ng dugo mula sa isang ugat para sa mga hormone. Basahin ang mga pamantayan para sa isang biochemical blood test sa 1st trimester dito. Sa pagkakataong ito, ang dugo ay sinusuri para sa dalawang marker - β-hCG (human chorionic gonadotropin) at PAPP-A (protein A na nauugnay sa pagbubuntis).
Chorionic gonadotropin.
Kung ang mga antas ng hormon na ito ibinaba, pagkatapos ito ay nagpapahiwatig ng isang patolohiya ng inunan o isang mas mataas na panganib ng Edwards syndrome. Nadagdagan ang dami ng mga hormone na ito ay maaaring kasama ng pag-unlad ng Down syndrome. At gayundin ang hormon na ito ay magiging higit sa normal sa panahon ng pagbubuntis na may kambal.
RAPP-A. Ito ay isang protina na ginawa ng inunan. Ang dami ng mga protina na ito ay tumataas sa edad ng gestational.
Gayundin, kapag sinusuri ang dugo, kinakalkula nila ang koepisyent ng MoM. Karaniwan, ang koepisyent na ito ay 0.5-2.5 sa yugtong ito ng pagbubuntis. Kung ang pagbubuntis ay kambal, kung gayon ang MoM ay maaaring hanggang sa 3.5.
Kung ang MoM ay mas mababa sa 0.5 - ito ay binibigyang kahulugan bilang isang panganib na magkaroon ng Edwards syndrome, MoM sa itaas 2.5 - ang panganib na magkaroon ng Down syndrome.
Paano kinakalkula ang panganib ng congenital pathologies sa fetus?
Matapos makapasa sa screening, dapat ibigay sa iyo ang mga resulta ng pagsusuri. Ang mga resultang ito ay dapat magpahiwatig ng mga panganib para sa bawat indibidwal na sindrom. Halimbawa, ang Down's syndrome ay isang panganib na 1:380. Nangangahulugan ito na ang mga kababaihan na may parehong mga resulta ng screening ay nagsilang ng 1 may sakit na bata sa 380 na malusog.
Ang ganitong pagkalkula ay ginawa gamit ang isang espesyal na programa sa computer, kung saan ang iyong data ng ultrasound, ang mga resulta ng isang biochemical blood test, pati na rin ang edad, mga indibidwal na katangian ng katawan, magkakatulad na mga sakit at pathologies, at mga nakakapinsalang kadahilanan ay ipinasok. At nasa pinagsama-samang lahat ng mga parameter na ito, kinakalkula ng programa ang mga panganib.
Ito ay pinaniniwalaan na ang panganib ng 1:250-1:380 ay mataas. Sa kasong ito, palagi silang tinutukoy para sa isang konsultasyon sa isang geneticist. Para sa isang tumpak na diagnosis, ang mga magulang ay inaalok na sumailalim sa mga karagdagang pag-aaral: amniocentesis o isang biopsy ng chorionic villi. Ang mga pag-aaral na ito ay maaaring maging banta sa buhay ng bata (1% ng mga bata ang namamatay pagkatapos ng naturang interbensyon). Ngunit pagkatapos ng amniocentesis, na may halos 100% na garantiya, sasabihin sa iyo kung ang bata ay malusog o hindi.
Kung ang panganib ng mga pathologies ay mababa, pagkatapos ay sa ikalawang trimester ang buntis ay ipapadala para sa pangalawang regular na screening.
Ano ang nakakaimpluwensya sa mga resulta ng screening.
Gaya ng isinulat ko sa itaas, maaaring mali ang mga resulta ng screening. May mga salik na maaaring makaapekto sa huling resulta.
- Kung ang isang buntis ay napakataba, kung gayon ang dami ng mga hormone ay tataas, bagaman hindi ito nagpapahiwatig ng isang patolohiya ng fetus. At sa kaso ng masyadong maliit na timbang ng umaasam na ina, ang halaga ng mga hormone ay magiging mas mababa kaysa sa normal.
- Sa diabetes sa unang trimester, ang dami ng mga hormone ay magiging mas mababa sa normal. Sa kasong ito, ang mga resulta ng pagsusuri sa dugo ay hindi mapagkakatiwalaan.
- Kung ang isang babae ay buntis na may kambal, pagkatapos ay bibigyan lamang siya ng ultrasound, dahil ang eksaktong mga pamantayan para sa mga hormone ay hindi alam.
- Kung ang pagbubuntis ay naganap bilang resulta ng IVF, ang antas ng hCG ay mas mataas kaysa sa normal, at ang PAPP ay magiging mas mababa.
- Ang emosyonal na estado ng napagmasdan na babae ay maaari ding makaapekto. Samakatuwid, ito ay mas mahusay na hindi mag-isip tungkol sa masama, ngunit upang tune in sa magandang resulta at huwag mag-alala.
Mga tampok ng screening sa unang trimester.
Ultrasound screening para sa Down syndrome.
Sa sakit na ito, sa 70% ng mga kaso sa unang trimester, ang buto ng ilong ay hindi nakikita. Ngunit dapat mong malaman na kung minsan ang buto na ito ay maaaring hindi matukoy sa mga malulusog na bata. Ang collar zone ay higit sa 3 mm. Paglabag sa daloy ng dugo sa venous flow. Mabilis na tibok ng puso, paglaki ng pantog. Ang itaas na panga ay mas maliit kaysa sa karaniwan. Ang mga tampok ng mukha ay makinis.
Edwards Syndrome.
Ang tibok ng puso ay mas mababa sa normal. Ang buto ng ilong ay hindi tinukoy. Isang umbilical artery sa halip na dalawa. Mayroong isang omphalocele (kapag ang ilan sa mga panloob na organo ay nasa labas sa hernial sac).
Patau syndrome.
Ang pag-unlad ng utak ay may kapansanan. Bumilis ang tibok ng puso. Omphalocele. Ang laki ng fetus ay mas maliit kaysa sa inaasahan sa oras na ito.
Pinakamainam na gawin ang screening sa unang trimester sa isang lugar upang makuha ang pinaka maaasahang mga resulta. Ang wastong paghahanda para sa screening at isang positibong saloobin ay may mahalagang papel din. Tandaan na ang screening ay hindi isang diagnosis. At sa kaso ng mas mataas na mga panganib, ang mga karagdagang pag-aaral lamang ang makakatulong sa pagtatatag ng katotohanan.
Ang modernong paraan ng pagsusuri sa panahon ng pagbubuntis ay nagbibigay na ang umaasam na ina ay dapat tatlong beses pumasa - isang beses sa bawat trimester. At kahit na ang termino mismo ay medyo nakakatakot sa hindi pangkaraniwang "nakakatakot" na medikal na pangalan nito, walang nakakaalarma o hindi karaniwan tungkol dito. Ang screening ay isang pangkalahatang komprehensibong pagsusuri lamang ng isang buntis at isang fetus upang matukoy ang iba't ibang mga indicator at matukoy ang mga posibleng paglihis.
Paghahanda ng screening
Ang pagsasagawa ng unang screening sa panahon ng pagbubuntis ay nangangailangan ng maingat na paghahanda at pagsunod sa ilang mga kinakailangan at rekomendasyon. Sa pagpasa ng mga kasunod na pagsusuri at trimester, ang listahan ng mga hakbang sa paghahanda ay magiging mas maliit.
Bago ang unang prenatal screening, dapat gawin ng babae ang mga sumusunod:
- sa loob ng isang araw bago ang pagsusuri, tumangging gumamit ng mga potensyal na pagkain (, citrus fruits, seafood, atbp.);
- pigilin ang sarili mula sa pritong at mataba na pagkain;
- sa umaga bago ang pagsusuri, pigilin ang almusal hanggang sa sandali ng pag-sample ng dugo para sa pagsusuri;
- bilang paghahanda para sa pagdaan ng tiyan (sa tiyan), punan ang pantog ng likido sa pamamagitan ng pag-inom ng 0.5 litro ng tubig na walang gas kalahating oras bago ang pagsusuri.
impormasyon Bilang karagdagan, ito ay kanais-nais na isagawa ang karaniwang mga pamamaraan sa kalinisan, habang hindi kasama ang paggamit ng mga pampalasa na pampaganda o mga produkto ng kalinisan.
Mga karaniwang halaga
Kapag pumasa sa unang screening, espesyal bigyang-pansin sa ang mga sumusunod mga tagapagpahiwatig at kanilang pagsunod inirerekomendang mga karaniwang halaga.
Ang ganitong uri ng pagsusuri ay inireseta para sa mga kababaihan na nasuri na may 11-13 linggo ng pagbubuntis. Ang unang yugto ng unang pagsusuri sa panahon ng pagbubuntis ay isang pagsusuri sa ultrasound. Pagkatapos nito, ang buntis ay ipinadala para sa isang biochemical blood test.
Ang ganitong mga kaganapan ay ginagawang posible upang makilala ang mga genetic na depekto, mga pathology sa istraktura ng embryo at tumugon sa mga ito sa isang napapanahong paraan.
Paano maghanda para sa unang screening?
Kasama sa pamamaraang isinasaalang-alang ang dalawang uri ng pagsusuri, na ang bawat isa ay nangangailangan ng isang tiyak na paghahanda.
ultrasound
Maaaring gawin sa dalawang paraan:
- Panlabas (tiyan). Ito ay ibinibigay na may buong pantog, samakatuwid, 30-60 minuto bago magsimula ang pamamaraan, ang buntis ay dapat uminom ng hindi bababa sa kalahating litro ng purified na tubig na walang gas, o hindi umihi 3-4 na oras bago ang simula ng ultrasound .
- Puki. Ang ganitong uri ng pagsusuri ay hindi nangangailangan ng espesyal na paghahanda. Ang ilang mga klinika ay nangangailangan ng mga pasyente na pumunta sa appointment gamit ang kanilang sariling lampin, sterile na guwantes at condom para sa ultrasound transducer. Ang lahat ng ito ay maaaring mabili sa halos anumang parmasya.
(dobleng pagsubok)
Nagbibigay ito ng mga sumusunod na hakbang sa paghahanda, na binabalewala ang maaaring makabuluhang makaapekto sa mga resulta ng pagsubok:
- 2-3 araw bago ang pagsusuri, ang isang buntis ay dapat umiwas sa mataba, maalat na pagkain (karne, pagkaing-dagat), mga prutas na sitrus at tsokolate. Ganun din sa multivitamins.
- Ang dugo ay dapat ibigay sa isang walang laman na tiyan. Ang huling pagkain ay dapat na hindi bababa sa 4 na oras bago ang pagsubok.
- Pinapayuhan din ng mga doktor na huwag isama ang pakikipagtalik ilang araw bago ang screening.
Paano napupunta ang unang screening sa mga buntis at ano ang ipinapakita nito?
Ang tinukoy na uri ng pagsusuri ay dapat magsimula sa. Pagkatapos ng lahat, ito ay mga diagnostic ng ultrasound na ginagawang posible upang matukoy ang eksaktong edad ng gestational - at ito napakahalaga para sa ikalawang yugto ng screening: ang dobleng pagsubok. Pagkatapos ng lahat, ang mga tagapagpahiwatig ng pamantayan ng dugo, halimbawa, para sa 11 at 13 na linggo ay magkakaiba.
Bilang karagdagan, kung nakita ng isang ultrasound scan ang pagkupas ng fetus o ang pagkakaroon ng malubhang anomalya dito, hindi na kakailanganin ang isang biochemical blood test.
Kaya, sa oras ng pagpasa sa ikalawang yugto ng unang screening, ang buntis ay dapat magkaroon ng konklusyon ng isang doktor ng ultrasound sa kanyang mga kamay.
Pamamaraan ng ultratunog
Ang uri ng pagsusuri na isinasaalang-alang ay pinapaboran ang pagkakakilanlan ng mga pisikal na depekto ng fetus:
- pag-unlad pagkaantala.
- Ang pagkakaroon ng malubhang pathologies.
Salamat din sa ultrasound ang edad ng gestational ay tinutukoy, ang bilang ng mga fetus sa matris, ang tinatayang petsa ng kapanganakan ay itinakda.

Sa unang ikatlong bahagi ng pagbubuntis, ang mga sumusunod na tagapagpahiwatig ay sinuri sa isang ultrasound machine:
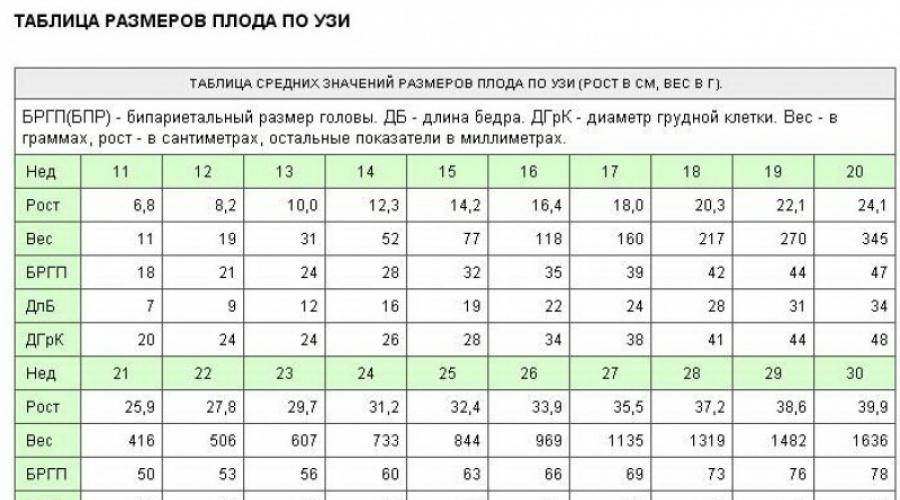
- Ang distansya mula sa coccyx hanggang sa parietal na bahagi ng ulo. Ang parameter na ito ay tinatawag ding coccygeal-parietal size (KTR). Sa ika-11 linggo ng pagbubuntis, ang CTE ay nag-iiba sa loob ng 42-50 mm, sa ika-12 linggo - 51-59 mm, sa ika-13 - 62-73 mm.
- Ang laki ng buto ng ilong. Sa ika-11 linggo, hindi ito nakikita. Sa 12-13 na linggo, ang mga parameter nito ay higit sa 3 mm.
- Ang distansya sa pagitan ng mga tubercle ng parietal region, o laki ng biparietal (BDP). Karaniwan, ang tagapagpahiwatig na ito ay dapat na 17 mm sa ika-11 linggo; 20 mm sa 12 linggo; 26 mm sa ika-13 linggo ng pagbubuntis.
- Ang circumference ng ulo ng embryo.
- Ang layo mula sa noo hanggang sa likod ng ulo.
- Ang istraktura ng utak, simetrya at laki ng mga hemisphere nito, ang kalidad ng saradong bungo.
- Tibok ng puso (HR). Sa pamamagitan ng parameter na ito, maaaring matukoy ang cardiac arrhythmia. Kapag sinusukat ang rate ng puso, ang sonographer ay dapat maging maingat: dahil sa maikling tagal ng pagbubuntis, posibleng malito ang pulsation ng mga sisidlan ng pasyente sa tibok ng puso ng embryo. Karaniwan, ang indicator na pinag-uusapan ay nag-iiba sa pagitan ng: 153-177 sa ika-11 linggo ng pagbubuntis; 150-174 - sa ika-12 linggo; 147-171 - noong ika-13.
- Mga parameter ng puso at mga arterya nito.
- Ang istraktura ng femur, balikat, tibia.
- Ang distansya sa pagitan ng panloob at panlabas na ibabaw ng balat ng leeg, o ang kapal ng collar space (TVP). Karaniwan, ang tagapagpahiwatig na ito ay magiging: sa ika-11 linggo ng pagbubuntis 1.6-2.4 mm; sa ika-12 linggo - 1.6-2.5 mm; sa ika-13 linggo - 1.7-2.7 mm.
- Ang istraktura ng chorion (inunan), ang lokasyon nito. Sa pagtuklas ng exfoliation ng chorion, ang mga volume nito ay itinatag at kung may posibilidad na umunlad. Ang isang katulad na kababalaghan ay maaaring makapukaw ng pagtutuklas at mga reklamo ng isang buntis tungkol sa sakit.
- Hugis at laki ng yolk sac, ang kalidad ng supply ng umbilical cord na may mga sisidlan. Ang yolk sac ay karaniwang bumababa sa laki sa ika-12 linggo ng pagbubuntis, at sa oras ng pagsusuri sa ultrasound, ito ay dapat na isang maliit na (4-6 mm) cystic neoplasm ng isang bilugan na hugis.
- Ang istraktura ng matris, ang mga appendage nito. Ang partikular na atensyon ay binabayaran sa mga ovary: sa mga huling yugto ng pagbubuntis, may problemang suriin ang mga ito.
Sa oras ng unang screening ultrasound ang fetus ay dapat na nakaposisyon nang tama upang ang espesyalista ay makapagsagawa ng isang husay na inspeksyon at gawin ang mga kinakailangang sukat.
Kung ang bata ay hindi nakaposisyon nang tama, ang pasyente ay hinihiling na gumulong mula sa kanyang likod patungo sa kanyang tagiliran, ubo, o maglupasay.
Dobleng pagsubok (mga pamantayan at interpretasyon)
Para sa ganitong uri ng pagsusuri, ang dugo ay ginagamit mula sa isang ugat, na kinukuha nang walang laman ang tiyan.

Kinakailangan ang biochemical screening upang matukoy ang mga sumusunod na parameter:
1. Protein Pregnancy (PAAP) -A )
Ang protina na ito ay ginawa ng inunan at tumataas sa kurso ng pagbubuntis.
Karaniwan, ang mga tagapagpahiwatig ng protina na ito ay ang mga sumusunod:
- 11-12 na linggo: 0.77-4.76 honey / ml.
- 12-13 na linggo: 1.04-6.01 mU / ml.
- 13-14 na linggo: 1.48-8.54 mU / ml.
Ang nabawasang halaga ng PAAP-A ay maaaring dahil sa mga sumusunod na paglihis:
- May banta ng pagkalaglag.
- Ang pagbuo ng embryo ay may Down syndrome, Edwards syndrome, o ibang genetic na sakit.
Ang isang pagtaas sa antas ng PAAP-P sa dugo ng isang hinaharap na ina ay madalas na walang mahalagang halaga ng diagnostic.
2. Mga dami ng human chorionic gonadotropin (hCG)
Ang hormone na ito ay ginawa sa mga unang linggo ng pagbubuntis, na umaabot sa pinakamataas na antas sa ika-12 linggo ng pagbubuntis, pagkatapos nito ay bumababa ang dami ng hormone na pinag-uusapan.
Sa pamamagitan ng pag-aaral ng mga tagapagpahiwatig ng dami ng hCG sa dugo ng isang buntis, posible na matukoy ang pagkakaroon / kawalan ng mga abnormalidad ng chromosomal.
Sa sheet ng konklusyon, ang parameter na ito ay nakasulat sa column na "libreng β-hCG".
Sa unang trimester ng pagbubuntis, ang pamantayan ng hormone na ito ay ang mga sumusunod:
- Ika-11 linggo: 17.3-130.2 ng / ml.
- Ika-12 linggo: 13.3-128.4 ng / ml.
- Ika-13 linggo: 14.3-114.7 ng / ml.
Ang mataas na antas ng hCG ay maaaring magpahiwatig ng ilang mga phenomena:
- Ang isang umuunlad na fetus ay may Down syndrome.
- Ang magiging ina ay may diabetes.
- Ang buntis ay dumaranas ng matinding toxicosis.
Ang pagbaba sa antas ng hormon na pinag-uusapan ay maaaring mangyari laban sa background ng mga sumusunod na kadahilanan:
- May panganib ng pagkalaglag.
- Ang pagbubuntis ay nabuo sa labas ng lukab ng matris
- Ang pagkabigo ng inunan upang maisagawa ang mga pangunahing pag-andar nito.
- Ang fetus ay may Edwards syndrome.
Anong mga pathology ang maaaring makita sa screening ng unang trimester?
Sa unang tatlong buwan ng pagbubuntis, sa pamamagitan ng mga pagsusuri, posible na makilala o maghinala ang pagkakaroon ng mga sumusunod na karamdaman:
- Mga error sa istraktura ng neural tube (meningocele).
- Down Syndrome. Ang pagkalat ng sakit na ito: 1:700. Ang napapanahong pagtuklas ng patolohiya na ito ay naging posible upang mabawasan ang rate ng kapanganakan ng mga may sakit na sanggol (1 bawat 1100 kaso).
- Umbilical hernia (omphalocele). Ang pagsusuri sa ultratunog ay nagpapakita na ang mga panloob na organo ay nasa hernial sac, at hindi sa cavity ng tiyan.
- Edwards syndrome (1:7000). Ito ay nailalarawan sa pamamagitan ng isang pinababang rate ng puso, omphalocele, hindi sapat na bilang ng mga daluyan ng dugo sa umbilical cord, kawalan (kawalan ng kakayahang makita) ang buto ng ilong. Ang mga buntis na kababaihan na higit sa 35 taong gulang ay nasa panganib.
- triploidy. Sa patolohiya na ito, sa halip na 46, mayroong 69 chromosome sa isang fertilized na itlog. Ang ganitong kababalaghan ay maaaring mangyari dahil sa isang hindi tamang istraktura ng itlog, o kapag ang dalawang spermatozoa ay tumagos sa isang itlog. Kadalasan, na may ganitong mga anomalya, ang mga kababaihan ay hindi nagdadala ng isang fetus, o nagsilang ng mga patay na bata. Sa mga bihirang kaso kung kailan posible na manganak ng isang buhay na sanggol, ang panahon ng kanyang buhay ay limitado sa ilang araw / linggo.
- Sakit sa Patau (1:10000). Tinitiyak ng ultratunog ang pagkaantala sa istraktura ng utak, mga tubular na buto, pagtaas ng rate ng puso, omphalocele. Kadalasan, ang mga sanggol na ipinanganak na may katulad na diagnosis ay nabubuhay nang hanggang ilang buwan.
- Smith-Lemli-Opitz syndrome (1:30000). Ito ay resulta ng mga genetic disorder, dahil sa kung saan imposible ang qualitative assimilation ng kolesterol. Ang patolohiya na isinasaalang-alang ay may kakayahang makapukaw ng maraming mga malformations sa pag-unlad, ang pinaka-seryoso sa mga ito ay mga pagkakamali sa paggana ng utak at mga panloob na organo.
Upang kumpirmahin ang ilan sa mga pathologies sa itaas, kinakailangan ito karagdagang mga hakbang sa diagnostic, at sa karamihan ng mga kaso sila ay invasive.

Ano ang maaaring makaapekto sa mga resulta, at maaaring magkamali ang doktor sa unang pagsusuri?
Ang screening para sa unang trimester ng pagbubuntis ay may ilang mga disadvantages.
Sa kabilang banda, kinakailangan pa ring magsagawa ng pagsusuri: ang napapanahong pagtuklas ng isang partikular na patolohiya ay magiging posible upang wakasan ang pagbubuntis (kung ang fetus ay may matinding paglihis), o gumawa ng mga hakbang upang mapanatili ang pagbubuntis (kung mayroong isang banta).
Sa anumang kaso, magiging kapaki-pakinabang para sa sinumang umaasam na ina na malaman na ang mga maling positibong resulta ng screening ay maaaring mangyari sa mga sumusunod na sitwasyon:
- ECO. Sa artipisyal na pagpapabinhi, ang mga parameter ng occipital na bahagi ng embryo ay magiging 10-15% na mas mataas kaysa sa normal. Ang double test ay magpapakita ng tumaas na halaga ng hCG, at isang mababang antas (hanggang 20%) ng PAAP-A.
- Timbang ng umaasam na ina: Ang matinding payat ay bunga ng pagbawas sa dami ng mga hormone, at sa labis na katabaan, ang kabaligtaran na kababalaghan ay sinusunod.
Pagsusuri sa pagsusuri - isang hanay ng mga pamamaraan upang mahulaan ang mga malformations ng ebolusyon ng embryo. Kasama sa kaganapan ang ultrasound control at isang biochemical blood test. Ang mga resulta ng 1st screening ng 1st trimester ay isang napakahalagang bahagi ng kumplikadong mga hakbang upang makontrol ang kurso ng pagbubuntis.
Ang pag-asa sa isang sanggol ay palaging nauugnay sa masayang emosyon. Hindi lahat ng babae ay handang tiisin ang balita ng pagsilang ng isang maysakit na sanggol.
Mahalaga! Ang unang pamamaraan ay isinasagawa mula 11 linggo hanggang 13 linggo at 6 na araw mula sa sandali ng pagpapabunga ng itlog. Ultrasound - ang mga diagnostic ay isang epektibo at tumpak na pamamaraan na napapanahong nagpapakita ng patolohiya ng pagbubuntis at mga paglihis sa pag-unlad ng fetus mula sa pamantayan.
Kadalasan ang isang batang pamilya ay hindi handa para sa hitsura ng isang bata na may mga tiyak na pangangailangan.
Ang screening ng 1st trimester ay nagbibigay-daan sa pag-iwas sa mga posibleng komplikasyon sa panganganak at mapagkakatiwalaang hulaan ang kapanganakan ng isang bata na may mga chromosomal disorder.

Ang mga diagnostic sa ultratunog ay nagpapakita ng mga depekto sa genome:
- Down's disease. Ang kapal ng fold ng collar zone ay lumampas sa pamantayan. Bumibilis ang tibok ng puso, pinaikli ang buto ng ilong, tumataas ang agwat sa pagitan ng mga mata.
- Anomalya sa pagbuo ng neural tube. Ang pangkat ng mga malubhang chromosomal anomalya ay kinabibilangan ng spina bifida, hindi pagsasanib ng gulugod, mga anomalya ng spinal column at tissue ng utak.
- Lokalisasyon ng mga organo ng tiyan sa isang hernial formation sa dingding ng tiyan (omphalocele).
- Patau syndrome. Kasama sa kumplikadong sintomas ang isang pagtaas sa dalas ng mga contraction ng puso, hindi pag-unlad ng skeletal system, omphalocele, patolohiya ng utak, at isang pagtaas sa pantog. Ang sanggol ay bihirang mabuhay sa nakalipas na 12 buwan.
- Edwards Syndrome. Nabawasan ang rate ng puso, ang pagkakaroon ng isang umbilical artery (normal - 2), omphalocele, mga buto ng ilong ay hindi nakikita. Ang mga sanggol ay namamatay sa loob ng isang taon.
- triploidy. Sinamahan ng maraming anomalya ng utak. Nabawasan ang rate ng puso, omphalocele, pinalaki ang pelvis ng bato.
- sakit na De Lange. Ang panganib ng genomic na pinagmulan ng anomalya ay umabot sa 25%. Ang pag-unlad ng bata ay sinamahan ng progresibong mental retardation.
- Sintomas complex Smith - Opitz. Hereditary na sanhi ng paglabag sa mga proseso ng metabolic. Sinamahan ng mental malformations, autism, neurological disorder, pathologies ng craniofacial region.
- sakit ni Turner. Tumaas na rate ng puso, intrauterine growth retardation.
Ang pagtanggi sa pagsusuri sa ultrasound, ang hinaharap na ina at ama ay dapat magkaroon ng kamalayan sa responsibilidad para sa bata na malapit nang ipanganak. Ang balita na walang posibilidad ng pangsanggol na chromosomal abnormalities ay nagpapahintulot sa isang babae na tamasahin ang pag-asa ng pagiging ina nang walang pag-aalala.
Ano ang ipapakita?
Kasalukuyang isinasagawa ang pamamaraan transvaginal o transabdominal paraan. Sa pangalawang kaso, ang kaganapan ay isinasagawa na may puno na pantog.

Batay sa mga resulta ng survey, sinusuri ng espesyalista ang mga makabuluhang tagapagpahiwatig:
- KTP - ang agwat sa pagitan ng coccyx at ng parietal bone.
- BDP - ang agwat sa pagitan ng mga tubercles ng korona (biparental indicator).
- Ang distansya sa pagitan ng occipital at frontal bones.
- Ang istraktura ng utak, ang kanilang simetrya.
- Ang kapal ng fold ng collar zone (TVP).
- Ang bilang ng mga heartbeats bawat unit time (HR).
- Ang laki ng tubular bones ng embryo (humerus, femur, lower leg, forearm).
- Lokalisasyon ng mga organo (puso at tiyan).
- Mga proporsyon ng puso at pangunahing mga sisidlan.
- Pagtatasa ng layer at lokalisasyon ng inunan.
- Ang dami ng amniotic fluid.
- Ang bilang ng mga sisidlan sa umbilical cord.
- Patolohiya ng mga panloob na genital organ.
- Pagtatasa ng tono ng matris.
 Sa panahon ng diagnosis, sinusuri ng doktor ang istraktura ng embryo, na inihahambing ang coccygeal-parietal distance (KTR) sa diagnosed na gestational age.
Sa panahon ng diagnosis, sinusuri ng doktor ang istraktura ng embryo, na inihahambing ang coccygeal-parietal distance (KTR) sa diagnosed na gestational age.
Para sa isang maaasahang diagnosis, ang CTE ay dapat lumampas sa 45 mm.
Ang pagtaas ng laki kumpara sa pamantayan ay maaaring dahil sa pag-unlad ng isang malaking fetus. Ang pagbaba sa CTE ay nagpapahiwatig ng napalampas na pagbubuntis, isang banta ng pagkalaglag, mga impeksyon sa katawan ng ina, at mga abnormalidad ng chromosomal.
Kung ang isang maling pagtatasa ng edad ng gestational ay pinaghihinalaang, ang isang pangalawang ultrasound ay inireseta pagkatapos ng 10 araw, ang ebolusyon ng fetus ay sinusubaybayan sa dinamika. Upang maiwasan ang isang trahedya, ang isang babae ay inireseta ng screening para sa 1st trimester ng pagbubuntis na may ultrasound.
Pag-decode at mga pamantayan
Ang TVP ay isang mahalagang sintomas para sa diagnosis ng Down syndrome. Index kapal ng kwelyo ng espasyo tinutukoy ng kapal ng leeg fold na nabuo sa pagitan ng leeg at balat ng fetus. Ang pagkakaiba sa pagitan ng laki at edad ng gestational ay nagpapahiwatig ng panganib na magkaroon ng fetus na may mga genomic na abnormalidad.
Ang mga sumusunod na indicator ay itinuturing na normal para sa unang screening sa 1st trimester.
Talahanayan 1. Mga pamantayan ng 1st screening ng 1st trimester.
| Kinukuha namin ang termino, linggo | Avg. Halaga ng KTP, mm | TVP, mm | Buto ng ilong, mm | Ang rate ng puso kada minuto | BPR, mm |
| 10 | 33 – 41 | hanggang 2.2 | nakikita | 161 – 179 | 14 |
| 11 | hanggang 50 | hanggang 2.4 | nakikita | 153 – 177 | 17 |
| 12 | hanggang 59 | hanggang 2.5 | mahigit 3 | 150 – 174 | 20 |
| 13 | hindi hihigit sa 73 | hanggang 2.7 | mahigit 3 | 147 – 171 | 26 |
Ang isang mahalagang halaga ng diagnostic ay BDP, o ang distansya sa pagitan ng mga dingding ng mga buto ng parietal, na nagpapakilala sa laki ng ulo ng pangsanggol. Ang malalaking halaga ng BDP ay nagpapahiwatig ng isang malaking fetus, ang maagang pagsusuri ay nagpapahintulot sa iyo na maghanda para sa panganganak.
Bilang karagdagan, ang BDP ay maaaring magpahiwatig ng mga pathology ng utak tulad ng cerebral hernia, hydrocephalus. Ang pababang paglihis ay nagpapahiwatig ng mga malformations. Ang mga posibleng pathologies ay ipinahayag sa pamamagitan ng hindi tamang pagbuo ng buto ng ilong, isang paglabag sa rate ng puso. Sinusuri ang gawain ng puso, sinusuri ng doktor ang mga malformations ng puso ng hindi pa isinisilang na bata.
Mga kahihinatnan at sanhi ng mga paglihis
Ang impormasyong natanggap ay sumasailalim sa pagsusuri sa computer, na tumutukoy sa posibilidad ng kapanganakan ng isang sanggol na may genome pathology. Ang panganib ng patolohiya ay may tatlong gradasyon– mababang antas, threshold, mataas.
Ang mataas na posibilidad ay itinuturing na 1:100. Nangangahulugan ito na ang bawat daang babae na may ganitong mga tagapagpahiwatig ay manganganak ng isang sanggol na may mga anomalya sa pag-unlad. Sa kasong ito, ang pamilya ang magpapasya kung gaano kinakailangan ang mga resulta ng isang invasive na pagsusuri, na nagpapataas ng panganib ng pagwawakas ng pagbubuntis.
Tinutukoy ng mga halaga ng threshold ang panganib ng sakit sa hanay mula 1:100 hanggang 1:350. Ang ganitong kaso ay nangangailangan ng konsultasyon sa isang geneticist upang tukuyin ang panganib.
Ang karamihan sa mga buntis na kababaihan ay may mga rate sa itaas 1: 350, na isang kanais-nais na tagapagpahiwatig para sa sanggol at ina.
 Kung ang mga masamang resulta ng biochemistry ng dugo ay nagpapatunay sa diagnosis ng mga genomic na abnormalidad sa pag-unlad ng fetus, ang babae ay inaalok ng isang medikal na pagwawakas ng pagbubuntis.
Kung ang mga masamang resulta ng biochemistry ng dugo ay nagpapatunay sa diagnosis ng mga genomic na abnormalidad sa pag-unlad ng fetus, ang babae ay inaalok ng isang medikal na pagwawakas ng pagbubuntis.
Kinakailangang makakuha ng payo ng isang kwalipikadong geneticist na nagrerekomenda ng isang invasive na pagsusuri (chorionic villus sampling).
Ang pamamaraan ay may mababang panganib ng pagkakuha, pagtatatag ng patolohiya ng fetus sa 13 linggo.
Ang pagkumpirma ng mga malformation ay nangangailangan ng isang tiyak na desisyon. Sa pahintulot ng pasyente, ang pagwawakas ng pagbubuntis ay isinasagawa sa isang panahon na 14 hanggang 16 na linggo. Ang mga resulta na naiiba sa pamantayan ay sinusunod para sa ilang kadahilanan:
- labis na katabaan, mababang timbang ng ina;
- maramihang pagbubuntis;
- kasaysayan ng diabetes mellitus;
- pagkakaroon ng amniocentesis (amniotic fluid test) wala pang 2 linggo bago ang screening;
- ang negatibong psycho-emotional na estado ng pasyente ay maaaring makaapekto sa mga resulta.
Konklusyon
Ang pagkaantala sa pagsusuri sa ultrasound ng 1st trimester ng pagbubuntis ay hindi nag-iiwan ng oras upang makagawa ng matalinong desisyon. Kung ang edad ng gestational ay lumampas sa 20 linggo, ang isang artipisyal na kapanganakan ay isinasagawa para sa mga medikal na kadahilanan, na negatibong nakakaapekto sa emosyonal na estado ng babae at mga miyembro ng pamilya.

Maaaring asahan ang mga resulta ng screening sa loob ng 3 linggo. Ginagawa ng mga pribadong klinika ang pag-aaral sa loob ng 2 linggo. Ang isang panahon ng 10 hanggang 12 linggo ay ang pinakamainam na panahon para sa unang ultrasound bilang bahagi ng screening ng 1st trimester ng pagbubuntis.
Halos lahat ng buntis ay may narinig tungkol sa screening para sa unang trimester ng pagbubuntis (prenatal screening). Ngunit madalas kahit na ang mga nakapasa na nito ay hindi alam kung para saan ang eksaktong inireseta.
At para sa mga umaasam na ina na hindi pa nagagawa ito, ang pariralang ito sa pangkalahatan ay tila nakakatakot. At nakakatakot lamang ito dahil hindi alam ng babae kung paano ito ginagawa, kung paano i-interpret ang mga resulta na nakuha sa ibang pagkakataon, kung bakit kailangan ito ng doktor. Makakakita ka ng mga sagot sa mga ito at sa maraming iba pang mga tanong na may kaugnayan sa paksang ito sa artikulong ito.
Kaya, higit sa isang beses kailangan kong harapin ang katotohanan na ang isang babae, na nakarinig ng isang hindi maintindihan at hindi pamilyar na screening ng salita, ay nagsimulang gumuhit ng mga kakila-kilabot na larawan sa kanyang ulo na natakot sa kanya, na ginagawang gusto niyang tumanggi na isagawa ang pamamaraang ito. Samakatuwid, ang unang bagay na sasabihin namin sa iyo ay kung ano ang ibig sabihin ng salitang "screening".
Screening (English screening - sorting) - ito ay iba't ibang paraan ng pananaliksik na, dahil sa kanilang pagiging simple, kaligtasan at kakayahang magamit, ay maaaring magamit nang husto sa malalaking grupo ng mga tao upang matukoy ang ilang mga palatandaan. Ang ibig sabihin ng prenatal ay prenatal. Kaya, maaari nating ibigay ang sumusunod na kahulugan ng konsepto ng "prenatal screening".
Ang screening ng unang trimester ng pagbubuntis ay isang hanay ng mga diagnostic na pag-aaral na ginagamit sa mga buntis na kababaihan sa isang tiyak na edad ng gestational upang makita ang mga gross fetal malformations, pati na rin ang pagkakaroon o kawalan ng hindi direktang mga palatandaan ng fetal pathologies o genetic abnormalities.
Ang pinahihintulutang panahon para sa screening ng 1st trimester ay 11 linggo - 13 linggo at 6 na araw (tingnan). Ang screening ay hindi isinasagawa nang mas maaga o mas bago, dahil sa kasong ito ang mga resulta na nakuha ay hindi magiging impormasyon at maaasahan. Ang pinakamainam na panahon ay itinuturing na 11-13 obstetric na linggo ng pagbubuntis.
Sino ang tinutukoy para sa screening ng unang trimester?
Ayon sa Order No. 457 ng Ministry of Health ng Russian Federation ng 2000, ang prenatal screening ay inirerekomenda para sa lahat ng kababaihan. Ang isang babae ay maaaring tanggihan ito, walang sinuman ang sapilitang magdadala sa kanya sa mga pag-aaral na ito, ngunit ang paggawa nito ay labis na walang ingat at nagsasalita lamang ng kamangmangan at kapabayaan ng babae sa kanyang sarili at, higit sa lahat, sa kanyang anak.
Mga pangkat ng peligro kung saan dapat na mandatory ang prenatal screening:
- Babaeng 35 taong gulang o mas matanda.
- Ang pagkakaroon ng banta ng pagwawakas ng pagbubuntis sa mga unang yugto.
- Kusang (e) miscarriage(s) sa kasaysayan.
- Nagyelo (mga) o umuurong (at e) (mga) pagbubuntis sa kasaysayan.
- Ang pagkakaroon ng mga panganib sa trabaho.
- Dati nang na-diagnose na chromosomal abnormalities at (o) fetal malformations batay sa mga resulta ng screening sa mga nakaraang pagbubuntis, o ang pagkakaroon ng mga batang ipinanganak na may ganitong mga anomalya.
- Mga babaeng nagkaroon ng nakakahawang sakit sa maagang pagbubuntis.
- Babaeng umiinom ng mga gamot na ipinagbabawal para sa mga buntis sa mga unang yugto ng pagbubuntis.
- Ang pagkakaroon ng alkoholismo, pagkagumon sa droga.
- Mga namamana na sakit sa pamilya ng isang babae o sa pamilya ng ama ng bata.
- Ako ay malapit na nauugnay sa relasyon sa pagitan ng ina at ama ng bata.
Ang prenatal screening sa 11-13 na linggo ng pagbubuntis ay binubuo ng dalawang pamamaraan ng pananaliksik - ultrasound screening ng 1st trimester at biochemical screening.
Screening Ultrasound
Paghahanda para sa pag-aaral: Kung ang ultratunog ay isinasagawa nang transvaginally (ang probe ay ipinasok sa puki), kung gayon walang espesyal na paghahanda ang kinakailangan. Kung ang ultrasound ay ginanap sa transabdominally (ang sensor ay nakikipag-ugnayan sa nauuna na dingding ng tiyan), pagkatapos ay ang pag-aaral ay ginanap na may buong pantog. Upang gawin ito, inirerekumenda na huwag umihi 3-4 na oras bago ito, o isa at kalahating oras bago ang pag-aaral, uminom ng 500-600 ML ng tubig na walang gas.
Mga kinakailangang kondisyon para sa pagkuha ng maaasahang data ng ultrasound. Ayon sa mga pamantayan, ang screening ng unang trimester sa anyo ng ultrasound ay isinasagawa:
- Hindi mas maaga sa 11 obstetric na linggo at hindi lalampas sa 13 linggo at 6 na araw.
- Ang KTR (coccyx-parietal size) ng fetus ay hindi bababa sa 45 mm.
- Ang posisyon ng bata ay dapat pahintulutan ang doktor na sapat na gawin ang lahat ng mga sukat, kung hindi, kinakailangan na umubo, lumipat, lumakad nang ilang sandali upang ang fetus ay magbago ng posisyon nito.
Bilang resulta ng ultrasound ang mga sumusunod na tagapagpahiwatig ay pinag-aralan:
- KTR (coccygeal-parietal size) - sinusukat mula sa parietal bone hanggang sa coccyx
- circumference ng ulo
- BDP (biparietal size) - ang distansya sa pagitan ng parietal tubercles
- Distansya mula sa frontal bone hanggang occipital bone
- Symmetry ng cerebral hemispheres at ang istraktura nito
- TVP (kapal ng espasyo sa kwelyo)
- HR (rate ng puso) ng fetus
- Ang haba ng humerus, femur, pati na rin ang mga buto ng bisig at ibabang binti
- Lokasyon ng puso at tiyan sa fetus
- Mga sukat ng puso at malalaking sisidlan
- Ang lokasyon ng inunan at ang kapal nito
- Bilang ng tubig
- Ang bilang ng mga sisidlan sa umbilical cord
- Kondisyon ng panloob na cervical os
- Pagkakaroon o kawalan ng hypertonicity ng matris
Pag-decryption ng natanggap na data:
Anong mga pathologies ang maaaring makita bilang isang resulta ng ultrasound?
Ayon sa mga resulta ng ultrasound screening ng 1st trimester, maaari nating pag-usapan ang kawalan o pagkakaroon ng mga sumusunod na anomalya:
- Ang Trisomy 21 ay ang pinakakaraniwang genetic disorder. Ang prevalence ng detection ay 1:700 cases. Salamat sa prenatal screening, ang birth rate ng mga batang may Down syndrome ay bumaba sa 1:1100 na kaso.
- Mga pathology ng neural tube(meningocele, meningomyelocele, encephalocele at iba pa).
- Ang Omphalocele ay isang patolohiya kung saan ang bahagi ng mga panloob na organo ay matatagpuan sa ilalim ng balat ng anterior na dingding ng tiyan sa isang hernial sac.
- Ang Patau's syndrome ay isang trisomy ng chromosome 13. Ang dalas ng paglitaw ay nasa average na 1:10,000 kaso. 95% ng mga batang ipinanganak na may ganitong sindrom ay namamatay sa loob ng ilang buwan dahil sa matinding pinsala sa mga panloob na organo. Sa ultrasound - mabilis na rate ng puso ng pangsanggol, may kapansanan sa pag-unlad ng utak, omphalocele, pagbagal sa pag-unlad ng mga tubular bones.
- Trisomy 18 chromosome. Ang dalas ng paglitaw ay 1:7000 kaso. Ito ay mas karaniwan sa mga bata na ang mga ina ay mas matanda sa 35. Sa ultrasound, mayroong pagbaba sa tibok ng puso ng pangsanggol, isang omphalocele, ang mga buto ng ilong ay hindi nakikita, isang umbilical artery sa halip na dalawa.
- Ang Triploidy ay isang genetic anomaly kung saan mayroong triple set ng mga chromosome sa halip na double set. Sinamahan ng maraming malformations sa fetus.
- Cornelia de Lange syndrome- isang genetic anomaly kung saan ang fetus ay may iba't ibang malformations, at sa hinaharap, mental retardation. Ang rate ng insidente ay 1:10,000 kaso.
- Smith-Opitz syndrome- isang autosomal recessive genetic disease, na ipinakita ng isang metabolic disorder. Bilang isang resulta, ang bata ay may maraming mga pathologies, mental retardation, autism at iba pang mga sintomas. Ang dalas ng paglitaw ay nasa average na 1:30,000 kaso.
Higit pa tungkol sa pag-diagnose ng Down syndrome
Kadalasan, ang isang pagsusuri sa ultrasound sa 11-13 na linggo ng pagbubuntis ay isinasagawa upang makita ang Down syndrome. Ang pangunahing tagapagpahiwatig para sa diagnosis ay:
- Ang kapal ng collar space (TVP). Ang TVP ay ang distansya sa pagitan ng malambot na mga tisyu ng leeg at ng balat. Ang pagtaas sa kapal ng puwang ng kwelyo ay maaaring magpahiwatig hindi lamang ng mas mataas na panganib na magkaroon ng isang bata na may Down syndrome, kundi pati na rin ang iba pang mga genetic pathologies sa fetus ay posible.
- Sa mga batang may Down syndrome, kadalasan sa loob ng 11-14 na linggo, ang buto ng ilong ay hindi nakikita. Ang mga contour ng mukha ay makinis.
Bago ang 11 linggo ng pagbubuntis, ang kapal ng puwang ng kwelyo ay napakaliit na hindi ito sapat at mapagkakatiwalaang masuri. Pagkatapos ng 14 na linggo, ang lymphatic system ay nabuo sa fetus at ang puwang na ito ay karaniwang mapupuno ng lymph, kaya ang pagsukat ay hindi rin maaasahan. Ang dalas ng paglitaw ng mga abnormalidad ng chromosomal sa fetus, depende sa kapal ng puwang ng kwelyo.
Kapag na-decipher ang data ng screening ng 1st trimester, dapat tandaan na ang kapal ng collar space lamang ay hindi isang gabay sa pagkilos at hindi nagpapahiwatig ng 100% na posibilidad na magkaroon ng sakit ang isang bata.
Samakatuwid, ang susunod na yugto ng screening ng 1st trimester ay isinasagawa - ang pagkuha ng dugo upang matukoy ang antas ng β-hCG at PAPP-A. Batay sa nakuha na mga tagapagpahiwatig, ang panganib ng chromosomal pathology ay kinakalkula. Kung mataas ang panganib ayon sa mga resulta ng mga pag-aaral na ito, iminumungkahi ang isang amniocentesis. Ito ang pagkuha ng amniotic fluid para sa mas tumpak na diagnosis.
Sa partikular na mahirap na mga kaso, maaaring kailanganin ang cordocentesis - pagkuha ng dugo ng kurdon para sa pagsusuri. Maaari ding gumamit ng chorionic villus biopsy. Ang lahat ng mga pamamaraang ito ay invasive at nagdadala ng mga panganib para sa ina at fetus. Samakatuwid, ang desisyon na magsagawa ng mga ito ay napagpasyahan ng babae at ng kanyang doktor nang magkasama, isinasaalang-alang ang lahat ng mga panganib ng pagsasagawa at pagtanggi sa pamamaraan.
Biochemical screening ng unang trimester ng pagbubuntis
Ang yugtong ito ng pag-aaral ay isinasagawa pagkatapos ng ultrasound. Ito ay isang mahalagang kondisyon, dahil ang lahat ng mga parameter ng biochemical ay nakasalalay sa edad ng gestational hanggang sa araw. Araw-araw nagbabago ang mga pamantayan. At pinapayagan ka ng ultrasound na matukoy ang edad ng gestational na may katumpakan na kinakailangan para sa isang wastong pag-aaral. Sa oras ng donasyon ng dugo, dapat ay mayroon ka nang mga resulta ng ultrasound scan na may nakasaad na edad ng pagbubuntis batay sa KTP. Gayundin, ang isang ultrasound scan ay maaaring magbunyag ng isang frozen na pagbubuntis, isang regressing pagbubuntis, kung saan ang karagdagang pagsusuri ay hindi makatuwiran.
Paghahanda sa pag-aaral
Ang dugo ay kinukuha nang walang laman ang tiyan! Hindi kanais-nais kahit na uminom ng tubig sa umaga ng araw na ito. Kung ang pag-aaral ay natupad nang huli, ito ay pinapayagan na uminom ng ilang tubig. Mas mainam na magdala ng pagkain sa iyo at magkaroon ng meryenda kaagad pagkatapos ng sampling ng dugo, sa halip na labagin ang kundisyong ito.
2 araw bago ang naka-iskedyul na araw ng pag-aaral, dapat mong ibukod mula sa diyeta ang lahat ng mga pagkaing malakas na allergens, kahit na hindi ka pa nagkaroon ng allergy sa kanila - ito ay tsokolate, mani, pagkaing-dagat, pati na rin ang mga napakataba na pagkain at pinausukan. mga karne.
Kung hindi, ang panganib na makakuha ng mga maling resulta ay makabuluhang tumaas.
Isaalang-alang kung ano ang maaaring ipahiwatig ng mga paglihis mula sa mga normal na halaga ng β-hCG at PAPP-A.
β-hCG - chorionic gonadotropin ng tao
Ang hormone na ito ay ginawa ng chorion ("shell" ng fetus), salamat sa hormone na ito, posible na matukoy ang pagkakaroon ng pagbubuntis sa mga unang yugto. Ang antas ng β-hCG ay unti-unting tumataas sa mga unang buwan ng pagbubuntis, ang pinakamataas na antas nito ay sinusunod sa 11-12 na linggo ng pagbubuntis. Pagkatapos ang antas ng β-hCG ay unti-unting bumababa, na nananatiling hindi nagbabago sa buong ikalawang kalahati ng pagbubuntis.
| Mga normal na antas ng chorionic gonadotropin, depende sa tagal ng pagbubuntis: | Ang isang pagtaas sa antas ng β-hCG ay sinusunod sa mga sumusunod na kaso: | Ang pagbaba sa antas ng β-hCG ay sinusunod sa mga sumusunod na kaso: | |
| linggo | β-hCG, ng/ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A, protina na nauugnay sa pagbubuntis-A
Ito ay isang protina na ginawa ng inunan sa katawan ng isang buntis, responsable para sa immune response sa panahon ng pagbubuntis, at responsable din para sa normal na pag-unlad at paggana ng inunan.
MoM coefficient
Pagkatapos matanggap ang mga resulta, sinusuri sila ng doktor sa pamamagitan ng pagkalkula ng koepisyent ng MoM. Ang koepisyent na ito ay nagpapakita ng paglihis ng antas ng mga tagapagpahiwatig sa babaeng ito mula sa average na normal na halaga. Karaniwan, ang MoM-coefficient ay 0.5-2.5 (na may maramihang pagbubuntis hanggang 3.5).
Ang data ng koepisyent at mga tagapagpahiwatig ay maaaring magkakaiba sa iba't ibang mga laboratoryo, ang antas ng hormone at protina ay maaaring kalkulahin sa iba pang mga yunit ng pagsukat. Hindi mo dapat gamitin ang data sa artikulo bilang mga pamantayan na partikular para sa iyong pag-aaral. Kinakailangang bigyang-kahulugan ang mga resulta kasama ng iyong doktor!
Pagkatapos, gamit ang PRISCA computer program, isinasaalang-alang ang lahat ng mga indicator na nakuha, ang edad ng babae, ang kanyang masamang gawi (paninigarilyo), ang pagkakaroon ng diabetes at iba pang mga sakit, ang timbang ng babae, ang bilang ng mga fetus o ang pagkakaroon ng IVF, ang Kinakalkula ang panganib na magkaroon ng isang bata na may genetic abnormalities. Ang mataas na panganib ay isang panganib na mas mababa sa 1:380.
Halimbawa: Kung ang konklusyon ay nagpapahiwatig ng mataas na panganib na 1:280, nangangahulugan ito na sa 280 buntis na kababaihan na may parehong mga tagapagpahiwatig, ang isa ay magkakaroon ng isang bata na may genetic na patolohiya.
Mga espesyal na sitwasyon kung saan maaaring magkaiba ang mga tagapagpahiwatig.
- IVF - β-hCG values ay magiging mas mataas, at PAPP-A - mas mababa sa average.
- Kapag ang isang babae ay napakataba, ang kanyang mga antas ng hormone ay maaaring tumaas.
- Sa maraming pagbubuntis, ang β-hCG ay mas mataas at ang mga pamantayan para sa mga naturang kaso ay hindi pa tiyak na naitatag.
- Ang diyabetis sa ina ay maaaring maging sanhi ng pagtaas ng mga antas ng hormone.