การตรวจคัดกรองครั้งแรกระหว่างตั้งครรภ์ วิธีการที่พวกเขาทำ, ระยะเวลา, ซึ่งแสดงวิธีการเตรียม, บรรทัดฐานสำหรับการถอดรหัสอัลตราซาวนด์, ประสบการณ์ของผู้หญิงในฟอรั่ม. การตรวจคัดกรองทางชีวเคมี บรรทัดฐาน ถอดรหัสผลลัพธ์ การทดสอบใดบ้างที่ทำในการตรวจคัดกรองครั้งแรก
สตรีมีครรภ์ทุกคนตั้งแต่เริ่มปฏิสนธิถึงลูกเริ่มปรับตัวเข้ากับการทดสอบ การวิเคราะห์ และการปรึกษาทางการแพทย์มากมาย แม้ว่าสิ่งเหล่านี้อาจเป็นเรื่องน่ากลัวสำหรับสตรีมีครรภ์ก็ตาม หากไม่มีการศึกษาดังกล่าว จะไม่สามารถเปิดเผยความเสี่ยงร้ายแรงที่อาจเกิดขึ้นซึ่งเกี่ยวข้องกับสุขภาพของทารกในครรภ์ได้ ตลอดระยะเวลาจำเป็นต้องปฏิบัติตามโปรแกรมการป้องกันทั้งหมดซึ่งกำหนดโดยนรีแพทย์ที่เข้าร่วม
สิ่งสำคัญคือต้องไม่ละเลยการวิเคราะห์ที่แนะนำ การตรวจคัดกรองทางชีวเคมีถือเป็นหนึ่งในการทดสอบที่จำเป็นที่สุด แม้จะชื่อไม่สวย แต่การวิเคราะห์นี้มีประโยชน์มากสำหรับการสร้างภาพสุขภาพของเด็กในครรภ์
มันคืออะไร
การตรวจเลือดทางชีวเคมีเป็นการวิเคราะห์ที่ค่อนข้างแคบ หมายถึงประเภทการทดสอบเริ่มต้นและเพิ่มเติม ตรวจจับสัญญาณของโรคต่างๆ เช่น ตับอักเสบบีและหัดเยอรมัน ในเวอร์ชันเพิ่มเติม การวิเคราะห์ช่วยให้คุณสามารถระบุการมีอยู่ของซิฟิลิสและการติดเชื้อเอชไอวีในเลือด
อย่างไรก็ตามหน้าที่หลักของการตรวจคัดกรองคือการระบุความโน้มเอียงของทารกในครรภ์ต่อโรค นอกจากนี้ ผลการวิเคราะห์ยังแสดงให้เห็นชัดเจนว่าโรคบางชนิดจะพัฒนาในตัวอ่อนในอนาคตอย่างไร ในเรื่องนี้แพทย์ที่เข้าร่วมสร้างโปรแกรมเป็นระยะ ๆ สำหรับการรักษาหรือป้องกันโรค การตรวจคัดกรองทางชีวเคมีช่วยให้คุณกำหนดปัจจัย Rh และกรุ๊ปเลือดได้ ลักษณะเหล่านี้จะเป็นประโยชน์อย่างยิ่งในอนาคตหากมารดาต้องการการรักษาที่เหมาะสม สำหรับการแต่งตั้งยาฮอร์โมนที่ร้ายแรง สิ่งสำคัญคือต้องทราบปัจจัย Rh ของหญิงตั้งครรภ์และลูกหลานของเธอ
ขั้นตอนรวมถึงการตรวจสอบ chorion ซึ่งรกจะก่อตัวขึ้นในภายหลัง การประเมินน้ำเสียงของมดลูก และสภาพของรังไข่ ในระหว่างการศึกษา ความสมมาตรของซีกโลกและระดับการพัฒนาของสมองของทารกในครรภ์ การมีอยู่และความสมมาตรของแขนและขา ตำแหน่งที่ถูกต้องของหัวใจและท้อง ความยาวของกระดูกโคนขา ไหล่ ปลายแขน และขาส่วนล่าง กระดูกถูกวัด
เมื่อคำนวณความเสี่ยงของการพัฒนาพยาธิสภาพทางพันธุกรรมของทารกในครรภ์จะพิจารณาสิ่งต่อไปนี้ขึ้นอยู่กับสัปดาห์ของการตั้งครรภ์:
- ความหนาของพื้นที่คอ (TVP) นั่นคือระยะห่างจากพื้นผิวด้านในของผิวหนังของคอไปยังพื้นผิวด้านนอกของเนื้อเยื่ออ่อนที่ครอบคลุมกระดูกสันหลังส่วนคอ โดยปกติ 0.8 - 2.8 มม. ยิ่งขนาดของปลอกคอมากเกินปกติ ความเสี่ยงของโครโมโซมผิดปกติในทารกในครรภ์ก็จะสูงขึ้น แม่นยำยิ่งขึ้น ความเสี่ยงนี้สามารถคำนวณได้จากข้อมูลการคัดกรองทั้งหมดของการตั้งครรภ์ในช่วงไตรมาสแรกของการตั้งครรภ์
- การปรากฏตัวของกระดูกจมูก; ในช่วงตั้งครรภ์ 12-13 สัปดาห์ ความยาวของกระดูกจมูกปกติอย่างน้อย 3 มม.
- ความสอดคล้องของพารามิเตอร์ทางมานุษยวิทยาของทารกในครรภ์กับอายุครรภ์:
- เส้นผ่านศูนย์กลางศีรษะสองข้าง (BDP) ระยะห่างจากหน้าผากถึงด้านหลังศีรษะที่ 13 สัปดาห์ - เฉลี่ย 26 มม.
- ขนาดก้นกบ - ขม่อม (KTR) - ความยาวจากก้างปลาถึงมงกุฎโดยปกติจาก 45 ถึง 84 มม.
- อัตราการเต้นของหัวใจ (HR); 147-171 bpm ที่ 13 สัปดาห์
บันทึก.การวินิจฉัยดาวน์ซินโดรมและโรคทางพันธุกรรมอื่น ๆ เป็นไปไม่ได้โดยอาศัยข้อมูลอัลตราซาวนด์เท่านั้น จำเป็นต้องประเมินผลที่ได้รับร่วมกับตัวบ่งชี้ความผิดปกติของโครโมโซมที่ได้จากการตรวจเลือด
ชีวเคมีของเลือด
เลือดสำหรับการวิเคราะห์ทางชีวเคมีจะนำมาจากหลอดเลือดดำในตอนเช้าในขณะท้องว่าง ตรวจสอบระดับของตัวบ่งชี้ที่สำคัญสองประการของพยาธิสภาพทางพันธุกรรมที่ประกอบเป็น chorionic gonadotropin ของมนุษย์ () - ฮอร์โมนที่มีอยู่เฉพาะในร่างกายของหญิงตั้งครรภ์:
- ฟรีเบต้า (β) เอชซีจี รับผิดชอบในการสนับสนุนและการพัฒนาของการตั้งครรภ์มันถูกหลั่งโดยเซลล์ของเปลือกของตัวอ่อน (chorion)
หากตัวบ่งชี้น้อยกว่าปกติ เราสามารถพูดคุยเกี่ยวกับภัยคุกคามของการแท้งบุตร, รกไม่เพียงพอ, การตั้งครรภ์นอกมดลูก, โอกาสที่เอ็ดเวิร์ดซินโดรมในทารกในครรภ์ การเกินระดับของ β-hCG ฟรีอาจไม่เพียงเกิดจากการกลายพันธุ์ของโครโมโซม ซึ่งรวมถึงดาวน์ซินโดรม แต่ยังรวมถึงในการตั้งครรภ์หลายครั้งหรือโรคเบาหวานของมารดา - โปรตีน PAPP-A (โปรตีนพลาสม่า) มันถูกสังเคราะห์โดยพลาสมาช่วยให้มั่นใจในการพัฒนาและการทำงานของรกและมีหน้าที่สร้างภูมิคุ้มกัน
ผลลัพธ์ของตัวบ่งชี้ที่เกินมาตรฐานอาจบ่งบอกถึงความผิดปกติทางพันธุกรรมของทารกในครรภ์เช่นเดียวกับเสียงของมดลูกที่เพิ่มขึ้นการถดถอยของการตั้งครรภ์และการคุกคามของการแท้งบุตร
BDP ที่เพิ่มขึ้นอาจเป็นอาการของเนื้องอกในสมองหรือไส้เลื่อน การพัฒนาของ hydrocephalus
ในกรณีแรกการตั้งครรภ์ถูกขัดจังหวะด้วย hydrocephalus กำหนดให้รักษาด้วยยาปฏิชีวนะ
ค่า BDP ที่ศีรษะของตัวอ่อนประเมินต่ำไปอย่างมากก็ไม่ใช่ลางดีเช่นกัน เนื่องจากเป็นอาการของความล้าหลังของสมอง ตามกฎแล้วการตั้งครรภ์ดังกล่าวจะสิ้นสุดลง
รวมถึงตัวบ่งชี้ที่สำคัญอีกประการหนึ่ง - ขนาดของกระดูกจมูก เครื่องหมายนี้ เช่น TVP อาจเป็นสัญญาณของการพัฒนาดาวน์ซินโดรมในตัวอ่อน
แม้ว่าการตรวจก่อนคลอดในระยะแรก (10-11 สัปดาห์) จะทำให้เราไม่สามารถประเมินขนาดของกระดูกจมูกได้ แต่ในช่วงเวลานี้ การตรวจนั้นยังคงปรากฏบนหน้าจอ
เมื่ออายุ 12-13 สัปดาห์อัลตราซาวนด์ก่อนคลอดควรแสดงว่ากระดูกจมูกเป็นปกติขนาดอย่างน้อย 3 มม. ถือเป็นบรรทัดฐาน
![]()
การตรวจคัดกรองทางชีวเคมีครั้งแรกก่อนคลอดเกี่ยวข้องกับการทดสอบระดับของฮอร์โมนสองชนิด ซึ่งเป็นสาเหตุที่เรียกว่า "การทดสอบซ้ำซ้อน"
การตรวจคัดกรองทางชีวเคมีช่วยในการระบุและกำหนดระดับของเอชซีจีในเลือดของสตรีมีครรภ์ ตลอดจนตรวจเลือดสำหรับการมีอยู่และปริมาณของโปรตีน (PAPP)
สารทั้งสองนี้อยู่ในเลือดเฉพาะในสตรีที่อุ้มเด็กเท่านั้น
ทันทีที่มีการตรวจคัดกรองทางชีวเคมีก่อนคลอดครั้งแรก การถอดรหัสผลลัพธ์ที่เสร็จสมบูรณ์จะดำเนินการโดยคำนึงถึงมาตรฐานที่กำหนดไว้:
- ระดับเอชซีจีของไตรมาสแรกควรอยู่ที่ 0.5 - 2 MoM;
- ระดับ PAPP ของไตรมาสแรกควรอยู่ระหว่าง 9 ถึง 13 สัปดาห์ - 0.17 - 6.01 mU / ml
การเบี่ยงเบนอย่างมากจากมาตรฐานที่กำหนดไว้ของการทดสอบก่อนคลอดอาจเป็นอาการของการพัฒนาดาวน์หรือเอ็ดเวิร์ดซินโดรม แต่มีเพียงแพทย์เท่านั้นที่สามารถตัดสินการปรากฏตัวของโรคดังกล่าวได้ แต่ต้องคำนึงถึงการตรวจเพิ่มเติมด้วย
การทดสอบทางชีวเคมีก่อนคลอดในไตรมาสที่สอง
หากการทดสอบก่อนคลอดของไตรมาสที่ 1 สามารถตรวจพบกรณีของโครโมโซมผิดปกติได้ถึง 95% การตรวจคัดกรองก่อนคลอดอย่างทันท่วงทีในไตรมาสที่สองจะไม่ให้ข้อมูลน้อยไปกว่านี้ในเรื่องนี้
แต่วัตถุประสงค์หลักของการตรวจก่อนคลอดครั้งที่สองคือการตรวจหาข้อบกพร่องของท่อประสาทและความผิดปกติของทารกในครรภ์อื่น ๆ รวมถึงการคำนวณที่ช่วยให้เราสามารถระบุความเสี่ยงของโรคทางพันธุกรรมหรือโครโมโซมที่มีมา แต่กำเนิดได้:
- กลุ่มอาการ Patau;
- โรคทางพันธุกรรม Shershevsky-Turner syndrome และ Smith-Opitz syndrome;
- โพลีพลอยดี
ตามกฎแล้วหลังจากที่มารดาผ่านการตรวจอย่างละเอียดครั้งแรกแล้ว การตรวจคัดกรองในไตรมาสที่สองจะกำหนดตามคำขอของผู้ปกครองในอนาคต หรือตามที่แพทย์สั่งในบางกรณี
การตรวจคัดกรองจะดำเนินการในไตรมาสที่ 2 เป็นระยะเวลา 16-20 สัปดาห์ การประเมินค่าพารามิเตอร์ทางชีวเคมีของเลือดของสตรีมีครรภ์ดำเนินการในสัปดาห์ที่ 16 - 18 สูติกรรม
ก่อนบริจาคโลหิตเพื่อการวิเคราะห์ สตรีมีครรภ์ควรให้ผลอัลตราซาวนด์ของไตรมาสแรกซึ่งระบุอายุครรภ์ที่แน่นอนกับเธอด้วย
ก่อนบริจาคโลหิตเพื่อการวิเคราะห์ทางชีวเคมี แพทย์ที่สั่งให้หญิงตั้งครรภ์เข้ารับการตรวจจะกรอกแบบสอบถามการตรวจคัดกรองครั้งที่ 2 ร่วมกับเธอ โดยระบุผลลัพธ์ของอัลตราซาวนด์ ระยะ ค่าพารามิเตอร์ของ TVP และ CRT
ทั้งหมดนี้เป็นข้อมูลของการตรวจอัลตราซาวนด์ของไตรมาสแรกเนื่องจากอัลตราซาวนด์ที่สองที่ 16-18 สัปดาห์ยังเร็วเกินไปที่จะทำจึงจะดำเนินการใน 20-21 สัปดาห์
หญิงตั้งครรภ์นำแบบสอบถามที่กรอกตามกฎทั้งหมดไปที่ห้องปฏิบัติการ โดยที่พวกเขาจะนำเลือดไปตรวจ hCG, AFP และ NES
สิ่งสำคัญคือต้องทำการทดสอบในขณะท้องว่างและในวันก่อนขั้นตอนอย่ากินอาหารรสเค็มเผ็ดและไขมันมากเกินไปซึ่งอาจบิดเบือนผลลัพธ์
เมื่อผลการตรวจคัดกรองทางชีวเคมีของไตรมาสที่สองพร้อมแล้ว แพทย์จะตรวจสอบข้อมูลที่ได้รับและเปรียบเทียบกับบรรทัดฐานที่กำหนดไว้ของการทดสอบสามครั้ง ให้คำแนะนำแก่สตรีมีครรภ์หรือกำหนดขั้นตอนเพิ่มเติม
AFP, hCG และ estriol ฟรี
ภายในสัปดาห์ที่ 16 ของการตั้งครรภ์ ระดับ a-fetoprotein ในเลือดที่เพิ่มขึ้นหรือลดลงทำให้สามารถระบุข้อบกพร่องของท่อประสาทและข้อบกพร่องอื่น ๆ ที่ระบุในตารางต่อไปนี้ได้อย่างแม่นยำ
HCG (chorionic gonadotropin) - ผลิตโดยเยื่อหุ้มของตัวอ่อนก่อนแล้วจึงเกิดจากรก
หากฮอร์โมนเป็นปกติ แสดงว่าการตั้งครรภ์ดำเนินไปอย่างปลอดภัย แต่ถ้าการทดสอบทางชีวเคมีก่อนคลอดพบความผิดปกติ ก็มีหลายสาเหตุ ซึ่งแสดงไว้ในตารางด้านล่าง
NEZ (เอสทรีออลที่ไม่มีคอนจูเกตฟรี) - ฮอร์โมนนั้นถูกสร้างขึ้นครั้งแรกโดยเยื่อหุ้มรกจากนั้นจึงสร้างตัวอ่อนในครรภ์ เมื่อระยะเวลาของการตั้งครรภ์เพิ่มขึ้น NEZ ในเลือดของสตรีมีครรภ์ก็เพิ่มขึ้น
การลดลงหรือเพิ่มขึ้นอย่างมีนัยสำคัญของฮอร์โมนเป็นอาการของความผิดปกติของการตั้งครรภ์หรือพยาธิสภาพของพัฒนาการของทารกในครรภ์
การเบี่ยงเบนจากบรรทัดฐานอาจเกิดจากสาเหตุต่อไปนี้:
| E3 - ฟรี estriol | |
| เลื่อนขั้น | ดาวน์เกรด |
| ผลไม้ขนาดใหญ่ | เสี่ยงแท้ง |
| ตั้งครรภ์แฝด | ความเอาแต่ใจของทารกในครรภ์ |
| ความเสี่ยงของการคลอดก่อนกำหนด (ด้วย EZ ที่เพิ่มขึ้นอย่างมาก) | การติดเชื้อในมดลูก |
| ดาวน์ซินโดรม | |
| ความผิดปกติของท่อประสาท | |
| การละเมิดการพัฒนาอวัยวะภายในของทารกในครรภ์ | |
| สตรีมีครรภ์เสพยาต้องห้ามในตำแหน่ง | |
| ความไม่เพียงพอของทารกในครรภ์ | |
การตีความผลลัพธ์ที่ถูกต้องเป็นสิ่งสำคัญมาก หากการตรวจคัดกรองครั้งที่สองยืนยันว่าข้อมูลที่ได้รับไม่อยู่ในช่วงปกติ จำเป็นต้องปรึกษาแพทย์
การตรวจคัดกรองครั้งที่สองก่อนคลอดไม่ได้ยกเว้นทั้งผลลบลวงและผลบวกลวง
ดังนั้นสตรีมีครรภ์ไม่ควรตีความความเสี่ยงโดยอิสระซึ่งท้ายที่สุดแล้วอาจส่งผลกระทบอย่างมากต่อระบบประสาทของพวกเขา
หากผลการตรวจคัดกรองครั้งที่สองก่อนคลอดมีความผิดปกติอย่างมาก ข้อเท็จจริงนี้ไม่ควรถือเป็นคำตัดสิน อย่างน้อยก็จนกว่าจะมีการศึกษาเพิ่มเติม
สตรีมีครรภ์ทุกคนต้องได้รับการตรวจคัดกรองในช่วงไตรมาสที่ 1 และตามด้วยการตรวจคัดกรองในช่วงไตรมาสที่ 2 ตอนที่ฉันท้องครั้งแรก ฉันบอกว่าฉันต้องไปตรวจ มันคืออะไรและทำไม - พวกเขาไม่ได้อธิบายอย่างละเอียดฉันต้องค้นหาข้อมูลบนอินเทอร์เน็ตด้วยตัวเอง ท้ายที่สุด สิ่งสำคัญคือต้องเตรียมพร้อมสำหรับการศึกษานี้อย่างเหมาะสม เพื่อให้ผลลัพธ์มีความน่าเชื่อถือมากที่สุด แต่แม้การเตรียมตัวอย่างระมัดระวังจะไม่รับประกันความถูกต้องของผลลัพธ์ 100%
อ่านในบทความนี้ว่าทำไมการคัดกรองในไตรมาสที่ 1 แนวคิดนี้รวมถึงการศึกษา วิธีเตรียมตัวสำหรับพวกเขา และวิธีถอดรหัสผลลัพธ์
การคัดกรอง - มันคืออะไร?

การตรวจคัดกรองไตรมาสที่ 1 ของการตั้งครรภ์เป็นการศึกษาพิเศษของทารกในครรภ์สำหรับความผิดปกติ การตรวจคัดกรองจะดำเนินการตั้งแต่ 10 ถึง 13 สัปดาห์ ในคลินิกฝากครรภ์สตรีมีครรภ์ทุกคนได้รับการบอกเล่าเกี่ยวกับความจำเป็นในการศึกษาดังกล่าวโดยได้รับการส่งต่อ แต่ผู้หญิงในตำแหน่งสามารถปฏิเสธการตรวจคัดกรองได้ ในกรณีนี้ เธอจะถูกขอให้เขียนคำปฏิเสธเป็นลายลักษณ์อักษร
ฉันทำการตรวจคัดกรองทั้งสองครั้งในระหว่างตั้งครรภ์ครั้งแรกของฉัน และฉันยังจำได้ว่าฉันกังวลและประหม่ามากแค่ไหน เพราะฉันรู้บางกรณีเมื่อผู้หญิงคนหนึ่งถูกบอกว่าเธอจะมีลูกที่มีดาวน์ซินโดรมแต่เธอไม่ได้ทำแท้ง เป็นผลให้เกิดทารกที่แข็งแรงสมบูรณ์ คุณนึกภาพออกไหมว่าเธอต้องผ่านอะไรมาบ้างในช่วง 9 เดือนนี้?
น่าเสียดายที่มีข้อผิดพลาดในลักษณะตรงกันข้าม การตรวจคัดกรองไม่เสมอไปสามารถทำนายการเกิดของเด็กป่วยได้
การตรวจคัดกรองประกอบด้วยการศึกษาสองเรื่อง - อัลตราซาวนด์และการบริจาคโลหิตจากหลอดเลือดดำสำหรับชีวเคมี ตามหลักการแล้ว สองขั้นตอนนี้ควรทำในวันเดียวกันเพื่อให้ได้ผลลัพธ์ที่แม่นยำยิ่งขึ้น
สิ่งสำคัญที่สุดคือต้องทำการตรวจคัดกรองในไตรมาสที่ 1 สำหรับผู้หญิงประเภทต่อไปนี้:
- ผู้ที่แท้งบุตรหรือคลอดก่อนกำหนดตั้งแต่ 2 ครั้งขึ้นไป
- ผู้ที่เคยตั้งครรภ์ที่ไม่ได้รับ;
- ผู้ที่มีญาติหรือบุตรที่เป็นโรคทางพันธุกรรม
- อายุมากกว่า 35;
- ถ้าผู้หญิงติดเชื้อไวรัสหรือแบคทีเรียในระยะแรก
- ถ้าผู้หญิงกำลังใช้ยาที่หญิงตั้งครรภ์ไม่ควรรับประทาน
- ถ้าหญิงตั้งครรภ์มีความสัมพันธ์ทางครอบครัวใกล้ชิดกับบิดาของเด็ก
- ผู้ที่มีงาน "อันตราย"
- กับการติดสุรา ยาสูบ และสารเสพติด
ตรวจพบพยาธิสภาพใดในการตรวจคัดกรองครั้งแรก
ที่การตรวจคัดกรองในไตรมาสที่ 1 จะทำการศึกษาเพื่อระบุพยาธิสภาพดังกล่าว:
- ดาวน์ซินโดรม.นี่เป็นพยาธิสภาพของโครโมโซมเมื่ออยู่ในโครโมโซมคู่ที่ 21 แทนที่จะเป็นสองโครโมโซมมีสามโครโมโซม อาการนี้ไม่ได้หายาก มี 1 รายต่อ 700 ตัวอ่อนในครรภ์ ความเสี่ยงในการเกิดโรคนี้จะเพิ่มขึ้นตามอายุของมารดา
- กลุ่มอาการปาเตานอกจากนี้ยังเป็นพยาธิวิทยาของโครโมโซมเมื่อมีโครโมโซม 13 เกินในเซลล์ ความถี่ของการเกิดของเด็กที่เป็นโรคนี้คือ 1 ใน 7,000 หรือ 10,000 เด็กที่เกิดมาพร้อมกับพยาธิสภาพนี้โดยส่วนใหญ่เสียชีวิตก่อนอายุ 1 ปี เนื่องจากมีพัฒนาการผิดปกติที่รุนแรงมาก
- เอ็ดเวิร์ดซินโดรม.โรคนี้เป็นโรคเกี่ยวกับโครโมโซมเมื่อมีโครโมโซมสามคู่ในโครโมโซมคู่ที่ 18 ด้วยพยาธิสภาพนี้มีความผิดปกติหลายอย่าง โรคนี้เกิดขึ้นในเด็ก 1 คนใน 5000-7000 คน
- สมิธ-ออปิตซ์ ซินโดรมนี่เป็นโรคทางพันธุกรรมที่เกิดจากการกลายพันธุ์ของยีน สิ่งนี้ขัดขวางการเผาผลาญของคอเลสเตอรอลซึ่งจำเป็นสำหรับตัวอ่อนสำหรับการพัฒนาสมอง ระบบประสาท แขนขาและหน้าที่ที่สำคัญอื่น ๆ อย่างเหมาะสม ความถี่ของโรคคือ 1 ใน 20,000-30,000
- ทริปลอยดี้นี่เป็นความผิดปกติของโครโมโซมที่หายาก ในกรณีนี้ แทนที่จะต้องใช้โครโมโซม 46 ตัว (23 ตัวจากพ่อ 23 ตัวจากแม่) ทารกในครรภ์มีโครโมโซม 69 ตัว ในกรณีส่วนใหญ่ การตั้งครรภ์ดังกล่าวสิ้นสุดลงด้วยการแท้งบุตร เด็กมักเกิดมาไม่บ่อยนัก แต่มีความผิดปกติหลายอย่าง
- เดอ แลนจ์ ซินโดรมสาเหตุของโรคนี้คือการกลายพันธุ์ของยีน ความเสียหายต่ออวัยวะภายในอาจมีความรุนแรงแตกต่างกันไป
- Omphalocele. นี่เป็นความผิดปกติอย่างรุนแรงเมื่ออวัยวะในช่องท้องของเด็ก (ลำไส้และตับ) อยู่ด้านนอกในสายสะดือซึ่งขยายออก
- พยาธิวิทยาของท่อประสาท
ช่วงเวลาของการตรวจคัดกรองในไตรมาสที่ 1 และการเตรียมตัว
การตรวจคัดกรองครั้งแรกควรทำระหว่างต้นสัปดาห์ที่ 10 ถึงปลายสัปดาห์ที่ 13 และทางที่ดีควรทำในช่วง 11-12 สัปดาห์ สูตินรีแพทย์จะบอกคุณช่วงเวลาที่ดีที่สุดโดยพิจารณาจากวันที่ประจำเดือนมาครั้งสุดท้าย
การตรวจคัดกรองครั้งแรกหลังจากผ่านไป 13 สัปดาห์ไม่สามารถถือว่าเชื่อถือได้อีกต่อไป
การเตรียมตัวสำหรับอัลตราซาวนด์ขั้นตอนนี้สามารถทำได้สองวิธี: transvaginally และช่องท้อง
วิธี transvaginal ถือว่าแม่นยำกว่าอัลตราซาวนด์ผ่านช่องท้อง อัลตร้าซาวด์ดังกล่าวทำด้วยเซ็นเซอร์พิเศษที่สอดเข้าไปในช่องคลอด ในกรณีนี้ เซ็นเซอร์จะสวมถุงยางอนามัยซึ่งหล่อลื่นด้วยเจลพิเศษ ในอัลตราซาวนด์ดังกล่าวจะพิจารณาว่ามีการแท้งบุตรหรือไม่ไม่ว่าจะมีการคุกคามจากการหยุดชะงักของรกหรือไม่ ไม่จำเป็นต้องมีการเตรียมตัวเป็นพิเศษสำหรับอัลตราซาวนด์ดังกล่าว แต่จะทำในกระเพาะปัสสาวะเปล่า
หากคุณต้องการอัลตราซาวนด์ช่องท้อง (ผ่านผนังช่องท้อง) คุณจะต้องเติมกระเพาะปัสสาวะ ในการทำเช่นนี้ครึ่งชั่วโมงก่อนการศึกษาดื่มน้ำ 0.5-1 ลิตรโดยไม่ต้องใช้แก๊สและอย่าไปห้องน้ำ สำหรับอัลตราซาวนด์ในไตรมาสที่ 2 คุณไม่จำเป็นต้องทำเช่นนี้อีกต่อไป เป็นที่พึงปรารถนาที่ลำไส้จะว่างเปล่า นั่นคืออย่างน้อย 4 ชั่วโมงก่อนอัลตราซาวนด์คุณไม่จำเป็นต้องกิน
การเตรียมการเก็บตัวอย่างเลือด
เพื่อให้ผลลัพธ์ถูกต้องที่สุด คุณต้องปฏิบัติตามกฎสำคัญ ขั้นแรกให้บริจาคโลหิตในขณะท้องว่าง ซึ่งหมายความว่าอย่างน้อย 6 ชั่วโมงก่อนการศึกษานี้ คุณไม่สามารถกินได้ คุณสามารถดื่มน้ำได้ แต่อย่าหลงทาง
ประการที่สอง หนึ่งหรือสองวันก่อนทำการวิเคราะห์นี้ คุณต้อง "นั่งลง" ในอาหารพิเศษ ในวันนี้คุณไม่สามารถกินอะไรที่รมควัน, อ้วน, ทอด, เผ็ด และยังไม่รวมช็อกโกแลต ผลไม้รสเปรี้ยว อาหารทะเล
อย่างไรก็ตาม ควรแยกช็อกโกแลต ผลไม้รสเปรี้ยว สตรอเบอร์รี่ ออกจากอาหารของสตรีมีครรภ์ทั้งหมดเพื่อไม่ให้เด็กเป็นโรคภูมิแพ้ คุณไม่สามารถกินอาหารที่มีไขมันได้ เพราะคุณจะไม่สามารถรับซีรั่มปกติจากเลือดของคุณได้ และเงินสำหรับชีวเคมีจะสูญเปล่า
คุณต้องมาบริจาคเลือดด้วยผลการสแกนอัลตราซาวนด์เพราะตัวบ่งชี้ในการตรวจเลือดมีความเกี่ยวข้องอย่างใกล้ชิดกับอายุครรภ์ คุณจะได้รับผลชีวเคมีในหนึ่งสัปดาห์ครึ่ง
ถอดรหัสผลการตรวจครั้งแรก
บรรทัดฐานของอัลตราซาวนด์ในไตรมาสแรก

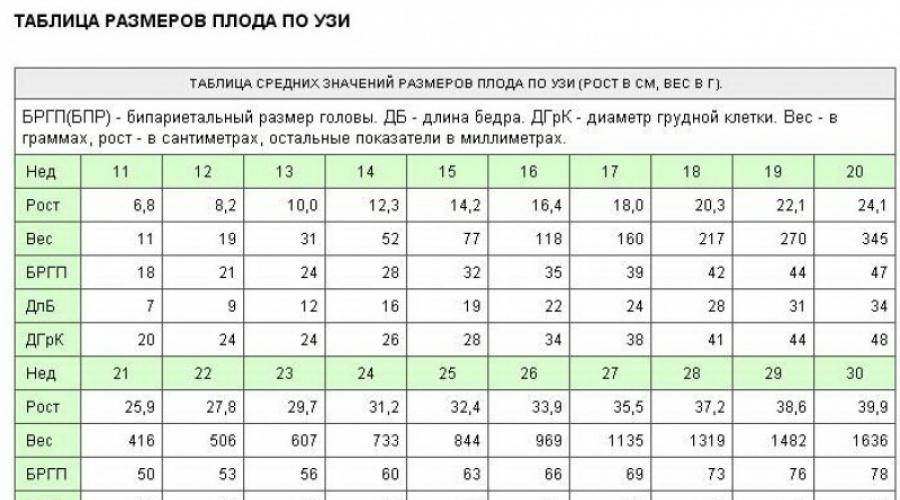
ขนาดก้นกบ-ขม่อมของทารกในครรภ์ (KTR)อัตราขึ้นอยู่กับระยะเวลาของการตั้งครรภ์ ในตาราง ดูบรรทัดฐานสำหรับตัวบ่งชี้นี้
ความหนาของพื้นที่ปลอกคอ (TVP). ตัวบ่งชี้นี้ถือว่าสำคัญมากในการตรวจสอบความผิดปกติทางพันธุกรรม
ขนาดของ TVP มากกว่า 3 มม. ถือได้ว่าเป็นความเสี่ยงของการเกิดกลุ่มอาการดาวน์หรือกลุ่มอาการเอ็ดเวิร์ด
กระดูกจมูก.
ตัวบ่งชี้นี้ถือว่าสำคัญมากเพราะในดาวน์ซินโดรมจะไม่พบกระดูกนี้ในระยะแรก
โดยปกติในสัปดาห์ที่ 10-11 กระดูกนี้จะถูกตรวจพบในอัลตราซาวนด์แล้ว แต่ไม่ได้วัด ในสัปดาห์ที่ 12-13 กระดูกจมูกควรมีอย่างน้อย 3 มม. หากตัวบ่งชี้นี้น้อยกว่าปกติและบริเวณคอมีขนาดใหญ่กว่า แสดงว่าอาจบ่งบอกถึงการพัฒนาของดาวน์ซินโดรม
อัตราการเต้นของหัวใจ (HR) ของทารกในครรภ์
ขนาดสองขั้ว (BDP)คือระยะห่างระหว่างตุ่มข้างขม่อม
นอกจากนี้ อัลตราซาวนด์ยังวัดขนาดของอวัยวะภายใน ประเมินสภาพและรกเกาะต่ำ และตรวจดูหลอดเลือดสะดือ อัลตราซาวนด์จะกำหนดอายุครรภ์ที่แน่นอน
ถอดรหัสผลการตรวจเลือดหาฮอร์โมน
หลังจากอัลตราซาวนด์คุณจะต้องบริจาคเลือดจากเส้นเลือดเพื่อผลิตฮอร์โมน อ่านบรรทัดฐานสำหรับการตรวจเลือดทางชีวเคมีในไตรมาสที่ 1 ที่นี่ คราวนี้ ตรวจเลือดเพื่อหาเครื่องหมายสองตัว - β-hCG (human chorionic gonadotropin) และ PAPP-A (โปรตีน A ที่เกี่ยวข้องกับการตั้งครรภ์)
คอริออนิกโกนาโดโทรปิน
ถ้าระดับของฮอร์โมนนี้ ลดลงสิ่งนี้บ่งชี้ถึงพยาธิสภาพของรกหรือความเสี่ยงที่เพิ่มขึ้นของอาการเอ็ดเวิร์ด เพิ่มขึ้นปริมาณของฮอร์โมนเหล่านี้สามารถเกิดขึ้นได้กับการพัฒนาของดาวน์ซินโดรม และฮอร์โมนนี้จะมากกว่าปกติในระหว่างตั้งครรภ์กับฝาแฝด
RAPP-A. นี่คือโปรตีนที่ผลิตโดยรก ปริมาณโปรตีนเหล่านี้จะเพิ่มขึ้นตามอายุครรภ์
นอกจากนี้ เมื่อวิเคราะห์เลือด พวกเขาจะคำนวณค่าสัมประสิทธิ์ MoM โดยปกติค่าสัมประสิทธิ์นี้คือ 0.5-2.5 ในระยะนี้ของการตั้งครรภ์ หากการตั้งครรภ์เป็นฝาแฝด MoM อาจสูงถึง 3.5
ถ้า MoM ต่ำกว่า 0.5 - นี่ถือเป็นความเสี่ยงของการเกิดกลุ่มอาการเอ็ดเวิร์ดส์, MoM ที่สูงกว่า 2.5 - ความเสี่ยงของการพัฒนากลุ่มอาการดาวน์
ความเสี่ยงของการเกิดโรคประจำตัวในทารกในครรภ์คำนวณอย่างไร?
หลังจากผ่านการตรวจคัดกรองแล้วควรได้รับผลการตรวจ ผลลัพธ์เหล่านี้ควรบ่งชี้ถึงความเสี่ยงของแต่ละกลุ่มอาการ ตัวอย่างเช่น ดาวน์ซินโดรมมีความเสี่ยง 1:380 ซึ่งหมายความว่าผู้หญิงที่มีผลการตรวจคัดกรองเหมือนกันให้กำเนิดเด็กที่ป่วย 1 คนในคนที่มีสุขภาพดี 380 คน
การคำนวณดังกล่าวใช้โปรแกรมคอมพิวเตอร์พิเศษซึ่งป้อนข้อมูลอัลตราซาวนด์ผลการตรวจเลือดทางชีวเคมีตลอดจนอายุลักษณะเฉพาะของร่างกายโรคและพยาธิสภาพที่เกิดขึ้นพร้อมกันและปัจจัยที่เป็นอันตราย และเมื่อรวมพารามิเตอร์เหล่านี้แล้ว โปรแกรมจะคำนวณความเสี่ยง
เชื่อกันว่าความเสี่ยง 1:250-1:380 สูง ในกรณีนี้พวกเขามักจะถูกเรียกไปปรึกษากับนักพันธุศาสตร์เสมอ สำหรับการวินิจฉัยที่ถูกต้อง ผู้ปกครองจะได้รับการศึกษาเพิ่มเติม: การเจาะน้ำคร่ำหรือการตรวจชิ้นเนื้อของ chorionic villi การศึกษาเหล่านี้อาจเป็นอันตรายถึงชีวิตสำหรับเด็ก (1% ของเด็กเสียชีวิตหลังจากการแทรกแซงดังกล่าว) แต่หลังจากการเจาะน้ำคร่ำด้วยการรับประกันเกือบ 100% คุณจะได้รับแจ้งว่าเด็กมีสุขภาพแข็งแรงหรือไม่
หากความเสี่ยงของการเกิดโรคต่ำ ในไตรมาสที่ 2 หญิงตั้งครรภ์จะถูกส่งไปตรวจร่างกายตามปกติครั้งที่สอง
สิ่งที่มีอิทธิพลต่อผลการตรวจคัดกรอง
ตามที่ผมเขียนไว้ข้างต้น ผลการคัดกรองอาจผิดพลาดได้ มีปัจจัยที่อาจส่งผลต่อผลลัพธ์สุดท้าย
- หากหญิงตั้งครรภ์เป็นโรคอ้วน ปริมาณของฮอร์โมนจะเพิ่มขึ้น แม้ว่าสิ่งนี้ไม่ได้บ่งชี้ถึงพยาธิสภาพของทารกในครรภ์ และในกรณีที่แม่ตั้งครรภ์น้ำหนักน้อยเกินไป ปริมาณฮอร์โมนก็จะน้อยกว่าปกติ
- เมื่อเป็นเบาหวานในช่วงไตรมาสแรก ปริมาณฮอร์โมนจะต่ำกว่าปกติ ในกรณีนี้ผลการตรวจเลือดจะไม่น่าเชื่อถือ
- หากผู้หญิงตั้งครรภ์มีลูกแฝด เธอจะได้รับอัลตราซาวนด์เท่านั้นเพราะไม่ทราบบรรทัดฐานที่แน่นอนสำหรับฮอร์โมน
- หากการตั้งครรภ์เกิดขึ้นจากการทำเด็กหลอดแก้ว ระดับเอชซีจีจะสูงกว่าปกติ และ PAPP จะลดลง
- สภาวะทางอารมณ์ของผู้หญิงที่ตรวจก็สามารถส่งผลกระทบได้เช่นกัน ดังนั้นจึงเป็นการดีกว่าที่จะไม่คิดถึงเรื่องร้าย แต่ให้ปรับให้เข้ากับผลลัพธ์ที่ดีและไม่ต้องกังวล
คุณสมบัติของการตรวจคัดกรองในไตรมาสแรก
การตรวจอัลตราซาวนด์สำหรับดาวน์ซินโดรม
ในโรคนี้ 70% ของกรณีในไตรมาสแรกจะมองไม่เห็นกระดูกจมูก แต่คุณควรรู้ว่าบางครั้งกระดูกนี้อาจไม่ถูกกำหนดในเด็กที่มีสุขภาพดี บริเวณคอเสื้อมากกว่า 3 มม. การละเมิดการไหลเวียนของเลือดในกระแสเลือดดำ หัวใจเต้นเร็ว กระเพาะปัสสาวะขยาย กรามบนมีขนาดเล็กกว่าปกติ ลักษณะใบหน้าจะเรียบออก
เอ็ดเวิร์ดซินโดรม.
การเต้นของหัวใจต่ำกว่าปกติ กระดูกจมูกไม่ได้กำหนดไว้ หลอดเลือดแดงสะดือหนึ่งเส้นแทนที่จะเป็นสองเส้น มี omphalocele (เมื่ออวัยวะภายในบางส่วนอยู่ด้านนอกในถุงไส้เลื่อน)
กลุ่มอาการปาเตา
การพัฒนาสมองบกพร่อง หัวใจเต้นเร็วขึ้น ออมฟาโลเซเล ขนาดของทารกในครรภ์มีขนาดเล็กกว่าที่คาดไว้ในขณะนี้
การตรวจคัดกรองไตรมาสแรกทำได้ดีที่สุดในที่เดียวเพื่อให้ได้ผลลัพธ์ที่น่าเชื่อถือที่สุด การเตรียมตัวที่เหมาะสมสำหรับการตรวจคัดกรองและทัศนคติที่ดีก็มีบทบาทสำคัญเช่นกัน จำไว้ว่าการตรวจคัดกรองไม่ใช่การวินิจฉัย และในกรณีที่มีความเสี่ยงเพิ่มขึ้น การศึกษาเพิ่มเติมเท่านั้นที่จะช่วยสร้างความจริงได้
วิธีการตรวจที่ทันสมัยในระหว่างตั้งครรภ์ทำให้สตรีมีครรภ์ควร สามครั้งผ่าน - หนึ่งครั้งในแต่ละภาคการศึกษา และถึงแม้ว่าคำนี้เองจะดูน่ากลัวเล็กน้อยด้วยชื่อทางการแพทย์ที่ "น่าสะพรึงกลัว" ที่ผิดปกติ แต่ก็ไม่มีอะไรน่าตกใจหรือผิดปกติเกี่ยวกับเรื่องนี้ การตรวจคัดกรองเป็นเพียงการตรวจทั่วๆ ไปของหญิงตั้งครรภ์และทารกในครรภ์ เพื่อกำหนดตัวบ่งชี้ต่างๆ และระบุความเบี่ยงเบนที่เป็นไปได้
การเตรียมการคัดกรอง
การตรวจคัดกรองครั้งแรกในระหว่างตั้งครรภ์ต้องมีการเตรียมตัวและปฏิบัติตามข้อกำหนดและคำแนะนำหลายประการอย่างรอบคอบ เมื่อผ่านการสอบและภาคการศึกษาที่ตามมา รายการมาตรการเตรียมการจะเล็กลงมาก
ก่อนการตรวจคัดกรองก่อนคลอดครั้งแรก ผู้หญิงควรทำสิ่งต่อไปนี้:
- ภายในหนึ่งวันก่อนการตรวจ ปฏิเสธที่จะใช้อาหารที่อาจเป็นไปได้ (, ผลไม้รสเปรี้ยว, อาหารทะเล, ฯลฯ );
- งดอาหารทอดและไขมัน
- ในช่วงเช้าก่อนการตรวจ งดอาหารเช้า จนกว่าจะถึงเวลาเก็บตัวอย่างเลือดเพื่อวิเคราะห์
- ในการเตรียมช่องท้อง (ผ่านช่องท้อง) ให้เติมของเหลวในกระเพาะปัสสาวะโดยดื่มน้ำ 0.5 ลิตรโดยไม่ใช้แก๊สครึ่งชั่วโมงก่อนการตรวจ
ข้อมูลนอกจากนี้ยังควรปฏิบัติตามขั้นตอนสุขอนามัยตามปกติโดยไม่รวมการใช้เครื่องสำอางปรุงแต่งหรือผลิตภัณฑ์เพื่อสุขอนามัย
ค่ามาตรฐาน
เมื่อผ่านการคัดกรองครั้งแรก พิเศษ ใส่ใจ บนต่อไปนี้ ตัวชี้วัดและ การปฏิบัติตามของพวกเขาค่ามาตรฐานที่แนะนำ
การตรวจประเภทนี้กำหนดไว้สำหรับผู้หญิงที่ได้รับการวินิจฉัยว่าตั้งครรภ์ 11-13 สัปดาห์ ระยะเริ่มต้นของการตรวจคัดกรองครั้งแรกระหว่างตั้งครรภ์คือการตรวจอัลตราซาวนด์ หลังจากนั้น หญิงตั้งครรภ์จะถูกส่งไปตรวจเลือดทางชีวเคมี
เหตุการณ์ดังกล่าวทำให้สามารถระบุข้อบกพร่องทางพันธุกรรมพยาธิสภาพในโครงสร้างของตัวอ่อนและตอบสนองต่อสิ่งเหล่านี้ได้ทันท่วงที
เตรียมตัวอย่างไรในการตรวจคัดกรองครั้งแรก?
ขั้นตอนที่อยู่ระหว่างการพิจารณาประกอบด้วยการตรวจสอบสองประเภทซึ่งแต่ละประเภทต้องมีการเตรียมตัวบางอย่าง
อัลตราซาวนด์
สามารถทำได้สองวิธี:
- ภายนอก (ช่องท้อง).มันได้รับกับกระเพาะปัสสาวะเต็มดังนั้น 30-60 นาทีก่อนเริ่มขั้นตอนหญิงตั้งครรภ์ต้องดื่มน้ำบริสุทธิ์อย่างน้อยครึ่งลิตรโดยไม่มีก๊าซหรือไม่ปัสสาวะ 3-4 ชั่วโมงก่อนเริ่มอัลตราซาวนด์ .
- ช่องคลอด.การสอบประเภทนี้ไม่จำเป็นต้องมีการเตรียมการพิเศษ คลินิกบางแห่งกำหนดให้ผู้ป่วยต้องมาพบแพทย์พร้อมผ้าอ้อม ถุงมือปลอดเชื้อ และถุงยางอนามัยสำหรับเครื่องตรวจอัลตราซาวนด์ ทั้งหมดนี้สามารถซื้อได้ที่ร้านขายยาเกือบทุกแห่ง
(ทดสอบสองครั้ง)
มีมาตรการเตรียมการดังต่อไปนี้โดยไม่สนใจซึ่งอาจส่งผลกระทบอย่างมีนัยสำคัญต่อผลการทดสอบ:
- ก่อนการวิเคราะห์ 2-3 วัน สตรีมีครรภ์ควรงดอาหารที่มีไขมัน อาหารรสเค็ม (เนื้อสัตว์ อาหารทะเล) ผลไม้รสเปรี้ยวและช็อกโกแลต เช่นเดียวกับวิตามินรวม
- ต้องบริจาคโลหิตในขณะท้องว่าง มื้อสุดท้ายควรอย่างน้อย 4 ชั่วโมงก่อนการทดสอบ
- แพทย์ยังแนะนำให้งดการมีเพศสัมพันธ์สองสามวันก่อนการตรวจคัดกรอง
การตรวจคัดกรองครั้งแรกในหญิงตั้งครรภ์เป็นอย่างไรและแสดงให้เห็นอย่างไร?
ประเภทของการสอบที่กำหนดต้องขึ้นต้นด้วย ท้ายที่สุดมันเป็นการวินิจฉัยด้วยอัลตราซาวนด์ที่ทำให้สามารถระบุอายุครรภ์ที่แน่นอนได้ - และสิ่งนี้ สำคัญมากสำหรับการตรวจคัดกรองขั้นที่สอง: การทดสอบสองครั้งท้ายที่สุดแล้วตัวชี้วัดของบรรทัดฐานเลือดเช่น 11 และ 13 สัปดาห์จะแตกต่างกัน
นอกจากนี้ หากการสแกนด้วยอัลตราซาวนด์ตรวจพบการซีดจางของทารกในครรภ์หรือมีสิ่งผิดปกติร้ายแรงอยู่ ก็ไม่มีความจำเป็นต้องทำการตรวจเลือดทางชีวเคมี
ดังนั้นในช่วงเวลาที่ผ่านขั้นตอนที่สองของการตรวจคัดกรองครั้งแรก หญิงตั้งครรภ์ควรมีข้อสรุปของแพทย์อัลตราซาวนด์ในมือของเธอ
ขั้นตอนอัลตราซาวนด์
ประเภทของการตรวจที่อยู่ระหว่างการพิจารณาช่วยในการระบุข้อบกพร่องทางกายภาพของทารกในครรภ์:
- พัฒนาการล่าช้า
- การปรากฏตัวของโรคร้ายแรง
ก็ต้องขอบคุณอัลตราซาวนด์ กำหนดอายุครรภ์จำนวนทารกในครรภ์กำหนดวันเดือนปีเกิดโดยประมาณ.

ในช่วงที่สามของการตั้งครรภ์ จะมีการตรวจสอบตัวบ่งชี้ต่อไปนี้บนเครื่องอัลตราซาวนด์:
- ระยะห่างจากก้นกบถึงส่วนข้างขม่อมของศีรษะพารามิเตอร์นี้เรียกอีกอย่างว่าขนาด coccygeal-parietal (KTP) ในสัปดาห์ที่ 11 ของการตั้งครรภ์ CTE จะแตกต่างกันไปภายใน 42-50 มม. ในสัปดาห์ที่ 12 - 51-59 มม. ที่ 13 - 62-73 มม.
- ขนาดของกระดูกจมูกในสัปดาห์ที่ 11 จะไม่มีการแสดงภาพ ในสัปดาห์ที่ 12-13 พารามิเตอร์จะมากกว่า 3 มม.
- ระยะห่างระหว่างตุ่มของบริเวณขม่อมหรือขนาดสองขั้ว (BDP) โดยปกติ ตัวบ่งชี้นี้ควรเป็น 17 มม. ในสัปดาห์ที่ 11 20 มม. ที่ 12 สัปดาห์; 26 มม. ในสัปดาห์ที่ 13 ของการตั้งครรภ์
- เส้นรอบวงศีรษะของตัวอ่อน
- ระยะห่างจากหน้าผากถึงด้านหลังศีรษะ
- โครงสร้างของสมอง, ความสมมาตรและขนาดของซีกโลก, คุณภาพของกะโหลกปิด
- อัตราการเต้นของหัวใจ (HR)ด้วยพารามิเตอร์นี้ สามารถตรวจพบภาวะหัวใจเต้นผิดจังหวะได้ เมื่อทำการวัดอัตราการเต้นของหัวใจ ผู้เขียนโซโนกราฟจะต้องระมัดระวังเป็นอย่างยิ่ง เนื่องจากการตั้งครรภ์มีระยะเวลาสั้น จึงเป็นไปได้ที่จะสับสนระหว่างการเต้นของหลอดเลือดของผู้ป่วยกับการเต้นของหัวใจของตัวอ่อน โดยปกติ ตัวบ่งชี้ที่เป็นปัญหาจะแตกต่างกันไประหว่าง: 153-177 ในสัปดาห์ที่ 11 ของการตั้งครรภ์ 150-174 - ในสัปดาห์ที่ 12; 147-171 - วันที่ 13
- พารามิเตอร์ของหัวใจและหลอดเลือดแดง
- โครงสร้างของกระดูกโคนขา ไหล่ กระดูกหน้าแข้ง
- ระยะห่างระหว่างผิวด้านในและด้านนอกของผิวหนังบริเวณคอหรือความหนาของปลอกคอ (TVP) โดยปกติตัวบ่งชี้นี้จะเป็น: ในสัปดาห์ที่ 11 ของการตั้งครรภ์ 1.6-2.4 มม. ในสัปดาห์ที่ 12 - 1.6-2.5 มม. ในสัปดาห์ที่ 13 - 1.7-2.7 มม.
- โครงสร้างของคอริออน (รก) ตำแหน่งของมันเมื่อตรวจพบการผลัดผิวของคอริออน ปริมาณของคอริออนจะถูกสร้างขึ้นและมีแนวโน้มว่าจะก้าวหน้าหรือไม่ ปรากฏการณ์ที่คล้ายคลึงกันสามารถกระตุ้นการจำแนกและการร้องเรียนของหญิงตั้งครรภ์เกี่ยวกับความเจ็บปวด
- รูปร่างและขนาดของถุงไข่แดง, คุณภาพของการจัดหาสายสะดือกับเรือ ถุงไข่แดงปกติจะลดลงในสัปดาห์ที่ 12 ของการตั้งครรภ์ และในช่วงเวลาของการวินิจฉัยอัลตราซาวนด์ ควรเป็นเนื้องอกเรื้อรังขนาดเล็ก (4-6 มม.) ที่มีรูปร่างโค้งมน
- โครงสร้างของมดลูก อวัยวะ. รังไข่ให้ความสนใจเป็นพิเศษ: ในระยะหลังของการตั้งครรภ์ การตรวจรังไข่นั้นเป็นปัญหา
ในช่วงเวลาของการตรวจอัลตราซาวนด์ครั้งแรก ทารกในครรภ์ต้องอยู่ในตำแหน่งที่ถูกต้องเพื่อให้ผู้เชี่ยวชาญทำการตรวจสอบเชิงคุณภาพและทำการวัดที่จำเป็น
หากเด็กอยู่ในตำแหน่งที่ไม่ถูกต้อง ผู้ป่วยจะถูกขอให้พลิกตัวจากด้านหลังไปข้าง ๆ ไอหรือหมอบ
การทดสอบสองครั้ง (บรรทัดฐานและการตีความ)
สำหรับการตรวจประเภทนี้จะใช้เลือดจากหลอดเลือดดำซึ่งถ่ายในขณะท้องว่าง

จำเป็นต้องมีการตรวจคัดกรองทางชีวเคมีเพื่อกำหนดพารามิเตอร์ต่อไปนี้:
1. การตั้งครรภ์โปรตีน (PAAP) -A )
โปรตีนนี้ผลิตโดยรกและเพิ่มขึ้นในระหว่างตั้งครรภ์
โดยปกติตัวชี้วัดของโปรตีนนี้จะเป็นดังนี้:
- 11-12 สัปดาห์ : 0.77-4.76 น้ำผึ้ง / มล.
- 12-13 สัปดาห์: 1.04-6.01 mU / ml.
- 13-14 สัปดาห์: 1.48-8.54 mU / ml.
ปริมาณ PAAP-A ที่ลดลงอาจเกิดจากการเบี่ยงเบนดังต่อไปนี้:
- มีการคุกคามของการแท้งบุตร
- ตัวอ่อนที่กำลังพัฒนามีดาวน์ซินโดรม เอ็ดเวิร์ดส์ซินโดรม หรือโรคทางพันธุกรรมอื่นๆ
การเพิ่มขึ้นของระดับ PAAP-P ในเลือดของมารดาในอนาคตมักไม่มีค่าการวินิจฉัยที่สำคัญ
2. ปริมาณ chorionic gonadotropin (hCG) ของมนุษย์
ฮอร์โมนนี้ผลิตขึ้นในสัปดาห์แรกของการตั้งครรภ์ ถึงระดับสูงสุดในสัปดาห์ที่ 12 ของการตั้งครรภ์ หลังจากนั้นปริมาณของฮอร์โมนที่เป็นปัญหาจะลดลง
จากการศึกษาตัวบ่งชี้ปริมาณของเอชซีจีในเลือดของหญิงตั้งครรภ์ เป็นไปได้ที่จะระบุการมี/ไม่มีความผิดปกติของโครโมโซม
ในแผ่นสรุป พารามิเตอร์นี้เขียนอยู่ในคอลัมน์ "free β-hCG"
ในไตรมาสแรกของการตั้งครรภ์ บรรทัดฐานของฮอร์โมนนี้จะเป็นดังนี้:
- สัปดาห์ที่ 11: 17.3-130.2 ng / ml.
- สัปดาห์ที่ 12: 13.3-128.4 ng / ml.
- สัปดาห์ที่ 13: 14.3-114.7 ng / ml
ระดับเอชซีจีที่สูงขึ้นอาจบ่งบอกถึงปรากฏการณ์หลายประการ:
- ทารกในครรภ์กำลังพัฒนามีอาการดาวน์
- แม่ลูกเป็นเบาหวาน
- หญิงตั้งครรภ์ต้องทนทุกข์ทรมานจากพิษร้ายแรง
การลดลงของระดับฮอร์โมนที่เป็นปัญหาอาจเกิดขึ้นกับพื้นหลังของปัจจัยต่อไปนี้:
- มีความเสี่ยงที่จะแท้งได้
- การตั้งครรภ์เกิดขึ้นนอกโพรงมดลูก
- รกไม่สามารถทำหน้าที่พื้นฐานได้
- ทารกในครรภ์มีอาการเอ็ดเวิร์ด
พยาธิสภาพใดที่สามารถตรวจพบได้ในการตรวจคัดกรองในไตรมาสแรก?
ในช่วงสามเดือนแรกของการตั้งครรภ์ โดยการตรวจ เป็นไปได้ที่จะระบุหรือสงสัยว่ามีโรคดังต่อไปนี้:
- ข้อผิดพลาดในโครงสร้างของท่อประสาท (meningocele)
- ดาวน์ซินโดรม. ความชุกของโรคนี้: 1:700 การตรวจหาพยาธิสภาพนี้ในเวลาที่เหมาะสมทำให้สามารถลดอัตราการเกิดของทารกที่ป่วย (1 ต่อ 1100 ราย)
- ไส้เลื่อนสะดือ (omphalocele) การตรวจอัลตราซาวนด์แสดงให้เห็นว่าอวัยวะภายในอยู่ในถุงน้ำดีไม่ใช่ในช่องท้อง
- เอ็ดเวิร์ดส์ ซินโดรม (1:7000) เป็นลักษณะอัตราการเต้นของหัวใจลดลง omphalocele จำนวนหลอดเลือดไม่เพียงพอบนสายสะดือขาด (มองไม่เห็น) กระดูกจมูก หญิงตั้งครรภ์ที่มีอายุมากกว่า 35 ปีมีความเสี่ยง
- ทริปลอยดี้ ด้วยพยาธิสภาพนี้แทนที่จะเป็น 46 มีโครโมโซม 69 ตัวในไข่ที่ปฏิสนธิ ปรากฏการณ์ดังกล่าวอาจเกิดขึ้นเนื่องจากโครงสร้างที่ไม่ถูกต้องของไข่ หรือเมื่อตัวอสุจิสองตัวเจาะไข่หนึ่งฟอง บ่อยครั้งด้วยความผิดปกติดังกล่าว ผู้หญิงไม่ได้ให้กำเนิดลูกในครรภ์ หรือคลอดบุตรที่เสียชีวิต ในกรณีที่หายากเหล่านั้นเมื่อสามารถให้กำเนิดทารกที่มีชีวิตได้ ช่วงชีวิตของเขาถูกจำกัดอยู่ที่สองสามวัน/สัปดาห์
- โรคปาเตา (1:10000) อัลตราซาวนด์ตรวจพบการชะลอตัวในโครงสร้างของสมอง, กระดูกท่อ, อัตราการเต้นของหัวใจเพิ่มขึ้น, omphalocele บ่อยครั้ง ทารกที่เกิดมาพร้อมกับการวินิจฉัยที่คล้ายคลึงกันจะมีชีวิตอยู่ได้ไม่เกินสองเดือน
- สมิธ-เลมลิ-ออปิตซ์ ซินโดรม (1:30000) เป็นผลมาจากความผิดปกติทางพันธุกรรมเนื่องจากการดูดซึมคอเลสเตอรอลในเชิงคุณภาพเป็นไปไม่ได้ พยาธิวิทยาที่กำลังพิจารณาสามารถกระตุ้นการพัฒนาที่ผิดรูปได้หลายอย่างซึ่งร้ายแรงที่สุดคือข้อผิดพลาดในการทำงานของสมองและอวัยวะภายใน
จำเป็นต้องยืนยันโรคข้างต้นบางส่วน มาตรการวินิจฉัยเพิ่มเติมและในกรณีส่วนใหญ่จะเป็นการรุกราน

อะไรจะส่งผลต่อผลลัพธ์ และแพทย์สามารถตรวจคัดกรองครั้งแรกผิดพลาดได้หรือไม่?
การตรวจคัดกรองไตรมาสแรกของการตั้งครรภ์มีข้อเสียบางประการ
ในทางกลับกัน ยังคงจำเป็นต้องทำการตรวจ: การตรวจหาพยาธิสภาพเฉพาะอย่างทันท่วงทีจะทำให้สามารถยุติการตั้งครรภ์ได้ (หากทารกในครรภ์มีความผิดปกติรุนแรง) หรือใช้มาตรการเพื่อรักษาการตั้งครรภ์ (หากมี ภัยคุกคาม).
ไม่ว่าในกรณีใด จะเป็นประโยชน์สำหรับสตรีมีครรภ์ที่จะทราบว่าผลการตรวจคัดกรองเชิงบวกที่ผิดพลาดสามารถเกิดขึ้นได้ในสถานการณ์ต่อไปนี้:
- อีโคด้วยการผสมเทียม พารามิเตอร์ของส่วนท้ายทอยของตัวอ่อนจะสูงกว่าปกติ 10-15% การทดสอบสองครั้งจะแสดงปริมาณ hCG ที่เพิ่มขึ้น และ PAAP-A ในระดับต่ำ (มากถึง 20%)
- น้ำหนักของสตรีมีครรภ์:ความผอมบางอย่างรุนแรงเป็นผลมาจากการลดลงของปริมาณฮอร์โมนและโรคอ้วนปรากฏการณ์ที่ตรงกันข้ามจะสังเกตได้
การตรวจคัดกรอง - ชุดของขั้นตอนในการทำนายความผิดปกติของวิวัฒนาการของตัวอ่อน งานนี้รวมถึงการควบคุมอัลตราซาวนด์และการตรวจเลือดทางชีวเคมี ผลการตรวจคัดกรองครั้งที่ 1 ของไตรมาสที่ 1 เป็นส่วนสำคัญของมาตรการที่ซับซ้อนในการควบคุมการตั้งครรภ์
การคาดหวังทารกมักเกี่ยวข้องกับอารมณ์ที่สนุกสนาน ไม่ใช่ผู้หญิงทุกคนที่พร้อมจะอดทนต่อข่าวการคลอดบุตรที่ป่วย
สำคัญ!ขั้นตอนแรกดำเนินการตั้งแต่ 11 สัปดาห์ถึง 13 สัปดาห์และ 6 วันนับจากช่วงเวลาปฏิสนธิของไข่ อัลตราซาวนด์ - การวินิจฉัยเป็นวิธีที่มีประสิทธิภาพและแม่นยำซึ่งเผยให้เห็นพยาธิสภาพของการตั้งครรภ์และการเบี่ยงเบนในการพัฒนาของทารกในครรภ์จากบรรทัดฐานในเวลาที่เหมาะสม
บ่อยครั้งที่ครอบครัวเล็กไม่พร้อมสำหรับการปรากฏตัวของเด็กที่มีความต้องการเฉพาะ
การตรวจคัดกรองไตรมาสที่ 1 จะช่วยหลีกเลี่ยงภาวะแทรกซ้อนที่อาจเกิดขึ้นในการคลอดบุตรและทำนายการเกิดของเด็กที่มีความผิดปกติของโครโมโซมได้อย่างน่าเชื่อถือ

การวินิจฉัยด้วยอัลตราซาวนด์เผยให้เห็นข้อบกพร่องในจีโนม:
- โรคดาวน์. ความหนาของส่วนพับของบริเวณปกเสื้อเกินมาตรฐาน หัวใจเต้นเร็วขึ้น, กระดูกจมูกสั้นลง, ช่องว่างระหว่างดวงตาเพิ่มขึ้น
- ความผิดปกติในการพัฒนาท่อประสาท กลุ่มของความผิดปกติของโครโมโซมที่รุนแรง ได้แก่ spina bifida, non-fusion of the spine, ความผิดปกติของกระดูกสันหลังและเนื้อเยื่อสมอง
- การแปลของอวัยวะในช่องท้องในรูปแบบไส้เลื่อนบนผนังช่องท้อง (omphalocele)
- กลุ่มอาการปาเตา อาการที่ซับซ้อนรวมถึงการเพิ่มขึ้นของความถี่ของการหดตัวของหัวใจ, ความล้าหลังของระบบโครงร่าง, omphalocele, พยาธิวิทยาของสมอง, การเพิ่มขึ้นของกระเพาะปัสสาวะ ทารกไม่ค่อยมีชีวิตอยู่เกิน 12 เดือน
- เอ็ดเวิร์ดซินโดรม. อัตราการเต้นของหัวใจลดลง, มองไม่เห็นหลอดเลือดแดงสะดือหนึ่งเส้น (ปกติ - 2), omphalocele, กระดูกจมูก ทารกเสียชีวิตภายในหนึ่งปี
- ทริปลอยดี้ ประกอบกับความผิดปกติหลายอย่างของสมอง อัตราการเต้นของหัวใจลดลง, omphalocele, กระดูกเชิงกรานของไตขยายใหญ่ขึ้น
- โรคเดอแลงก์ ความเสี่ยงของการเกิดจีโนมของความผิดปกติถึง 25% พัฒนาการของเด็กนั้นมาพร้อมกับความบกพร่องทางสติปัญญาที่ก้าวหน้า
- อาการซับซ้อน Smith - Opitz กรรมพันธุ์ทำให้เกิดการละเมิดกระบวนการเผาผลาญ มาพร้อมกับความผิดปกติทางจิต, ออทิสติก, ความผิดปกติของระบบประสาท, พยาธิสภาพของบริเวณกะโหลกศีรษะ
- โรคเทิร์นเนอร์ อัตราการเต้นของหัวใจเพิ่มขึ้น การชะลอการเจริญเติบโตของมดลูก
ปฏิเสธการตรวจอัลตราซาวนด์ แม่และพ่อในอนาคตควรตระหนักถึงความรับผิดชอบต่อลูกซึ่งกำลังจะเกิด ข่าวที่ว่าไม่มีความผิดปกติของโครโมโซมของทารกในครรภ์ทำให้ผู้หญิงได้รับความคาดหวังในการเป็นแม่โดยไม่ต้องกังวล
จะแสดงอะไร?
อยู่ระหว่างดำเนินการ ช่องคลอดหรือ ช่องท้องทาง. ในกรณีที่สอง เหตุการณ์จะดำเนินการกับกระเพาะปัสสาวะที่เต็มไป

จากผลการสำรวจ ผู้เชี่ยวชาญวิเคราะห์ตัวชี้วัดที่สำคัญ:
- KTP - ช่องว่างระหว่างก้นกบและกระดูกข้างขม่อม
- BDP - ช่องว่างระหว่าง tubercles ของมงกุฎ (ตัวบ่งชี้สองทาง)
- ระยะห่างระหว่างกระดูกท้ายทอยและกระดูกหน้าผาก
- โครงสร้างของสมองสมมาตร
- ความหนาของส่วนพับของปลอกคอ (TVP)
- จำนวนการเต้นของหัวใจต่อหน่วยเวลา (HR)
- ขนาดของกระดูกท่อของตัวอ่อน (กระดูกต้นแขน, กระดูกโคนขา, ขาท่อนล่าง, ปลายแขน)
- การแปลของอวัยวะ (หัวใจและกระเพาะอาหาร)
- สัดส่วนของหัวใจและหลอดเลือดหลัก
- การประเมินชั้นและการแปลของรก
- ปริมาณน้ำคร่ำ
- จำนวนเรือในสายสะดือ
- พยาธิวิทยาของอวัยวะสืบพันธุ์ภายใน
- การประเมินเสียงของมดลูก
 ในระหว่างการวินิจฉัย แพทย์จะตรวจสอบโครงสร้างของตัวอ่อน โดยเปรียบเทียบระยะห่างระหว่างก้นกบ-ขม่อม (KTR) กับอายุครรภ์ที่ได้รับการวินิจฉัย
ในระหว่างการวินิจฉัย แพทย์จะตรวจสอบโครงสร้างของตัวอ่อน โดยเปรียบเทียบระยะห่างระหว่างก้นกบ-ขม่อม (KTR) กับอายุครรภ์ที่ได้รับการวินิจฉัย
เพื่อการวินิจฉัยที่เชื่อถือได้ CTE ควรเกิน 45 มม.
การเพิ่มขนาดเมื่อเทียบกับมาตรฐานอาจเกิดจากพัฒนาการของทารกในครรภ์ที่มีขนาดใหญ่ค่า CTE ที่ลดลงบ่งชี้ว่าพลาดการตั้งครรภ์ การคุกคามของการแท้งบุตร การติดเชื้อในร่างกายของมารดา และความผิดปกติของโครโมโซม
หากสงสัยว่ามีการประเมินอายุครรภ์ไม่ถูกต้องจะมีการกำหนดอัลตราซาวนด์ครั้งที่สองหลังจากผ่านไป 10 วันการวิวัฒนาการของทารกในครรภ์จะได้รับการตรวจสอบแบบไดนามิก เพื่อป้องกันโศกนาฏกรรมผู้หญิงจะได้รับการตรวจคัดกรองสำหรับไตรมาสที่ 1 ของการตั้งครรภ์ด้วยอัลตราซาวนด์
การถอดรหัสและบรรทัดฐาน
TVP เป็นอาการสำคัญสำหรับการวินิจฉัยดาวน์ซินโดรม ดัชนี ความหนาของพื้นที่ปกกำหนดโดยความหนาของคอพับที่เกิดขึ้นระหว่างคอและผิวหนังของทารกในครรภ์ ความคลาดเคลื่อนระหว่างขนาดและอายุครรภ์บ่งชี้ถึงความเสี่ยงของการพัฒนาทารกในครรภ์ที่มีความผิดปกติของจีโนม
ตัวชี้วัดต่อไปนี้ถือเป็นเรื่องปกติสำหรับการตรวจคัดกรองครั้งแรกในไตรมาสที่ 1
ตารางที่ 1. บรรทัดฐานของการตรวจคัดกรองที่ 1 ของไตรมาสที่ 1
| เราใช้เทอม สัปดาห์ | เฉลี่ย ค่า KTP, mm | TVP, mm | กระดูกจมูก mm | อัตราการเต้นของหัวใจต่อนาที | BPR, mm |
| 10 | 33 – 41 | มากถึง 2.2 | มองเห็นได้ | 161 – 179 | 14 |
| 11 | มากถึง 50 | มากถึง 2.4 | มองเห็นได้ | 153 – 177 | 17 |
| 12 | มากถึง 59 | มากถึง 2.5 | มากกว่า 3 | 150 – 174 | 20 |
| 13 | ไม่เกิน73 | สูงถึง 2.7 | มากกว่า 3 | 147 – 171 | 26 |
ค่าการวินิจฉัยที่สำคัญคือ BDP หรือระยะห่างระหว่างผนังของกระดูกข้างขม่อมซึ่งกำหนดขนาดของศีรษะของทารกในครรภ์ ค่า BDP ขนาดใหญ่บ่งบอกถึงทารกในครรภ์ที่มีขนาดใหญ่ การวินิจฉัยตั้งแต่เนิ่นๆ ช่วยให้คุณเตรียมตัวสำหรับการคลอดบุตรได้
นอกจากนี้ BDP อาจบ่งบอกถึงความผิดปกติของสมองเช่นไส้เลื่อนในสมอง hydrocephalus การเบี่ยงเบนลงบ่งชี้ถึงการผิดรูปโรคที่เป็นไปได้นั้นเกิดจากการก่อตัวของกระดูกจมูกที่ไม่ถูกต้องซึ่งเป็นการละเมิดอัตราการเต้นของหัวใจ ตรวจสอบการทำงานของหัวใจ แพทย์วินิจฉัยความผิดปกติของหัวใจของเด็กในครรภ์
ผลที่ตามมาและสาเหตุของการเบี่ยงเบน
ข้อมูลที่ได้รับจะขึ้นอยู่กับการวิเคราะห์ด้วยคอมพิวเตอร์ซึ่งกำหนดความน่าจะเป็นของการเกิดของทารกที่มีพยาธิสภาพของจีโนม ความเสี่ยงของพยาธิวิทยามีสามระดับ– ระดับต่ำ, เกณฑ์, สูง.
ความน่าจะเป็นสูงถือเป็น 1:100ซึ่งหมายความว่าผู้หญิงทุกคนที่ร้อยด้วยตัวบ่งชี้ดังกล่าวจะคลอดทารกที่มีพัฒนาการผิดปกติ ในกรณีนี้ ครอบครัวจะตัดสินใจว่าผลการตรวจแบบลุกลามมีความจำเป็นเพียงใด ซึ่งจะเพิ่มความเสี่ยงของการยุติการตั้งครรภ์
ค่าเกณฑ์กำหนดความเสี่ยงของโรคในช่วง 1:100 ถึง 1:350กรณีดังกล่าวต้องปรึกษากับนักพันธุศาสตร์เพื่อระบุความเสี่ยง
สตรีมีครรภ์ส่วนใหญ่มีอัตราสูงกว่า 1: 350 ซึ่งเป็นตัวบ่งชี้ที่ดีสำหรับทารกและแม่
 หากผลที่ไม่พึงประสงค์ของชีวเคมีในเลือดยืนยันการวินิจฉัยความผิดปกติของจีโนมในการพัฒนาของทารกในครรภ์ ผู้หญิงคนนั้นจะได้รับการยุติการตั้งครรภ์ทางการแพทย์
หากผลที่ไม่พึงประสงค์ของชีวเคมีในเลือดยืนยันการวินิจฉัยความผิดปกติของจีโนมในการพัฒนาของทารกในครรภ์ ผู้หญิงคนนั้นจะได้รับการยุติการตั้งครรภ์ทางการแพทย์
จำเป็นต้องได้รับคำแนะนำจากนักพันธุศาสตร์ที่มีคุณสมบัติเหมาะสมซึ่งแนะนำให้ทำการตรวจแบบลุกลาม (chorionic villus sampling)
ขั้นตอนมีความเสี่ยงต่ำของการแท้งบุตร,สร้างพยาธิสภาพของทารกในครรภ์ที่ 13 สัปดาห์
การยืนยันความผิดปกติจำเป็นต้องมีการตัดสินใจเฉพาะ ด้วยความยินยอมของผู้ป่วย การยุติการตั้งครรภ์จะดำเนินการในระยะเวลา 14 ถึง 16 สัปดาห์ ผลลัพธ์ที่แตกต่างจากมาตรฐานนั้นสังเกตได้จากหลายสาเหตุ:
- โรคอ้วนน้ำหนักมารดาต่ำ
- การตั้งครรภ์หลายครั้ง
- ประวัติโรคเบาหวาน
- มีการเจาะน้ำคร่ำ (การทดสอบน้ำคร่ำ) น้อยกว่า 2 สัปดาห์ก่อนการตรวจคัดกรอง
- สภาวะทางจิตและอารมณ์เชิงลบของผู้ป่วยอาจส่งผลต่อผลลัพธ์
บทสรุป
ความล่าช้าในการตรวจอัลตราซาวนด์ในไตรมาสที่ 1 ของการตั้งครรภ์ทำให้ไม่มีเวลาตัดสินใจอย่างมีข้อมูล หากอายุครรภ์เกิน 20 สัปดาห์ด้วยเหตุผลทางการแพทย์จะมีการคลอดบุตรซึ่งส่งผลเสียต่อสภาวะทางอารมณ์ของผู้หญิงและสมาชิกในครอบครัว

สามารถคาดหวังผลการตรวจคัดกรองได้ภายใน 3 สัปดาห์คลินิกเอกชนดำเนินการศึกษาใน 2 สัปดาห์ ระยะเวลา 10 ถึง 12 สัปดาห์เป็นช่วงเวลาที่เหมาะสมที่สุดสำหรับอัลตราซาวนด์ครั้งแรกซึ่งเป็นส่วนหนึ่งของการตรวจคัดกรองไตรมาสที่ 1 ของการตั้งครรภ์
หญิงตั้งครรภ์เกือบทุกคนเคยได้ยินบางอย่างเกี่ยวกับการตรวจคัดกรองในช่วงไตรมาสแรกของการตั้งครรภ์ (การตรวจคัดกรองก่อนคลอด) แต่บ่อยครั้งแม้แต่ผู้ที่ผ่านไปแล้วก็ยังไม่รู้ว่ามันถูกกำหนดไว้เพื่ออะไร
และสำหรับสตรีมีครรภ์ที่ยังไม่ได้ทำเช่นนี้ วลีนี้โดยทั่วไปบางครั้งอาจดูน่ากลัว และมันก็น่ากลัวเพียงเพราะผู้หญิงไม่รู้ว่ามันทำอย่างไร, วิธีตีความผลลัพธ์ที่ได้รับในภายหลัง, เหตุใดแพทย์จึงต้องการมัน คุณจะพบคำตอบสำหรับคำถามเหล่านี้และคำถามอื่นๆ ที่เกี่ยวข้องกับหัวข้อนี้ในบทความนี้
ดังนั้นมากกว่าหนึ่งครั้งฉันต้องจัดการกับความจริงที่ว่าผู้หญิงคนหนึ่งซึ่งได้ยินการคัดกรองคำที่เข้าใจยากและไม่คุ้นเคยเริ่มวาดภาพที่น่ากลัวในหัวของเธอซึ่งทำให้เธอตกใจทำให้เธอต้องการปฏิเสธที่จะทำตามขั้นตอนนี้ ดังนั้น สิ่งแรกที่เราจะบอกคุณก็คือความหมายของคำว่า "การคัดกรอง"
การคัดกรอง (การคัดกรองภาษาอังกฤษ - การคัดแยก) - นี่เป็นวิธีการวิจัยที่หลากหลายเนื่องจากความเรียบง่าย ความปลอดภัยและความพร้อมใช้งาน สามารถใช้อย่างหนาแน่นในกลุ่มคนจำนวนมากเพื่อระบุสัญญาณจำนวนมาก ก่อนคลอด ความหมายคือ ก่อนคลอด ดังนั้นเราจึงสามารถให้คำจำกัดความของแนวคิดเรื่อง "การตรวจคัดกรองก่อนคลอด" ดังต่อไปนี้
การตรวจคัดกรองไตรมาสแรกของการตั้งครรภ์เป็นชุดของการศึกษาวินิจฉัยที่ใช้ในสตรีตั้งครรภ์ในช่วงอายุครรภ์หนึ่งเพื่อตรวจหาความผิดปกติของทารกในครรภ์ รวมทั้งการมีหรือไม่มีสัญญาณทางอ้อมของพยาธิสภาพของทารกในครรภ์หรือความผิดปกติทางพันธุกรรม
ระยะเวลาที่อนุญาตสำหรับการตรวจคัดกรองไตรมาสที่ 1 คือ 11 สัปดาห์ - 13 สัปดาห์และ 6 วัน (ดู) การตรวจคัดกรองไม่ได้ดำเนินการก่อนหรือหลัง เนื่องจากในกรณีนี้ ผลลัพธ์ที่ได้จะไม่เป็นข้อมูลและเชื่อถือได้ ระยะเวลาที่เหมาะสมที่สุดคือการตั้งครรภ์ 11-13 สัปดาห์
ใครบ้างที่ถูกเรียกให้เข้ารับการตรวจคัดกรองไตรมาสแรก?
ตามคำสั่งหมายเลข 457 ของกระทรวงสาธารณสุขของสหพันธรัฐรัสเซียปี 2000 แนะนำให้ผู้หญิงทุกคนตรวจคัดกรองก่อนคลอด ผู้หญิงสามารถปฏิเสธได้ ไม่มีใครบังคับเธอให้เข้าเรียนต่อได้ แต่การทำเช่นนี้ถือเป็นการประมาทอย่างยิ่ง และพูดถึงแต่การไม่รู้หนังสือและทัศนคติที่ประมาทเลินเล่อของผู้หญิงต่อตัวเองและเหนือสิ่งอื่นใดคือต่อลูกของเธอ
กลุ่มเสี่ยงที่ควรต้องมีการตรวจคัดกรองก่อนคลอด:
- ผู้หญิงที่มีอายุ 35 ปีขึ้นไป
- การปรากฏตัวของภัยคุกคามของการยุติการตั้งครรภ์ในระยะแรก
- การแท้งบุตรที่เกิดขึ้นเอง (e) ในประวัติศาสตร์
- แช่แข็ง (s) หรือถดถอย (และ e) การตั้งครรภ์ (s) ในประวัติศาสตร์
- การปรากฏตัวของอันตรายจากการทำงาน
- ก่อนหน้านี้ได้รับการวินิจฉัยความผิดปกติของโครโมโซมและ (หรือ) ทารกในครรภ์ที่ผิดรูปโดยพิจารณาจากผลการตรวจคัดกรองในการตั้งครรภ์ในอดีต หรือการมีอยู่ของเด็กที่เกิดมาพร้อมกับความผิดปกติดังกล่าว
- ผู้หญิงที่เป็นโรคติดเชื้อในระยะแรกของการตั้งครรภ์
- ผู้หญิงที่เสพยาต้องห้ามสำหรับสตรีมีครรภ์ในระยะแรกของการตั้งครรภ์
- การปรากฏตัวของโรคพิษสุราเรื้อรังติดยาเสพติด
- โรคทางพันธุกรรมในครอบครัวของผู้หญิงหรือในครอบครัวของพ่อของเด็ก
- ฉันมีความเกี่ยวข้องอย่างใกล้ชิดกับความสัมพันธ์ระหว่างแม่กับพ่อของเด็ก
การตรวจคัดกรองก่อนคลอดในสัปดาห์ที่ 11-13 ของการตั้งครรภ์ประกอบด้วยวิธีการวิจัยสองวิธี ได้แก่ การตรวจคัดกรองด้วยอัลตราซาวนด์ในไตรมาสที่ 1 และการตรวจคัดกรองทางชีวเคมี
การตรวจอัลตราซาวนด์
การเตรียมตัวสำหรับการศึกษา:หากทำอัลตราซาวนด์ผ่านช่องคลอด (สอดโพรบเข้าไปในช่องคลอด) ก็ไม่จำเป็นต้องเตรียมการพิเศษ หากทำอัลตราซาวนด์ในช่องท้อง (เซ็นเซอร์สัมผัสกับผนังช่องท้องด้านหน้า) แสดงว่าการศึกษาจะดำเนินการด้วยกระเพาะปัสสาวะเต็ม ในการทำเช่นนี้ขอแนะนำไม่ให้ปัสสาวะ 3-4 ชั่วโมงก่อนหน้านั้นหรือหนึ่งชั่วโมงครึ่งก่อนการศึกษาดื่มน้ำ 500-600 มล. โดยไม่มีแก๊ส
เงื่อนไขที่จำเป็นสำหรับการรับข้อมูลอัลตราซาวนด์ที่เชื่อถือได้. ตามมาตรฐานการตรวจคัดกรองไตรมาสแรกในรูปแบบของอัลตราซาวนด์จะดำเนินการ:
- ไม่เร็วกว่า 11 สัปดาห์สูติศาสตร์และไม่เกิน 13 สัปดาห์และ 6 วัน
- KTR (ขนาดก้นกบ-ขม่อม) ของทารกในครรภ์ไม่น้อยกว่า 45 มม.
- ตำแหน่งของเด็กควรอนุญาตให้แพทย์ทำการวัดทั้งหมดอย่างเพียงพอ มิฉะนั้น จำเป็นต้องไอ เคลื่อนไหว เดินสักครู่เพื่อให้ทารกในครรภ์เปลี่ยนตำแหน่ง
จากการอัลตราซาวนด์มีการศึกษาตัวบ่งชี้ต่อไปนี้:
- KTR (ขนาดก้นกบ-ขม่อม) - วัดจากกระดูกข้างขม่อมถึงก้นกบ
- รอบศีรษะ
- BDP (ขนาดสองขั้ว) - ระยะห่างระหว่างตุ่มข้างขม่อม
- ระยะห่างจากกระดูกหน้าผากถึงกระดูกท้ายทอย
- ความสมมาตรของซีกสมองและโครงสร้างของมัน
- TVP (ความหนาของพื้นที่คอเสื้อ)
- HR (อัตราการเต้นของหัวใจ) ของทารกในครรภ์
- ความยาวของกระดูกต้นแขน กระดูกโคนขา เช่นเดียวกับกระดูกปลายแขนและขาท่อนล่าง
- ตำแหน่งของหัวใจและกระเพาะอาหารในทารกในครรภ์
- ขนาดของหัวใจและเส้นเลือดใหญ่
- ตำแหน่งของรกและความหนาของรก
- จำนวนน้ำ
- จำนวนเรือในสายสะดือ
- สภาพของปากมดลูก os
- การมีหรือไม่มีภาวะ hypertonicity ของมดลูก
ถอดรหัสข้อมูลที่ได้รับ:
พยาธิสภาพใดที่สามารถตรวจพบได้จากอัลตราซาวนด์?
จากผลการตรวจอัลตราซาวนด์ในไตรมาสที่ 1 เราสามารถพูดคุยเกี่ยวกับการไม่มีหรือมีความผิดปกติดังต่อไปนี้:
- Trisomy 21 เป็นโรคทางพันธุกรรมที่พบบ่อยที่สุด ความชุกของการตรวจจับคือ 1:700 กรณี ด้วยการตรวจคัดกรองก่อนคลอด อัตราการเกิดของเด็กดาวน์ซินโดรมลดลงเหลือ 1:1100 ราย
- พยาธิสภาพของท่อประสาท(meningocele, meningomyelocele, encephalocele และอื่น ๆ )
- Omphalocele เป็นพยาธิสภาพที่ส่วนหนึ่งของอวัยวะภายในอยู่ใต้ผิวหนังของผนังหน้าท้องในถุงไส้เลื่อน
- Patau's syndrome เป็นไตรโซมีของโครโมโซม 13 ความถี่ในการเกิดขึ้นเฉลี่ย 1:10,000 ราย 95% ของเด็กที่เกิดมาพร้อมกับโรคนี้เสียชีวิตภายในไม่กี่เดือนเนื่องจากความเสียหายร้ายแรงต่ออวัยวะภายใน ในอัลตราซาวนด์ - อัตราการเต้นของหัวใจทารกในครรภ์อย่างรวดเร็ว, การพัฒนาสมองบกพร่อง, omphalocele, ชะลอการพัฒนาของกระดูกท่อ
- โครโมโซม Trisomy 18 ความถี่ของการเกิดคือ 1:7000 กรณี พบได้บ่อยในเด็กที่มารดามีอายุมากกว่า 35 ปี ในอัลตราซาวนด์การเต้นของหัวใจของทารกในครรภ์ลดลง omphalocele กระดูกจมูกไม่สามารถมองเห็นได้หลอดเลือดแดงสะดือหนึ่งเส้นแทนที่จะเป็นสองเส้น
- Triploidy เป็นความผิดปกติทางพันธุกรรมที่มีโครโมโซมสามชุดแทนที่จะเป็นชุดคู่ ประกอบกับความผิดปกติหลายอย่างในตัวอ่อนในครรภ์
- คอร์เนเลีย เดอ แลงจ์ ซินโดรม- ความผิดปกติทางพันธุกรรมที่ทารกในครรภ์มีความผิดปกติต่างๆ และในอนาคตจะมีอาการปัญญาอ่อน อัตราการเกิดคือ 1:10,000 ราย
- สมิธ-ออปิตซ์ ซินโดรม- โรคทางพันธุกรรมด้อย autosomal ที่แสดงออกโดยความผิดปกติของการเผาผลาญ ส่งผลให้เด็กมีพยาธิสภาพหลายอย่าง ปัญญาอ่อน ออทิสติก และอาการอื่นๆ ความถี่ในการเกิดขึ้นเฉลี่ย 1:30,000 กรณี
ข้อมูลเพิ่มเติมเกี่ยวกับการวินิจฉัยดาวน์ซินโดรม
ส่วนใหญ่ การตรวจอัลตราซาวนด์ในช่วง 11-13 สัปดาห์ของการตั้งครรภ์จะทำเพื่อตรวจหากลุ่มอาการดาวน์ ตัวบ่งชี้หลักสำหรับการวินิจฉัยคือ:
- ความหนาของปลอกคอ (TVP) TVP คือระยะห่างระหว่างเนื้อเยื่ออ่อนของคอและผิวหนัง ความหนาของปลอกคอที่เพิ่มขึ้นอาจบ่งบอกถึงความเสี่ยงที่เพิ่มขึ้นของการมีบุตรที่เป็นโรคดาวน์ซินโดรมไม่เพียงเท่านั้น แต่ยังรวมถึงโรคทางพันธุกรรมอื่น ๆ ในทารกในครรภ์ด้วย
- ในเด็กที่เป็นดาวน์ซินโดรม ส่วนใหญ่มักจะเป็นเวลา 11-14 สัปดาห์ กระดูกจมูกจะไม่ถูกมองเห็น โครงร่างของใบหน้าเรียบขึ้น
ก่อนตั้งครรภ์ 11 สัปดาห์ ความหนาของพื้นที่ปลอกคอมีขนาดเล็กมากจนไม่สามารถประเมินได้อย่างเพียงพอและเชื่อถือได้ หลังจากผ่านไป 14 สัปดาห์ ระบบน้ำเหลืองจะก่อตัวขึ้นในทารกในครรภ์ และโดยปกติช่องนี้สามารถเติมน้ำเหลืองได้ ดังนั้นการวัดจึงไม่น่าเชื่อถือ ความถี่ของการเกิดความผิดปกติของโครโมโซมในทารกในครรภ์ขึ้นอยู่กับความหนาของพื้นที่คอ
เมื่อถอดรหัสข้อมูลการตรวจคัดกรองของไตรมาสที่ 1 ควรจำไว้ว่าความหนาของพื้นที่ปลอกคอเพียงอย่างเดียวไม่ได้เป็นแนวทางในการดำเนินการและไม่ได้บ่งชี้ความน่าจะเป็น 100% ของเด็กที่เป็นโรค
ดังนั้นขั้นตอนต่อไปของการตรวจคัดกรองไตรมาสที่ 1 จะดำเนินการ - นำเลือดเพื่อกำหนดระดับของβ-hCG และ PAPP-A จากตัวชี้วัดที่ได้รับจะคำนวณความเสี่ยงของพยาธิวิทยาของโครโมโซม หากความเสี่ยงตามผลการศึกษาเหล่านี้สูง แนะนำให้ทำการเจาะน้ำคร่ำ นี่คือการนำน้ำคร่ำเพื่อการวินิจฉัยที่แม่นยำยิ่งขึ้น
ในกรณีที่ยากลำบากโดยเฉพาะอย่างยิ่ง อาจจำเป็นต้องมีการตรวจไขสันหลัง - นำเลือดจากสายสะดือไปวิเคราะห์ อาจใช้การตรวจชิ้นเนื้อ chorionic villus วิธีการทั้งหมดเหล่านี้รุกรานและเสี่ยงต่อมารดาและทารกในครรภ์ ดังนั้นการตัดสินใจดำเนินการดังกล่าวจึงตัดสินใจโดยผู้หญิงและแพทย์ของเธอร่วมกันโดยคำนึงถึงความเสี่ยงทั้งหมดของการดำเนินการและการปฏิเสธขั้นตอน
การตรวจคัดกรองทางชีวเคมีในช่วงไตรมาสแรกของการตั้งครรภ์
ขั้นตอนของการศึกษานี้จำเป็นต้องดำเนินการหลังจากอัลตราซาวนด์ นี่เป็นเงื่อนไขที่สำคัญ เนื่องจากพารามิเตอร์ทางชีวเคมีทั้งหมดขึ้นอยู่กับอายุครรภ์จนถึงวัน มาตรฐานเปลี่ยนแปลงทุกวัน และอัลตราซาวนด์ช่วยให้คุณกำหนดอายุครรภ์ได้อย่างแม่นยำซึ่งจำเป็นสำหรับการศึกษาที่เหมาะสม ในขณะที่บริจาคโลหิต คุณควรมีผลการสแกนอัลตราซาวนด์พร้อมอายุครรภ์ที่ระบุตาม KTR นอกจากนี้ การสแกนอัลตราซาวนด์อาจเผยให้เห็นการตั้งครรภ์ที่แข็งตัว การตั้งครรภ์ที่ถดถอย ซึ่งในกรณีนี้การตรวจเพิ่มเติมไม่สมเหตุสมผล
การเตรียมตัวเรียน
ถ่ายเลือดในขณะท้องว่าง! ไม่ควรดื่มน้ำในตอนเช้าของวันนี้ หากการศึกษาล่าช้าเกินไปก็อนุญาตให้ดื่มน้ำได้ ทางที่ดีควรนำอาหารติดตัวและรับประทานอาหารว่างทันทีหลังจากเก็บตัวอย่างเลือด แทนที่จะละเมิดเงื่อนไขนี้
2 วันก่อนวันนัดทำการศึกษา อาหารทั้งหมดที่มีสารก่อภูมิแพ้รุนแรงควรได้รับการยกเว้นจากอาหาร แม้ว่าคุณจะไม่เคยแพ้อาหารเหล่านี้ก็ตาม ได้แก่ ช็อกโกแลต ถั่ว อาหารทะเล รวมทั้งอาหารที่มีไขมันมากและรมควัน เนื้อสัตว์
มิฉะนั้นความเสี่ยงที่จะได้ผลลัพธ์ที่เป็นเท็จจะเพิ่มขึ้นอย่างมาก
พิจารณาความเบี่ยงเบนจากค่าปกติของβ-hCG และ PAPP-A ที่อาจบ่งบอกถึง
β-hCG - มนุษย์ chorionic gonadotropin
ฮอร์โมนนี้ผลิตโดยคอเรียน ("เปลือก" ของทารกในครรภ์) ด้วยฮอร์โมนนี้จึงเป็นไปได้ที่จะระบุการตั้งครรภ์ในระยะแรก ระดับของ β-hCG จะค่อยๆ เพิ่มขึ้นในเดือนแรกของการตั้งครรภ์ โดยสังเกตระดับสูงสุดที่ 11-12 สัปดาห์ของการตั้งครรภ์ จากนั้นระดับของ β-hCG จะค่อยๆ ลดลงโดยไม่เปลี่ยนแปลงตลอดช่วงครึ่งหลังของการตั้งครรภ์
| ระดับปกติของ chorionic gonadotropin ขึ้นอยู่กับระยะเวลาของการตั้งครรภ์: | การเพิ่มขึ้นของระดับβ-hCG สังเกตได้ในกรณีต่อไปนี้: | การลดลงของระดับβ-hCG นั้นสังเกตได้ในกรณีต่อไปนี้: | |
| สัปดาห์ | β-hCG, ng/ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A โปรตีนที่เกี่ยวข้องกับการตั้งครรภ์-A
นี่คือโปรตีนที่ผลิตโดยรกในร่างกายของหญิงตั้งครรภ์ มีหน้าที่ในการตอบสนองของภูมิคุ้มกันในระหว่างตั้งครรภ์ และยังรับผิดชอบต่อการพัฒนาและการทำงานของรกตามปกติ
ค่าสัมประสิทธิ์ MoM
หลังจากได้รับผลลัพธ์แล้ว แพทย์จะประเมินผลโดยคำนวณค่าสัมประสิทธิ์ MoM สัมประสิทธิ์นี้แสดงความเบี่ยงเบนของระดับตัวบ่งชี้ในผู้หญิงคนนี้จากค่าเฉลี่ยปกติ โดยปกติ ค่าสัมประสิทธิ์ MoM คือ 0.5-2.5 (โดยการตั้งครรภ์หลายครั้งจะสูงถึง 3.5)
ข้อมูลของค่าสัมประสิทธิ์และตัวบ่งชี้อาจแตกต่างกันในห้องปฏิบัติการต่างๆ ระดับของฮอร์โมนและโปรตีนสามารถคำนวณได้ในหน่วยวัดอื่น คุณไม่ควรใช้ข้อมูลในบทความเป็นบรรทัดฐานสำหรับการศึกษาของคุณโดยเฉพาะ จำเป็นต้องตีความผลลัพธ์ร่วมกับแพทย์ของคุณ!
จากนั้นใช้โปรแกรมคอมพิวเตอร์ PRISCA โดยคำนึงถึงตัวชี้วัดทั้งหมดที่ได้รับ อายุของผู้หญิง นิสัยที่ไม่ดีของเธอ (การสูบบุหรี่) การเป็นโรคเบาหวานและโรคอื่นๆ น้ำหนักของผู้หญิง จำนวนทารกในครรภ์ หรือการมีเด็กหลอดแก้ว คำนวณความเสี่ยงที่จะมีบุตรที่มีความผิดปกติทางพันธุกรรม ความเสี่ยงสูงคือความเสี่ยงน้อยกว่า 1:380
ตัวอย่าง:หากข้อสรุประบุว่ามีความเสี่ยงสูงที่ 1:280 แสดงว่าในสตรีมีครรภ์ 280 รายที่มีตัวบ่งชี้เดียวกัน จะมีบุตรที่มีพยาธิสภาพทางพันธุกรรม
สถานการณ์พิเศษที่ตัวบ่งชี้อาจแตกต่างกัน
- ค่า IVF - β-hCG จะสูงขึ้นและ PAPP-A - ต่ำกว่าค่าเฉลี่ย
- เมื่อผู้หญิงอ้วน ระดับฮอร์โมนของเธออาจเพิ่มขึ้น
- ในการตั้งครรภ์หลายครั้ง β-hCG จะสูงกว่า และบรรทัดฐานสำหรับกรณีดังกล่าวยังไม่ได้รับการกำหนดอย่างแน่ชัด
- โรคเบาหวานของมารดาอาจทำให้ระดับฮอร์โมนสูงขึ้นได้