Ekzaminimi i parë gjatë shtatzënisë. Si e bëjnë këtë, koha, e cila tregon se si përgatitet, normat për dekodimin e ultrazërit, përvoja e grave në forume. Ekzaminimi biokimik. Norma. Deshifrimi i rezultateve Cilat teste merren në shqyrtimin e parë
Çdo nënë e ardhshme që nga momenti i konceptimit të një fëmije fillon të përshtatet me shumë teste, analiza dhe konsultime mjekësore. Sado e frikshme të jetë e gjithë kjo për gratë shtatzëna, pa studime të tilla nuk është e mundur të zbulohen rreziqet e mundshme serioze që lidhen me shëndetin e fetusit. Gjatë gjithë periudhës, është e nevojshme t'i përmbaheni të gjithë programit të parandalimit, i cili përshkruhet nga gjinekologu që merr pjesë.
Është e rëndësishme të mos neglizhoni analizat e rekomanduara. Ekzaminimi biokimik konsiderohet si një nga testet më të detyrueshme. Pavarësisht emrit jo tërheqës, kjo analizë është shumë e dobishme për të krijuar një pamje të shëndetit të fëmijës së palindur.
Cfare eshte
Ekzaminimi biokimik i gjakut është një analizë mjaft e profilit të ngushtë. I referohet kategorive fillestare dhe shtesë të testeve. Zbulon shenja të sëmundjeve si hepatiti B dhe rubeola. Në versionin e zgjeruar, analiza ju lejon të përcaktoni praninë e sifilisit dhe infeksionit HIV në gjak.
Sidoqoftë, funksioni kryesor i shqyrtimit është identifikimi i predispozicionit të fetusit ndaj patologjive. Gjithashtu, rezultatet e analizës tregojnë qartë se si sëmundje të caktuara do të zhvillohen në embrion në të ardhmen. Në këtë drejtim, mjeku që merr pjesë ndërton një program me faza për trajtimin ose parandalimin e patologjive.Drejtimi biokimik ju lejon të përcaktoni faktorin Rh dhe grupin e gjakut. Këto karakteristika do të jenë jashtëzakonisht të dobishme në të ardhmen nëse nëna ka nevojë për trajtim të duhur. Për emërimin e barnave serioze hormonale, është e rëndësishme të njihni faktorin Rh të gruas shtatzënë dhe pasardhësve të saj.
Procedura përfshin një ekzaminim të korionit, nga i cili më pas do të formohet placenta, një vlerësim i tonit të mitrës dhe gjendjes së vezoreve. Gjatë studimit, simetria e hemisferave dhe shkalla e zhvillimit të trurit të fetusit, prania dhe simetria e krahëve dhe këmbëve, pozicioni i saktë i zemrës dhe stomakut, gjatësia e femurit, shpatullës, parakrahut dhe këmbës së poshtme. maten kockat.
Gjatë llogaritjes së rreziqeve të zhvillimit të një patologjie gjenetike të fetusit, merren parasysh sa vijon, në varësi të javës së shtatzënisë:
- Trashësia e hapësirës së jakës (TVP), domethënë distanca nga sipërfaqja e brendshme e lëkurës së qafës në sipërfaqen e jashtme të indeve të buta që mbulojnë shpinë të qafës së mitrës. Normalisht, 0,8 - 2,8 mm, sa më shumë që madhësia e zonës së jakës tejkalon normën, aq më i lartë është rreziku i një anomalie kromozomale në fetus. Më saktësisht, ky rrezik mund të llogaritet në totalin e të gjitha të dhënave të shqyrtimit të tremujorit të parë të shtatzënisë.
- Prania e një kocke të hundës; për një periudhë prej 12-13 javësh të shtatzënisë, gjatësia e kockës së hundës është normalisht të paktën 3 mm.
- Përputhja e parametrave antropologjikë të fetusit me moshën e shtatzënisë:
- diametri biparietal i kokës (BDP), distanca nga balli në pjesën e pasme të kokës, në 13 javë - mesatarisht 26 mm;
- Madhësia coccyx-parietal (KTR) - gjatësia nga bishti deri në kurorë, normalisht nga 45 në 84 mm;
- rrahjet e zemrës (HR); 147-171 bpm në 13 javë.
SHËNIM.Është e pamundur të diagnostikosh sindromën Down dhe patologji të tjera gjenetike bazuar vetëm në të dhënat e ultrazërit. Është e nevojshme të vlerësohen rezultatet e marra në lidhje me treguesit e anomalive kromozomale të marra nga një test gjaku.
Biokimia e gjakut
Gjaku për analiza biokimike merret nga një venë, herët në mëngjes, me stomakun bosh. Ai kontrollon nivelin e dy treguesve të rëndësishëm të patologjive gjenetike që përbëjnë gonadotropinën korionike njerëzore () - një hormon që është i pranishëm vetëm në trupin e një gruaje shtatzënë:
- beta (β) hCG e lirë. Përgjegjës për mbështetjen dhe zhvillimin e shtatzënisë, ajo sekretohet nga qelizat e guaskës së embrionit (chorion).
Nëse treguesi është më pak se normal, mund të flasim për kërcënimin e abortit, pamjaftueshmërinë e placentës, shtatzëninë ektopike, gjasat e sindromës Edwards në fetus. Tejkalimi i nivelit të β-hCG të lirë mund të jetë jo vetëm për shkak të mutacioneve kromozomale, duke përfshirë sindromën Down, por edhe në shtatzënitë e shumëfishta ose diabetin e nënës. - Proteina PAPP-A (proteina plazmatike). Ai sintetizohet nga plazma, siguron zhvillimin dhe funksionimin e placentës dhe është përgjegjës për imunitetin.
Prodhimi i treguesit përtej normës mund të tregojë patologji të mundshme gjenetike të fetusit, si dhe rritjen e tonit të mitrës, regresionin e shtatzënisë dhe kërcënimin e abortit.
Rritja e BDP mund të jetë një simptomë e pranisë së një tumori të trurit ose hernie, zhvillimi i hidrocefalusit.
Në rastin e parë, shtatzënia ndërpritet, me hidrocefalus, përshkruhet trajtimi me antibiotikë.
Një BDP shumë e nënvlerësuar e kokës së embrionit gjithashtu nuk premton mirë, pasi është një simptomë e moszhvillimit të trurit. Si rregull, një shtatzëni e tillë ndërpritet.
Ai përfshin një tregues tjetër të rëndësishëm - madhësinë e kockës së hundës. Ky shënues, si TVP, mund të jetë një shenjë e zhvillimit të sindromës Down në embrion.
Pavarësisht se ekzaminimi prenatal në një fazë të hershme (10-11 javë) nuk na lejon të vlerësojmë madhësinë e kockës së hundës, gjatë kësaj periudhe ajo ende vizualizohet në ekran.
Tashmë në 12-13 javë, ekografia prenatale duhet të tregojë se kocka e hundës është normale, një madhësi prej të paktën 3 mm konsiderohet normë.
![]()
Ekzaminimi i parë biokimik para lindjes përfshin testimin e niveleve të dy hormoneve, prandaj quhet edhe "testi i dyfishtë".
Ekzaminimi biokimik ndihmon në identifikimin dhe përcaktimin e nivelit të hCG në gjakun e nënës së ardhshme, si dhe në ekzaminimin e plazmës së gjakut për praninë dhe sasinë e proteinave (PAPP).
Të dyja këto substanca gjenden në gjak vetëm tek gratë që mbajnë një fëmijë.
Sapo të kryhet ekzaminimi i parë biokimik prenatal, deshifrimi i rezultateve të përfunduara kryhet duke marrë parasysh standardet e vendosura:
- niveli i hCG në tremujorin e parë duhet të jetë 0,5 - 2 MoM;
- niveli i PAPP i tremujorit të parë duhet të jetë nga 9 deri në 13 javë - 0,17 - 6,01 mU / ml.
Një devijim i fortë nga standardet e vendosura të testit prenatal mund të jetë një simptomë e zhvillimit të sindromave Down ose Edwards, por vetëm një mjek mund të gjykojë praninë e patologjive të tilla, por duke marrë parasysh ekzaminimet shtesë.
Testi biokimik prenatal i tremujorit të dytë
Nëse testi prenatal i tremujorit të parë mund të zbulojë deri në 95% të rasteve të anomalive kromozomale, atëherë një test i shqyrtimit prenatal në kohë i tremujorit të dytë nuk është më pak informues në këtë drejtim.
Por qëllimi kryesor i ekzaminimit të dytë prenatal është zbulimi i defekteve të tubit nervor dhe keqformimeve të tjera të fetusit, si dhe për të kryer llogaritjet që më pas na lejojnë të identifikojmë rrezikun e sëmundjeve të lindura trashëgimore ose kromozomale, ndër to:
- sindromi Patau;
- sëmundjet trashëgimore sindroma Shershevsky-Turner dhe sindroma Smith-Opitz;
- poliploidi.
Si rregull, pasi nëna ka kaluar ekzaminimin e parë gjithëpërfshirës, ekzaminimi i tremujorit të dytë përshkruhet ose me kërkesë të prindërve të ardhshëm, ose sipas udhëzimeve të mjekut në raste specifike.
Ekzaminimi kryhet për tremujorin e 2-të për një periudhë prej 16-20 javësh. Vlerësimi i parametrave biokimikë të gjakut të nënës së ardhshme kryhet në javën 16-18 obstetrike.
Para se të dhurojë gjak për analiza, një grua shtatzënë duhet të ketë me vete rezultatet e ultrazërit të tremujorit të parë që tregojnë moshën e saktë të shtatzënisë.
Para dhurimit të gjakut për analizë biokimike, mjeku që drejton gruan shtatzënë për ekzaminim, plotëson së bashku me të pyetësorin e dytë të depistimit, ku tregon rezultatet e ultrazërit, termin, parametrat e TVP dhe CRT.
E gjithë kjo është të dhënat e një ekzaminimi me ultratinguj të tremujorit të parë, pasi ultratingulli i dytë në javën 16-18 është shumë herët për t'u bërë, ai kryhet në javën 20-21.
Shtatzëna pyetësorin e plotësuar sipas të gjitha rregullave e çon në laborator, ku marrin gjak për hCG, AFP dhe NES.
Gjëja kryesore është të bëni teste me stomak bosh, dhe në prag të procedurës mos hani ushqime shumë të kripura, pikante dhe yndyrore, të cilat mund të shtrembërojnë rezultatet.
Kur rezultatet e ekzaminimit biokimik të tremujorit të dytë janë gati, mjeku shqyrton informacionin e marrë dhe, duke e krahasuar atë me normat e përcaktuara të testit të trefishtë, i jep rekomandime nënës së ardhshme ose përshkruan procedura shtesë.
AFP, hCG dhe estriol i lirë
Është në javën e 16-të të shtatzënisë që një nivel i rritur ose i ulur i a-fetoproteinës në gjak bën të mundur identifikimin e saktë të një defekti të tubit nervor dhe defekteve të tjera të treguara në tabelën e mëposhtme.
HCG (gonadotropina korionike) - prodhohet fillimisht nga membrana e embrionit, pastaj nga placenta.
Nëse hormoni është normal, atëherë shtatzënia po ecën në mënyrë të sigurt, por nëse testi biokimik prenatal zbuloi anomali, atëherë ka disa arsye për këtë, të cilat janë renditur në tabelën më poshtë.
NEZ (estriol i pakonjuguar, i lirë) - hormoni prodhohet fillimisht nga membrana placentare, pastaj vetë fetusi. Me një rritje të kohëzgjatjes së shtatzënisë, ndodh një rritje e NEZ në gjakun e nënës së ardhshme.
Një rënie ose rritje e konsiderueshme e hormonit është një simptomë e një çrregullimi të shtatzënisë ose patologjisë së zhvillimit të fetusit.
Devijimet nga norma mund të shkaktohen nga arsyet e mëposhtme:
| E3 - estriol pa pagesë | |
| Promovuar | E reduktuar |
| fruta të mëdha | Rreziku i abortit |
| Shtatzënia e shumëfishtë | Mbizotërimi i fetusit |
| Rreziku i lindjes së parakohshme (me një rritje të fortë të EZ) | infeksion intrauterin |
| sindromi Down | |
| Çrregullim i tubit nervor | |
| Shkelja e zhvillimit të organeve të brendshme të fetusit | |
| Gruaja shtatzënë mori droga të ndaluara në pozicionin e saj | |
| Insuficienca feto-placentare | |
Interpretimi i saktë i rezultateve është shumë i rëndësishëm. Nëse ekzaminimi i dytë konfirmoi se të dhënat e marra nuk janë brenda intervalit normal, është e domosdoshme të konsultoheni me një mjek.
Ekzaminimi i dytë prenatal nuk përjashton si rezultatet false negative ashtu edhe ato false pozitive.
Prandaj, nënat e ardhshme nuk duhet të interpretojnë në mënyrë të pavarur rreziqet, të cilat në fund mund të ndikojnë shumë në sistemin e tyre nervor.
Nëse rezultatet e shqyrtimit të dytë prenatal janë shumë anormale, atëherë ky fakt nuk duhet të konsiderohet si vendim, të paktën derisa të kryhen studime shtesë.
Çdo grua shtatzënë përballet me një kontroll të tremujorit të 1-rë dhe më pas me një kontroll të tremujorit të dytë. Kur isha shtatzënë për herë të parë, më thanë se duhej të kontrollohesha. Çfarë është dhe pse - ata nuk shpjeguan në detaje, më duhej të kërkoja vetë informacion në internet. Në fund të fundit, është e rëndësishme që të përgatiteni siç duhet për këtë studim në mënyrë që rezultatet të jenë sa më të besueshme. Por edhe përgatitja e kujdesshme nuk do t'ju japë një garanci 100% për korrektësinë e rezultateve.
Lexoni në këtë artikull pse ekzaminimi në tremujorin e parë, çfarë studimesh përfshin ky koncept, si të përgatiteni për to dhe si të deshifroni rezultatet.
Shqyrtimi - çfarë është?

Ekzaminimi i tremujorit të parë të shtatzënisë është një studim i veçantë i fetusit për keqformime. Ekzaminimi kryhet nga 10 deri në 13 javë. Në klinikën antenatale, absolutisht të gjitha grave shtatzëna u thuhet për nevojën për një studim të tillë, atyre u jepen referime. Por një grua në pozicion mund të refuzojë ekzaminimin. Në këtë rast, asaj do t'i kërkohet të shkruajë një refuzim me shkrim.
Unë i bëra të dy testet e shqyrtimit gjatë shtatzënisë sime të parë dhe ende mbaj mend sa shumë isha e shqetësuar dhe nervoze. Sepse dija një rast kur një gruaje i thanë se do të bënte një fëmijë me sindromën Down, por ajo nuk bëri abort. Si rezultat, lindi një fëmijë plotësisht i shëndetshëm. A mund ta imagjinoni se çfarë kaloi ajo gjatë atyre 9 muajve?
Fatkeqësisht, ka edhe gabime të natyrës së kundërt. Jo gjithmonë ekzaminimi mund të parashikojë lindjen e një fëmije të sëmurë.
Vetë skriningu përbëhet nga dy studime - ekografi dhe dhurimi i gjakut nga një venë për biokimi. Idealisht, këto dy procedura duhet të bëhen në të njëjtën ditë për të marrë rezultate më të sakta.
Është më e rëndësishme të bëhet depistimi në tremujorin e parë për kategoritë e mëposhtme të grave:
- ata që kanë pasur 2 ose më shumë aborte ose lindje të parakohshme;
- ata që kishin një shtatzëni të humbur të mëparshme;
- që kanë të afërm ose fëmijë me sëmundje gjenetike;
- mosha mbi 35 vjeç;
- nëse një grua ka pasur një infeksion viral ose bakterial në fazat e hershme;
- nëse gruaja merrte medikamente që nuk duhet të merren nga gratë shtatzëna;
- nëse gruaja shtatzënë është në marrëdhënie të ngushta familjare me babanë e fëmijës;
- që ka një punë "të dëmshme";
- me varësinë ndaj alkoolit, duhanit dhe drogës.
Cilat patologji zbulohen në ekzaminimin e parë.
Në depistimin në tremujorin e parë, kryhen studime për të identifikuar patologji të tilla:
- Sindroma Down. Kjo është një patologji kromozomale, kur në çiftin e 21-të të kromozomeve, në vend të dy, ka tre kromozome. Kjo sindromë nuk është e rrallë, ka 1 rast në 700 fetuse. Rreziku i zhvillimit të kësaj sindrome rritet me moshën e nënës.
- sindroma Patau.Është gjithashtu një patologji kromozomale, kur ka një kopje shtesë të kromozomit 13 në qeliza. Frekuenca e lindjes së fëmijëve me këtë sindromë është 1 në 7000 ose 10000. Fëmijët e lindur me këtë patologji në shumicën e rasteve vdesin para moshës 1 vjeç, sepse kanë anomali shumë të rënda zhvillimore.
- Sindroma Edwards. Kjo është një sëmundje kromozomale, kur ka tre kromozome në çiftin e 18-të të kromozomeve. Me këtë patologji, ka shumë keqformime të ndryshme. Kjo sindromë shfaqet në 1 fëmijë në 5000-7000.
- sindromi Smith-Opitz. Kjo është një sëmundje trashëgimore që shkaktohet nga mutacionet e gjeneve. Kjo çrregullon metabolizmin e kolesterolit, i cili është i nevojshëm për embrionin për zhvillimin e duhur të trurit, sistemit nervor, gjymtyrëve dhe funksioneve të tjera të rëndësishme. Frekuenca e sëmundjes është 1 në 20,000-30,000.
- triploidi. Kjo është një anomali e rrallë kromozomale. Në këtë rast, në vend të 46 kromozomeve të nevojshme (23 nga babai, 23 nga nëna), fetusi ka 69 kromozome. Në shumicën e rasteve, shtatzënitë e tilla përfundojnë me abort, më rrallë fëmijët lindin të gjallë, por me çrregullime të shumta.
- sindromi de Lange. Shkaku i kësaj sëmundjeje janë mutacionet e gjeneve. Dëmtimi i organeve të brendshme mund të jetë me ashpërsi të ndryshme.
- Omfalocele. Ky është një keqformim i rëndë kur organet e zgavrës së barkut të fëmijës (zorrët dhe mëlçia) janë jashtë, në kordonin e kërthizës, i cili është i zgjeruar.
- Patologjia e tubit nervor.
Koha e ekzaminimit në tremujorin e parë dhe përgatitja për të.
Ekzaminimi i parë duhet të bëhet nga fillimi i javës së 10-të deri në fund të javës së 13-të. Dhe është më mirë ta bëni atë në javën 11-12. Mjeku gjinekolog do t'ju tregojë momentin më të mirë, bazuar në datën e menstruacioneve të fundit.
Ekzaminimi i parë pas 13 javësh nuk mund të konsiderohet më i besueshëm.
Përgatitja për një ultratinguj. Kjo procedurë mund të bëhet në dy mënyra: transvaginale dhe abdominale.
Metoda transvaginale konsiderohet më e saktë se ekografia përmes barkut. Një ultratingull i tillë bëhet me një sensor të veçantë që futet në vaginë. Në këtë rast, në sensor vendoset një prezervativ, i cili lubrifikohet me një xhel të veçantë. Në një ultratinguj të tillë, përcaktohet nëse ekziston një kërcënim i abortit, nëse ekziston një kërcënim i shkëputjes së placentës. Përgatitja e veçantë për një ultratinguj të tillë nuk kërkohet, ajo bëhet në një fshikëz të zbrazët.
Nëse preferoni të bëni një ekografi abdominale (përmes murit të barkut), do t'ju duhet të mbushni fshikëzën tuaj. Për ta bërë këtë, gjysmë ore para studimit, pini 0,5-1 l ujë pa gaz dhe mos shkoni në tualet. Për ultratinguj në tremujorin e dytë, nuk keni më nevojë ta bëni këtë. Është e dëshirueshme që zorrët të jenë bosh. Kjo është, të paktën 4 orë para ultrazërit, nuk keni nevojë të hani.
Përgatitja për marrjen e mostrave të gjakut.
Në mënyrë që rezultati të jetë sa më i saktë, duhet të ndiqni rregulla të rëndësishme. Së pari, dhuroni gjak në stomak bosh. Kjo do të thotë që të paktën 6 orë para këtij studimi, nuk mund të hani. Mund të pini pak ujë, por mos u hutoni.
Së dyti, një ose dy ditë para dorëzimit të kësaj analize, duhet të "uleni" në një dietë të veçantë. Në këtë ditë, nuk mund të hani asgjë të tymosur, yndyrore, të skuqur, pikante. Dhe gjithashtu përjashtoni çokollatën, agrumet, ushqimet e detit.
Nga rruga, është më mirë të përjashtoni krejtësisht çokollatën, agrumet, luleshtrydhet nga dieta e grave shtatzëna, në mënyrë që fëmija të mos jetë i prirur ndaj alergjive. Ju nuk mund të hani ushqime të yndyrshme, sepse do të jetë e pamundur të merrni serum normal nga gjaku juaj dhe paratë për biokiminë do të shpërdorohen.
Ju duhet të vini për të dhuruar gjak me rezultatet e një ekografie, sepse treguesit në analizën e gjakut janë të lidhura ngushtë me moshën e shtatzënisë. Rezultatet e biokimisë do t'i merrni për një javë e gjysmë.
Deshifrimi i rezultateve të shqyrtimit të parë.
Normat e ultrazërit në tremujorin e parë.

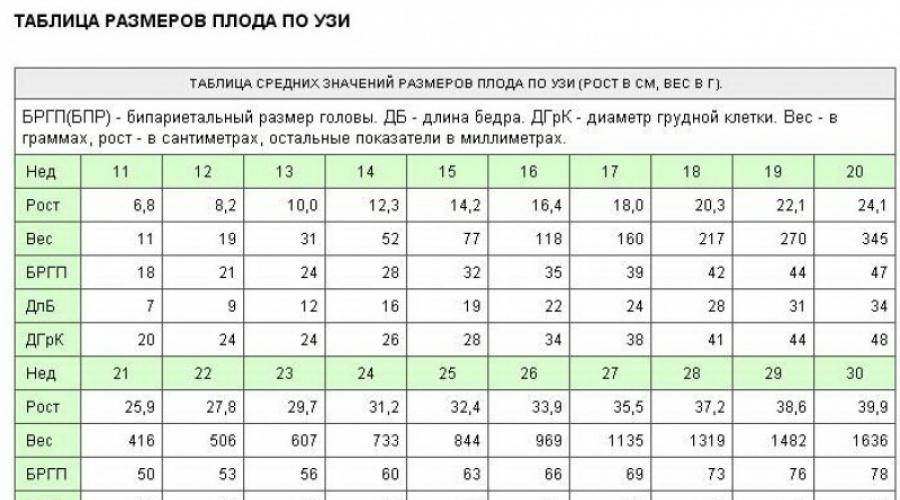
Madhësia koksik-parietale e fetusit (KTR). Shkalla varet nga kohëzgjatja e shtatzënisë. Në tabelë, shihni normat për këtë tregues.
Trashësia e hapësirës së jakës (TVP). Ky tregues konsiderohet shumë i rëndësishëm në ekzaminimin për çrregullime gjenetike.
Madhësia e TVP më shumë se 3 mm mund të konsiderohet si rrezik i zhvillimit të sindromës Down ose sindromës Edwards.
Kocka e hundës.
Ky tregues konsiderohet shumë i rëndësishëm, sepse në sindromën Down kjo kockë nuk zbulohet në fazat e hershme.
Normalisht, në javën 10-11, kjo kockë zbulohet tashmë në ultratinguj, por nuk matet. Në javën 12-13, kocka e hundës duhet të jetë së paku 3 mm. Nëse ky tregues është më pak se normal, dhe zona e jakës është më e madhe, atëherë kjo mund të tregojë zhvillimin e sindromës Down.
Shkalla e zemrës (HR) e fetusit.
Madhësia biparietale (BDP)është distanca ndërmjet tuberkulave parietale.
Gjithashtu, ekografia mat madhësinë e organeve të brendshme, vlerëson gjendjen dhe placentën previa dhe shikon enët e kërthizës. Një ekografi do të përcaktojë moshën e saktë të shtatzënisë.
Deshifrimi i rezultateve të një testi gjaku për hormonet.
Pas ultrazërit, do t'ju duhet të dhuroni gjak nga një venë për hormonet. Lexoni këtu normat për analizën biokimike të gjakut në tremujorin e parë. Këtë herë, gjaku ekzaminohet për dy shënues - β-hCG (gonadotropina korionike njerëzore) dhe PAPP-A (proteina A e lidhur me shtatzëninë).
Gonadotropina korionike.
Nëse nivelet e këtij hormoni ulur, atëherë kjo tregon një patologji të placentës ose një rrezik të shtuar të sindromës Edwards. E rritur sasia e këtyre hormoneve mund të jetë me zhvillimin e sindromës Down. Dhe gjithashtu ky hormon do të jetë më se normal gjatë shtatzënisë me binjakë.
RAPP-A. Kjo është një proteinë që prodhohet nga placenta. Sasia e këtyre proteinave rritet me moshën gestacionale.
Gjithashtu, kur analizojnë gjakun, ata llogarisin koeficientin MoM. Normalisht, ky koeficient është 0,5-2,5 në këtë fazë të shtatzënisë. Nëse shtatzënia është binjake, atëherë mami mund të jetë deri në 3.5.
Nëse MoM është nën 0.5 - kjo interpretohet si rrezik për të zhvilluar sindromën Edwards, MoM mbi 2.5 - rreziku i zhvillimit të sindromës Down.
Si llogaritet rreziku i patologjive të lindura në fetus?
Pasi të keni kaluar kontrollin, duhet t'ju jepen rezultatet e ekzaminimit. Këto rezultate duhet të tregojnë rreziqet për çdo sindromë individuale. Për shembull, sindroma Down është një rrezik prej 1:380. Kjo do të thotë se gratë me të njëjtat rezultate të depistimit lindin 1 fëmijë të sëmurë në 380 të shëndetshëm.
Një llogaritje e tillë bëhet duke përdorur një program të veçantë kompjuterik, në të cilin futen të dhënat tuaja me ultratinguj, rezultatet e një testi biokimik të gjakut, si dhe mosha, karakteristikat individuale të trupit, sëmundjet dhe patologjitë shoqëruese dhe faktorët e dëmshëm. Dhe tashmë në totalin e të gjithë këtyre parametrave, programi llogarit rreziqet.
Besohet se rreziku i 1:250-1:380 është i lartë. Në këtë rast, ata gjithmonë referohen për një konsultë me një gjenetist. Për një diagnozë të saktë, prindërve do t'u ofrohet t'i nënshtrohen studimeve shtesë: amniocentezë ose biopsi të vileve korionike. Këto studime mund të jenë kërcënuese për jetën për fëmijën (1% e fëmijëve vdesin pas një ndërhyrjeje të tillë). Por pas amniocentezës, me garanci gati 100%, do t'ju thuhet nëse fëmija është i shëndetshëm apo jo.
Nëse rreziku i patologjive është i ulët, atëherë në tremujorin e dytë gruaja shtatzënë do të dërgohet për kontrollin e dytë rutinë.
Çfarë ndikon në rezultatet e ekzaminimit.
Siç shkrova më lart, rezultatet e shqyrtimit mund të jenë të gabuara. Ka faktorë që mund të ndikojnë në rezultatin përfundimtar.
- Nëse një grua shtatzënë ka obezitet, atëherë sasia e hormoneve do të rritet, megjithëse kjo nuk tregon një patologji të fetusit. Dhe në rast të peshës shumë të vogël të nënës së ardhshme, sasia e hormoneve do të jetë më e vogël se normalja.
- Me diabet në tremujorin e parë, sasia e hormoneve do të jetë nën normale. Në këtë rast, rezultatet e testit të gjakut do të jenë jo të besueshme.
- Nëse një grua është shtatzënë me binjakë, atëherë i bëhet vetëm një ekografi, sepse nuk dihen normat e sakta për hormonet.
- Nëse shtatzënia ka ndodhur si rezultat i IVF, niveli i hCG do të jetë më i lartë se normali dhe PAPP do të jetë më i ulët.
- Mund të ndikojë edhe gjendja emocionale e gruas së ekzaminuar. Prandaj, është më mirë të mos mendoni për të këqijat, por të përshtateni me rezultate të mira dhe të mos shqetësoheni.
Karakteristikat e ekzaminimit në tremujorin e parë.
Ekzaminimi me ultratinguj për sindromën Down.
Në këtë sëmundje, në 70% të rasteve në tremujorin e parë, kocka e hundës nuk është e dukshme. Por duhet të dini se ndonjëherë kjo kockë mund të mos përcaktohet te fëmijët e shëndetshëm. Zona e jakës është më shumë se 3 mm. Shkelje e rrjedhjes së gjakut në rrjedhën venoze. Rrahje të shpejta të zemrës, zmadhimi i fshikëzës. Nofulla e sipërme është më e vogël se normalja. Tiparet e fytyrës zbuten.
Sindroma Edwards.
Rrahjet e zemrës nën normale. Kocka e hundës nuk është e përcaktuar. Një arterie kërthizë në vend të dy. Ekziston një omfalocele (kur disa nga organet e brendshme janë jashtë në qeskën herniale).
sindromi Patau.
Zhvillimi i trurit është i dëmtuar. Rrahjet e zemrës u përshpejtuan. Omfalocele. Madhësia e fetusit është më e vogël se sa pritej në këtë kohë.
Ekzaminimi i tremujorit të parë bëhet më së miri në një vend për të marrë rezultatet më të besueshme. Përgatitja e duhur për shqyrtimin dhe një qëndrim pozitiv gjithashtu luajnë një rol të rëndësishëm. Mos harroni se shqyrtimi nuk është një diagnozë. Dhe në rast të rritjes së rreziqeve, vetëm studimet shtesë do të ndihmojnë në përcaktimin e së vërtetës.
Metoda moderne e ekzaminimeve gjatë shtatzënisë parashikon që nëna e ardhshme duhet tri herë kalojnë - një herë në secilin nga tremujorët. Dhe megjithëse vetë termi është pak i frikshëm me emrin e tij të pazakontë mjekësor "të tmerrshëm", nuk ka asgjë alarmante apo të pazakontë në të. Ekzaminimi është vetëm një ekzaminim i përgjithshëm gjithëpërfshirës i një gruaje shtatzënë dhe një fetusi për të përcaktuar tregues të ndryshëm dhe për të identifikuar devijimet e mundshme.
Përgatitja e skriningut
Kryerja e ekzaminimit të parë gjatë shtatzënisë kërkon përgatitje të kujdesshme dhe respektim të një sërë kërkesash dhe rekomandimesh. Me kalimin e ekzaminimeve dhe tremujorëve të mëvonshëm, lista e masave përgatitore do të bëhet shumë më e vogël.
Para ekzaminimit të parë prenatal, një grua duhet të bëjë sa më poshtë:
- brenda një dite para ekzaminimit, refuzoni të përdorni ushqime të mundshme (agrume, fruta deti, etj.);
- përmbahen nga ushqimet e skuqura dhe të yndyrshme;
- në mëngjes para ekzaminimit, përmbahuni nga mëngjesi deri në momentin e marrjes së mostrës së gjakut për analizë;
- në përgatitje për kalimin e barkut (përmes barkut), mbushni fshikëzën me lëng duke pirë 0,5 litra ujë pa gaz gjysmë ore para ekzaminimit.
informacion Përveç kësaj, është e dëshirueshme të kryhen procedurat e zakonshme të higjienës, duke përjashtuar përdorimin e kozmetikës me aromë ose produkteve higjienike.
Vlerat standarde
Gjatë kalimit të shfaqjes së parë, e veçantë kushtojini vëmendje në në vijim treguesit dhe pajtueshmërinë e tyre vlerat standarde të rekomanduara.
Ky lloj ekzaminimi është i përshkruar për gratë që janë diagnostikuar me 11-13 javë shtatzënie. Faza fillestare e shqyrtimit të parë gjatë shtatzënisë është një ekzaminim me ultratinguj. Pas kësaj, gruaja shtatzënë dërgohet për një analizë biokimike gjaku.
Ngjarje të tilla bëjnë të mundur identifikimin e defekteve gjenetike, patologjitë në strukturën e embrionit dhe reagimin ndaj tyre në kohën e duhur.
Si të përgatitemi për shfaqjen e parë?
Procedura në shqyrtim përfshin dy lloje ekzaminimesh, secila prej të cilave kërkon një përgatitje të caktuar.
ultratinguj
Mund të bëhet në dy mënyra:
- E jashtme (abdominale). Jepet me fshikëz të mbushur plot, prandaj 30-60 minuta para fillimit të procedurës, gruaja shtatzënë duhet të pijë të paktën gjysmë litër ujë të pastruar pa gaz, ose të mos urinojë 3-4 orë para fillimit të ekografisë. .
- Vaginale. Ky lloj ekzaminimi nuk kërkon përgatitje të veçantë. Disa klinika kërkojnë që pacientët të vijnë në takim me pelenën e tyre, dorezat sterile dhe një prezervativ për transduktorin e ultrazërit. E gjithë kjo mund të blihet në pothuajse çdo farmaci.
(test i dyfishtë)
Ai parashikon masat e mëposhtme përgatitore, duke injoruar të cilat mund të ndikojnë ndjeshëm në rezultatet e testit:
- 2-3 ditë para analizës, një grua shtatzënë duhet të përmbahet nga ushqimet yndyrore, të kripura (mish, ushqim deti), agrume dhe çokollatë. E njëjta gjë vlen edhe për multivitamina.
- Gjaku duhet të dhurohet në stomak bosh. Vakti i fundit duhet të jetë të paktën 4 orë para testit.
- Mjekët gjithashtu këshillojnë që të përjashtohen marrëdhëniet seksuale disa ditë para ekzaminimit.
Si shkon dhe çfarë tregon depistimi i parë tek gratë shtatzëna?
Lloji i caktuar i ekzaminimit duhet të fillojë me. Në fund të fundit, është diagnostikimi me ultratinguj ai që bën të mundur përcaktimin e saktë të moshës së shtatzënisë - dhe kjo shumë e rëndësishme për fazën e dytë të shqyrtimit: testi i dyfishtë. Në fund të fundit, treguesit e normës së gjakut, për shembull, për 11 dhe 13 javë do të jenë të ndryshëm.
Përveç kësaj, nëse një skanim me ultratinguj zbulon zbehjen e fetusit ose praninë e anomalive serioze në të, nuk do të ketë nevojë për një test biokimik gjaku.
Kështu, në momentin e kalimit të fazës së dytë të depistimit të parë, gruaja shtatzënë duhet të ketë në dorë konkluzionin e mjekut ekografik.
Procedura me ultratinguj
Lloji i ekzaminimit në shqyrtim favorizon identifikimin e defekteve të tilla fizike të fetusit:
- vonesa në zhvillim.
- Prania e patologjive serioze.
Gjithashtu falë ultrazërit përcaktohet mosha e shtatzënisë, caktohet numri i fetuseve në mitër, data e përafërt e lindjes.

Në të tretën e parë të shtatzënisë, në një aparat ekografik kontrollohen treguesit e mëposhtëm:
- Distanca nga koksiku në pjesën parietale të kokës. Ky parametër quhet edhe madhësia koksigeal-parietale (KTR). Në javën e 11-të të shtatzënisë, CTE ndryshon brenda 42-50 mm, në javën e 12-të - 51-59 mm, në javën e 13-të - 62-73 mm.
- Madhësia e kockës së hundës. Në javën e 11-të, nuk vizualizohet. Në 12-13 javë, parametrat e tij janë më shumë se 3 mm.
- Distanca midis tuberkulave të rajonit parietal, ose madhësia biparietale (BDP). Normalisht, ky tregues duhet të jetë 17 mm në javën e 11-të; 20 mm në 12 javë; 26 mm në javën e 13-të të shtatzënisë.
- Perimetri i kokës së embrionit.
- Distanca nga balli në pjesën e pasme të kokës.
- Struktura e trurit, simetria dhe madhësia e hemisferave të saj, cilësia e kafkës së mbyllur.
- Frekuenca e zemrës (HR). Me anë të këtij parametri mund të zbulohet aritmia kardiake. Gjatë matjes së ritmit të zemrës, sonografi duhet të jetë shumë i kujdesshëm: për shkak të kohëzgjatjes së shkurtër të shtatzënisë, mund të ngatërrohet pulsimi i enëve të pacientit me rrahjet e zemrës së embrionit. Normalisht, treguesi në fjalë varion ndërmjet: 153-177 në javën e 11-të të shtatzënisë; 150-174 - në javën e 12-të; 147-171 - më 13.
- Parametrat e zemrës dhe arterieve të saj.
- Struktura e femurit, shpatullës, tibisë.
- Distanca midis sipërfaqes së brendshme dhe të jashtme të lëkurës së qafës, ose trashësia e hapësirës së jakës (TVP). Normalisht, ky tregues do të jetë: në javën e 11-të të shtatzënisë 1.6-2.4 mm; në javën e 12-të - 1,6-2,5 mm; në javën e 13-të - 1.7-2.7 mm.
- Struktura e korionit (placentës), vendndodhja e tij. Me zbulimin e eksfolimit të korionit, përcaktohen vëllimet e tij dhe nëse ka një tendencë për përparim. Një fenomen i ngjashëm mund të provokojë njolla dhe ankesa të një gruaje shtatzënë për dhimbje.
- Forma dhe madhësia e qeses së verdhë veze, cilësia e furnizimit të kordonit të kërthizës me enë. Qesja e të verdhës normalisht zvogëlohet në madhësi deri në javën e 12-të të shtatzënisë dhe në momentin e diagnostikimit me ultratinguj, duhet të jetë një neoplazi cistike e vogël (4-6 mm) me formë të rrumbullakosur.
- Struktura e mitrës, shtojcat e saj. Vëmendje e veçantë i kushtohet vezoreve: në fazat e mëvonshme të shtatzënisë është problematike ekzaminimi i tyre.
Në kohën e ekografisë së parë depistuese fetusi duhet të pozicionohet në mënyrë korrekte në mënyrë që specialisti të kryejë një kontroll cilësor dhe të bëjë matjet e nevojshme.
Nëse fëmija nuk është pozicionuar në mënyrë korrekte, pacientit i kërkohet të rrokulliset nga shpina në anën e saj, të kollitet ose të shtrihet.
Test i dyfishtë (normat dhe interpretimi)
Për këtë lloj ekzaminimi përdoret gjaku nga vena, i cili merret me stomakun bosh.

Ekzaminimi biokimik është i nevojshëm për të përcaktuar parametrat e mëposhtëm:
1. Shtatzënia me proteina (PAAP) -A )
Kjo proteinë prodhohet nga placenta dhe rritet me rrjedhën e shtatzënisë.
Normalisht, treguesit e kësaj proteine do të jenë si më poshtë:
- 11-12 javë: 0,77-4,76 mjaltë / ml.
- 12-13 javë: 1,04-6,01 mU / ml.
- 13-14 javë: 1,48-8,54 mU / ml.
Një sasi e reduktuar e PAAP-A mund të jetë për shkak të devijimeve të mëposhtme:
- Ekziston një kërcënim për abort.
- Embrioni në zhvillim ka sindromën Down, sindromën Edwards ose një sëmundje tjetër gjenetike.
Një rritje në nivelin e PAAP-P në gjakun e një nëne të ardhshme shpesh nuk ka një vlerë të rëndësishme diagnostike.
2. Sasitë e gonadotropinës korionike njerëzore (hCG)
Ky hormon prodhohet në javët e para të shtatzënisë, duke arritur një nivel maksimal në javën e 12-të të shtatzënisë, pas së cilës sasia e hormonit në fjalë ulet.
Duke studiuar treguesit e sasisë së hCG në gjakun e një gruaje shtatzënë, është e mundur të përcaktohet prania / mungesa e anomalive kromozomale.
Në fletën e përfundimit, ky parametër shkruhet në kolonën "falas β-hCG".
Në tremujorin e parë të shtatzënisë, norma e këtij hormoni është si më poshtë:
- Java e 11-të: 17.3-130.2 ng / ml.
- Java e 12-të: 13,3-128,4 ng / ml.
- Java e 13-të: 14,3-114,7 ng / ml.
Nivelet e ngritura të hCG mund të tregojnë disa fenomene:
- Një fetus në zhvillim ka sindromën Down.
- Nëna e ardhshme ka diabet.
- Gruaja shtatzënë vuan nga toksikoza e rëndë.
Një rënie në nivelin e hormonit në fjalë mund të ndodhë në sfondin e faktorëve të mëposhtëm:
- Ekziston rreziku i abortit.
- Shtatzënia formohet jashtë zgavrës së mitrës
- Dështimi i placentës për të kryer funksionet e saj themelore.
- Fetusi ka sindromën Edwards.
Cilat patologji mund të zbulohen në depistimin e tremujorit të parë?
Në tre muajt e parë të shtatzënisë, nëpërmjet ekzaminimeve, mund të identifikohen ose dyshohen për praninë e sëmundjeve të mëposhtme:
- Gabime në strukturën e tubit nervor (meningocele).
- Sindroma Down. Prevalenca e kësaj sëmundjeje: 1:700. Zbulimi në kohë i kësaj patologjie bëri të mundur uljen e lindshmërisë së foshnjave të sëmura (1 në 1100 raste).
- Hernia e kërthizës (omfalocele). Ekzaminimi me ultratinguj tregon se organet e brendshme janë në qeskën herniale, dhe jo në zgavrën e barkut.
- Sindroma Edwards (1:7000). Karakterizohet nga një ulje e rrahjeve të zemrës, omfalocele, numri i pamjaftueshëm i enëve të gjakut në kordonin e kërthizës, mungesa (pamundësia për të vizualizuar) kockën e hundës. Gratë shtatzëna mbi 35 vjeç janë në rrezik.
- triploidi. Me këtë patologji, në vend të 46, ka 69 kromozome në një vezë të fekonduar. Një fenomen i tillë mund të ndodhë për shkak të një strukture të gabuar të vezës, ose kur dy spermatozoa depërtojnë në një vezë. Shpesh, me anomali të tilla, gratë nuk lindin fetus, ose lindin fëmijë të vdekur. Në ato raste të rralla kur ishte e mundur të lindte një fëmijë i gjallë, periudha e jetës së tij kufizohet në disa ditë/javë.
- Sëmundja Patau (1:10000). Ekografia konstaton vonesë në strukturën e trurit, kockave tubulare, rritje të rrahjeve të zemrës, omfalocele. Shpesh, foshnjat që lindin me një diagnozë të ngjashme jetojnë maksimumi dy muaj.
- Sindroma Smith-Lemli-Opitz (1:30000). Është rezultat i çrregullimeve gjenetike, për shkak të të cilave asimilimi cilësor i kolesterolit është i pamundur. Patologjia në shqyrtim është e aftë të provokojë shumë keqformime në zhvillim, më të rëndat prej të cilave janë gabimet në funksionimin e trurit dhe organeve të brendshme.
Për të konfirmuar disa nga patologjitë e mësipërme, kërkohet masat shtesë diagnostikuese, dhe ne shumicen e rasteve jane invazive.

Çfarë mund të ndikojë në rezultatet, dhe a mund të bëjë një gabim mjeku në ekzaminimin e parë?
Depistimi për tremujorin e parë të shtatzënisë ka disavantazhe të caktuara.
Nga ana tjetër, është ende e nevojshme të kryhet një ekzaminim: zbulimi në kohë i një patologjie të veçantë do të bëjë të mundur ndërprerjen e shtatzënisë (nëse fetusi është me anomali të rënda), ose të merren masa për të ruajtur shtatzëninë (nëse ka një kërcënim).
Në çdo rast, do të jetë e dobishme për çdo nënë të ardhshme të dijë se rezultatet e rreme pozitive të shqyrtimit mund të ndodhin në situatat e mëposhtme:
- ECO. Me inseminim artificial, parametrat e pjesës okupitale të embrionit do të jenë 10-15% më të larta se normalja. Një test i dyfishtë do të tregojë një sasi të shtuar të hCG dhe një nivel të ulët (deri në 20%) të PAAP-A.
- Pesha e nënës së ardhshme: dobësia e rëndë është pasojë e uljes së sasisë së hormoneve dhe me obezitet vërehet fenomeni i kundërt.
Ekzaminimi skrining - një grup procedurash për të parashikuar keqformimet e evolucionit të embrionit. Ngjarja përfshin kontrollin me ultratinguj dhe një test biokimik gjaku. Rezultatet e shqyrtimit të parë të tremujorit të parë janë një pjesë shumë e rëndësishme e kompleksit të masave për të kontrolluar rrjedhën e shtatzënisë.
Pritja e një fëmije shoqërohet gjithmonë me emocione të gëzueshme. Jo çdo grua është e gatshme të durojë lajmin e lindjes së një fëmije të sëmurë.
E rëndësishme! Procedura e parë kryhet nga 11 javë deri në 13 javë dhe 6 ditë nga momenti i fekondimit të vezës. Ekografia - diagnostikimi është një metodë efektive dhe e saktë që zbulon në kohë patologjinë e shtatzënisë dhe devijimet në zhvillimin e fetusit nga norma.
Shpesh një familje e re nuk është e përgatitur për shfaqjen e një fëmije me nevoja specifike.
Ekzaminimi i tremujorit të parë mundëson shmangien e komplikimeve të mundshme në lindje dhe parashikimin e besueshëm të lindjes së një fëmije me çrregullime kromozomale.

Diagnostifikimi me ultratinguj zbulon defekte në gjenom:
- Sëmundja Down. Trashësia e palosjes së zonës së jakës tejkalon normën. Rrahjet e zemrës shpejtohen, kocka e hundës shkurtohet, hendeku midis syve rritet.
- Anomalitë në zhvillimin e tubit nervor. Në grupin e anomalive të rënda kromozomale bëjnë pjesë spina bifida, mosfusioni i shtyllës kurrizore, anomalitë e shtyllës kurrizore dhe indeve të trurit.
- Lokalizimi i organeve të barkut në një formacion hernial në murin e barkut (omfalocele).
- sindroma Patau. Kompleksi i simptomave përfshin një rritje të shpeshtësisë së kontraktimeve të zemrës, moszhvillimin e sistemit skeletor, omfalocele, patologjinë e trurit, një rritje të fshikëzës. Fëmija rrallë jeton pas 12 muajsh.
- Sindroma Edwards. Ulja e rrahjeve të zemrës, prania e një arterie kërthizore (normale - 2), omfalocela, kockat e hundës nuk janë të dukshme. Foshnjat vdesin brenda një viti.
- triploidi. I shoqëruar nga anomali të shumta të trurit. Ulje e rrahjeve të zemrës, omfalocele, zmadhimi i legenit të veshkave.
- Sëmundja De Lange. Rreziku i origjinës gjenomike të anomalisë arrin në 25%. Zhvillimi i fëmijës shoqërohet me prapambetje mendore progresive.
- Kompleksi i simptomave Smith - Opitz. Shkaqet trashëgimore të proceseve metabolike. Shoqërohet me keqformime mendore, autizëm, çrregullime neurologjike, patologji të regjionit kraniofacial.
- Sëmundja Turner. Rritja e rrahjeve të zemrës, vonesa e rritjes intrauterine.
Duke refuzuar ekzaminimin me ultratinguj, nëna dhe babai i ardhshëm duhet të jenë të vetëdijshëm për përgjegjësinë për fëmijën që do të lindë. Lajmi se nuk ka mundësi për anomali kromozomale të fetusit, i mundëson një gruaje të shijojë pa merak pritshmërinë e mëmësisë.
Çfarë do të tregojë?
Procedura në vazhdim transvaginale ose transabdominale mënyrë. Në rastin e dytë, ngjarja kryhet me një fshikëz të mbushur.

Bazuar në rezultatet e sondazhit, specialisti analizon tregues të rëndësishëm:
- KTP - hendeku midis koksikut dhe kockës parietale.
- BDP - hendeku midis tuberkulave të kurorës (treguesi biprindëror).
- Distanca midis kockave okupitale dhe ballore.
- Struktura e trurit, simetria e tyre.
- Trashësia e palosjes së zonës së jakës (TVP).
- Numri i rrahjeve të zemrës për njësi të kohës (HR).
- Madhësia e kockave tubulare të embrionit (humerus, femur, këmbë, parakrah).
- Lokalizimi i organeve (zemres dhe stomakut).
- Përqindjet e zemrës dhe enëve kryesore.
- Vlerësimi i shtresës dhe lokalizimi i placentës.
- Sasia e lëngut amniotik.
- Numri i enëve në kordonin e kërthizës.
- Patologjia e organeve gjenitale të brendshme.
- Vlerësimi i tonit të mitrës.
 Gjatë diagnostikimit, mjeku ekzaminon strukturën e embrionit, duke krahasuar distancën koksigeal-parietale (KTR) me moshën e diagnostikuar gestacionale.
Gjatë diagnostikimit, mjeku ekzaminon strukturën e embrionit, duke krahasuar distancën koksigeal-parietale (KTR) me moshën e diagnostikuar gestacionale.
Për një diagnozë të besueshme, CTE duhet të kalojë 45 mm.
Një rritje në madhësi në krahasim me standardin mund të jetë për shkak të zhvillimit të një fetusi të madh. Një rënie në CTE tregon një shtatzëni të humbur, një kërcënim për abort, infeksione në trupin e nënës dhe anomali kromozomale.
Nëse dyshohet për një vlerësim të gabuar të moshës gestacionale, pas 10 ditësh përshkruhet një ekografi e dytë, evolucioni i fetusit monitorohet në dinamikë. Për të parandaluar një tragjedi, një gruaje i përshkruhet ekzaminimi me ultratinguj për tremujorin e 1 të shtatzënisë.
Dekodimi dhe normat
TVP është një simptomë e rëndësishme për diagnozën e sindromës Down. Indeksi trashësia e hapësirës së jakës përcaktohet nga trashësia e palosjes së qafës së formuar midis qafës dhe lëkurës së fetusit. Mospërputhja midis madhësisë dhe moshës gestacionale tregon rrezikun e zhvillimit të një fetusi me anomali gjenomike.
Treguesit e mëposhtëm konsiderohen normalë për ekzaminimin e parë në tremujorin e parë.
Tabela 1. Normat e shqyrtimit të parë të tremujorit të parë.
| Ne marrim afatin, javë | Mesatar Vlera e KTP, mm | TVP, mm | Kocka e hundës, mm | Ritmi i zemrës në minutë | BPR, mm |
| 10 | 33 – 41 | deri në 2.2 | të dukshme | 161 – 179 | 14 |
| 11 | deri në 50 | deri në 2.4 | të dukshme | 153 – 177 | 17 |
| 12 | deri në 59 | deri në 2.5 | mbi 3 | 150 – 174 | 20 |
| 13 | jo më shumë se 73 | deri në 2.7 | mbi 3 | 147 – 171 | 26 |
Një vlerë e rëndësishme diagnostike është BDP, ose distanca midis mureve të kockave parietale, e cila karakterizon madhësinë e kokës së fetusit. Vlerat e mëdha të BDP-së tregojnë një fetus të madh, diagnoza e hershme ju lejon të përgatiteni për lindjen e fëmijës.
Përveç kësaj, BDP mund të tregojë patologji të trurit si hernia cerebrale, hidrocefalus. Një devijim në rënie tregon keqformime. Patologjitë e mundshme manifestohen nga formimi i gabuar i kockave të hundës, një shkelje e ritmit të zemrës. Duke ekzaminuar punën e zemrës, mjeku diagnostikon keqformime të zemrës së fëmijës së palindur.
Pasojat dhe shkaqet e devijimeve
Informacioni i marrë i nënshtrohet analizës kompjuterike, e cila përcakton probabilitetin e lindjes së një fëmije me një patologji gjenomike. Rreziku i patologjisë ka tre shkallë– niveli i ulët, pragu, i lartë.
Probabiliteti i lartë konsiderohet të jetë 1:100. Kjo do të thotë se çdo e qindta grua me tregues të tillë do të lindë një fëmijë me anomali zhvillimore. Në këtë rast, familja vendos se sa të nevojshme janë rezultatet e një ekzaminimi invaziv, i cili rrit rrezikun e ndërprerjes së shtatzënisë.
Vlerat e pragut përcaktojnë rrezikun e sëmundjes në intervalin nga 1:100 deri në 1:350. Një rast i tillë kërkon konsultim me një gjenetist për të specifikuar rrezikun.
Shumica dërrmuese e grave shtatzëna kanë norma mbi 1: 350, që është një tregues i favorshëm për foshnjën dhe nënën.
 Nëse rezultatet negative të biokimisë së gjakut konfirmojnë diagnozën e anomalive gjenomike në zhvillimin e fetusit, gruas i ofrohet një ndërprerje mjekësore e shtatzënisë.
Nëse rezultatet negative të biokimisë së gjakut konfirmojnë diagnozën e anomalive gjenomike në zhvillimin e fetusit, gruas i ofrohet një ndërprerje mjekësore e shtatzënisë.
Është e nevojshme të merrni këshillën e një gjenetisti të kualifikuar i cili rekomandon një ekzaminim invaziv (kampionimi i vileve korionike).
Procedura ka një rrezik të ulët të abortit, duke vendosur patologjinë e fetusit në 13 javë.
Konfirmimi i keqformimeve kërkon një vendim specifik. Me pëlqimin e pacientit, ndërprerja e shtatzënisë kryhet në një periudhë prej 14 deri në 16 javë. Rezultatet që janë të ndryshme nga standardi vërehen për një sërë arsyesh:
- obeziteti, pesha e ulët e nënës;
- shtatzënia e shumëfishtë;
- historia e diabetit mellitus;
- kryerja e amniocentezës (testi i lëngut amniotik) më pak se 2 javë para ekzaminimit;
- gjendja negative psiko-emocionale e pacientit mund të ndikojë në rezultatet.
konkluzioni
Vonesa në ekzaminimin ekografik të tremujorit të parë të shtatzënisë nuk lë kohë për të marrë një vendim të informuar. Nëse mosha e shtatzënisë i kalon 20 javë, për arsye mjekësore kryhet lindje artificiale, e cila ndikon negativisht në gjendjen emocionale të gruas dhe familjarëve.

Rezultatet e shqyrtimit mund të priten brenda 3 javësh. Klinikat private e kryejnë studimin në 2 javë. Periudha prej 10 deri në 12 javë është periudha optimale për ekografinë e parë si pjesë e depistimit të tremujorit të parë të shtatzënisë.
Pothuajse çdo grua shtatzënë ka dëgjuar diçka për kontrollin për tremujorin e parë të shtatzënisë (skrining prenatal). Por shpesh edhe ata që e kanë kaluar tashmë nuk e dinë se për çfarë saktësisht është përshkruar.
Dhe për nënat e ardhshme që ende nuk e kanë bërë këtë, kjo frazë në përgjithësi ndonjëherë duket e frikshme. Dhe frikëson vetëm sepse gruaja nuk e di se si bëhet, si të interpretojë rezultatet e marra më vonë, pse i duhet mjekut. Përgjigjet për këto dhe shumë pyetje të tjera në lidhje me këtë temë do të gjeni në këtë artikull.
Kështu, më shumë se një herë më është dashur të përballem me faktin se një grua, pasi kishte dëgjuar një shfaqje fjalësh të pakuptueshme dhe të panjohur, filloi të vizatonte në kokë fotografi të tmerrshme që e frikësuan, duke e bërë atë të dëshironte të refuzonte të kryente këtë procedurë. Prandaj, gjëja e parë që do t'ju tregojmë është se çfarë do të thotë fjala "skrining".
Screening (shqipje në anglisht - renditje) - këto janë metoda të ndryshme kërkimi që, për shkak të thjeshtësisë, sigurisë dhe disponueshmërisë së tyre, mund të përdoren masivisht në grupe të mëdha njerëzish për të identifikuar një sërë shenjash. Prenatal do të thotë prenatale. Kështu, mund të japim përkufizimin e mëposhtëm të konceptit të "skriningut prenatal".
Ekzaminimi i tremujorit të parë të shtatzënisë është një grup studimesh diagnostikuese të përdorura tek gratë shtatzëna në një moshë të caktuar gestacionale për të zbuluar keqformimet e rënda të fetusit, si dhe praninë ose mungesën e shenjave indirekte të patologjive fetale ose anomalive gjenetike.
Periudha e lejuar për shqyrtimin e tremujorit të parë është 11 javë - 13 javë dhe 6 ditë (shih). Skriningu nuk kryhet më herët apo më vonë, pasi në këtë rast rezultatet e marra nuk do të jenë informuese dhe të besueshme. Periudha më optimale konsiderohet të jetë 11-13 javë obstetrike të shtatzënisë.
Kush referohet për shqyrtimin e tremujorit të parë?
Sipas Urdhrit Nr. 457 të Ministrisë së Shëndetësisë të Federatës Ruse të vitit 2000, ekzaminimi prenatal rekomandohet për të gjitha gratë. Një grua mund ta refuzojë, askush nuk do ta çojë me forcë në këto studime, por ta bësh këtë është jashtëzakonisht e pamatur dhe flet vetëm për analfabetizmin dhe qëndrimin neglizhent të gruas ndaj vetes dhe mbi të gjitha ndaj fëmijës së saj.
Grupet e rrezikut për të cilët kontrolli prenatal duhet të jetë i detyrueshëm:
- Gratë që janë 35 vjeç ose më shumë.
- Prania e një kërcënimi për ndërprerjen e shtatzënisë në fazat e hershme.
- (e) aborte spontane në histori.
- Shtatzënia (të) e ngrira ose regresive (dhe e) në histori.
- Prania e rreziqeve në punë.
- Anomalitë kromozomale të diagnostikuara më parë dhe (ose) keqformimet e fetusit bazuar në rezultatet e shqyrtimit në shtatzënitë e kaluara, ose praninë e fëmijëve të lindur me anomali të tilla.
- Gratë që kanë pasur një sëmundje infektive në shtatzëninë e hershme.
- Gratë që morën barna që janë të ndaluara për gratë shtatzëna në fazat e hershme të shtatzënisë.
- Prania e alkoolizmit, varësia nga droga.
- Sëmundjet trashëgimore në familjen e një gruaje ose në familjen e babait të fëmijës.
- Jam e lidhur ngushtë me marrëdhënien mes nënës dhe babait të fëmijës.
Ekzaminimi prenatal në javën 11-13 të shtatzënisë përbëhet nga dy metoda kërkimore - ekzaminimi me ultratinguj i tremujorit të parë dhe ekzaminimi biokimik.
Ekografia e shqyrtimit
Përgatitja për studimin: Nëse ekografia kryhet në mënyrë transvaginale (sonda futet në vaginë), atëherë nuk kërkohet përgatitje e veçantë. Nëse ekografia kryhet në mënyrë transabdominale (sensori është në kontakt me murin e përparmë të barkut), atëherë studimi kryhet me fshikëz të plotë. Për ta bërë këtë, rekomandohet të mos urinoni 3-4 orë para tij, ose një orë e gjysmë para studimit, të pini 500-600 ml ujë pa gaz.
Kushtet e nevojshme për marrjen e të dhënave të besueshme të ultrazërit. Sipas normave, ekzaminimi i tremujorit të parë në formën e ultrazërit kryhet:
- Jo më herët se 11 javë obstetrike dhe jo më vonë se 13 javë e 6 ditë.
- KTR (madhësia koksik-parietale) e fetusit është jo më pak se 45 mm.
- Pozicioni i fëmijës duhet t'i lejojë mjekut të marrë në mënyrë adekuate të gjitha matjet, përndryshe, është e nevojshme të kolliten, të lëvizin, të ecin për një kohë në mënyrë që fetusi të ndryshojë pozicionin e tij.
Si rezultat i ultrazërit janë studiuar treguesit e mëposhtëm:
- KTR (madhësia koksige-parietale) - matet nga kocka parietale në koksik
- Perimetri i kokës
- BDP (madhësia biparietale) - distanca midis tuberkulave parietale
- Distanca nga kocka ballore në kockën okupitale
- Simetria e hemisferave cerebrale dhe struktura e saj
- TVP (trashësia e hapësirës së jakës)
- HR (rrahjet e zemrës) të fetusit
- Gjatësia e humerusit, femurit, si dhe eshtrave të parakrahut dhe këmbës së poshtme
- Vendndodhja e zemrës dhe stomakut në fetus
- Dimensionet e zemrës dhe enëve të mëdha
- Vendndodhja e placentës dhe trashësia e saj
- Numri i ujërave
- Numri i enëve në kordonin e kërthizës
- Gjendja e sistemit të brendshëm të qafës së mitrës
- Prania ose mungesa e hipertonitetit të mitrës
Deshifrimi i të dhënave të marra:
Cilat patologji mund të zbulohen si rezultat i ultrazërit?
Sipas rezultateve të ekzaminimit me ultratinguj të tremujorit të parë, mund të flasim për mungesën ose praninë e anomalive të mëposhtme:
- Trisomia 21 është çrregullimi gjenetik më i zakonshëm. Prevalenca e zbulimit është 1:700 raste. Falë ekzaminimit prenatal, lindshmëria e fëmijëve me sindromën Down është ulur në 1:1100 raste.
- Patologjitë e tubit nervor(meningocele, meningomyelocele, encefalocele dhe të tjera).
- Omfalocele është një patologji në të cilën një pjesë e organeve të brendshme ndodhet nën lëkurën e murit të përparmë të barkut në një qese herniale.
- Sindroma e Patau është një trizomi e kromozomit 13. Frekuenca e shfaqjes është mesatarisht 1:10,000 raste. 95% e fëmijëve të lindur me këtë sindromë vdesin brenda pak muajsh për shkak të dëmtimit të rëndë të organeve të brendshme. Në ultratinguj - ritmi i shpejtë i zemrës së fetusit, zhvillimi i dëmtuar i trurit, omfalocela, ngadalësimi i zhvillimit të kockave tubulare.
- Kromozom trizomi 18. Frekuenca e shfaqjes është 1:7000 raste. Është më e zakonshme tek fëmijët, nënat e të cilëve janë më të vjetra se 35 vjeç. Në ultrazë, ka një rënie të rrahjeve të zemrës së fetusit, një omfalocele, kockat e hundës nuk duken, një arterie kërthizë në vend të dy.
- Triploidia është një anomali gjenetike në të cilën ekziston një grup i trefishtë kromozomesh në vend të një grupi të dyfishtë. Shoqërohet me keqformime të shumta në fetus.
- Sindroma Cornelia de Lange- një anomali gjenetike në të cilën fetusi ka keqformime të ndryshme, dhe në të ardhmen, prapambetje mendore. Shkalla e incidencës është 1:10,000 raste.
- sindromi Smith-Opitz- një sëmundje gjenetike autosomale recesive, e manifestuar nga një çrregullim metabolik. Si rezultat, fëmija ka patologji të shumta, prapambetje mendore, autizëm dhe simptoma të tjera. Frekuenca e shfaqjes është mesatarisht 1:30,000 raste.
Më shumë rreth diagnostikimit të sindromës Down
Kryesisht, një ekzaminim me ultratinguj në javën 11-13 të shtatzënisë kryhet për të zbuluar sindromën Down. Treguesi kryesor për diagnozën është:
- Trashësia e hapësirës së jakës (TVP). TVP është distanca midis indeve të buta të qafës dhe lëkurës. Një rritje në trashësinë e hapësirës së jakës mund të tregojë jo vetëm një rrezik të shtuar për të patur një fëmijë me sindromën Down, por edhe që patologji të tjera gjenetike në fetus janë të mundshme.
- Tek fëmijët me sindromën Down, më shpesh për një periudhë 11-14 javë, kocka e hundës nuk vizualizohet. Konturet e fytyrës janë të lëmuara.
Para javës së 11-të të shtatzënisë, trashësia e hapësirës së jakës është aq e vogël sa nuk mund të vlerësohet në mënyrë adekuate dhe të besueshme. Pas 14 javësh, sistemi limfatik formohet tek fetusi dhe kjo hapësirë normalisht mund të mbushet me limfë, ndaj edhe matja nuk është e besueshme. Frekuenca e shfaqjes së anomalive kromozomale në fetus, në varësi të trashësisë së hapësirës së jakës.
Gjatë deshifrimit të të dhënave të shqyrtimit të tremujorit të 1-rë, duhet të mbahet mend se vetëm trashësia e hapësirës së jakës nuk është një udhëzues për veprim dhe nuk tregon një probabilitet 100% që një fëmijë të ketë një sëmundje.
Prandaj, kryhet faza tjetër e shqyrtimit të tremujorit të parë - marrja e gjakut për të përcaktuar nivelin e β-hCG dhe PAPP-A. Bazuar në treguesit e marrë, llogaritet rreziku i patologjisë kromozomale. Nëse rreziku sipas rezultateve të këtyre studimeve është i lartë, atëherë sugjerohet amniocenteza. Kjo është marrja e lëngut amniotik për një diagnozë më të saktë.
Në raste veçanërisht të vështira, mund të kërkohet kordocentezë - marrja e gjakut të kordonit për analizë. Mund të përdoret gjithashtu një biopsi e vileve korionike. Të gjitha këto metoda janë invazive dhe mbartin rreziqe për nënën dhe fetusin. Prandaj, vendimi për kryerjen e tyre merret nga gruaja dhe mjeku i saj së bashku, duke marrë parasysh të gjitha rreziqet e kryerjes dhe refuzimit të procedurës.
Ekzaminimi biokimik i tremujorit të parë të shtatzënisë
Kjo fazë e studimit kryhet domosdoshmërisht pas ultrazërit. Ky është një kusht i rëndësishëm, sepse të gjithë parametrat biokimikë varen nga mosha e shtatzënisë deri në ditën. Çdo ditë standardet ndryshojnë. Dhe ultratingulli ju lejon të përcaktoni moshën e shtatzënisë me saktësinë që është e nevojshme për një studim të duhur. Në kohën e dhurimit të gjakut, duhet të keni tashmë rezultatet e një skanimi me ultratinguj me moshën e treguar të shtatzënisë bazuar në KTR. Gjithashtu, një skanim me ultratinguj mund të zbulojë një shtatzëni të ngrirë, një shtatzëni në regres, në të cilin rast ekzaminimi i mëtejshëm nuk ka kuptim.
Përgatitja e studimit
Gjaku merret me stomak bosh! Është e padëshirueshme edhe të pini ujë në mëngjesin e kësaj dite. Nëse studimi kryhet shumë vonë, lejohet të pihet pak ujë. Është më mirë të merrni ushqim me vete dhe të hani një meze të lehtë menjëherë pas marrjes së mostrës së gjakut, në vend që të shkelni këtë kusht.
2 ditë para ditës së caktuar të studimit, të gjitha ushqimet që janë alergjenë të fortë duhet të përjashtohen nga dieta, edhe nëse nuk keni pasur kurrë alergji ndaj tyre - këto janë çokollata, arrat, ushqimet e detit, si dhe ushqimet shumë të yndyrshme dhe të tymosura. mishrat.
Përndryshe, rreziku i marrjes së rezultateve të rreme rritet ndjeshëm.
Konsideroni se cilat devijime nga vlerat normale të β-hCG dhe PAPP-A mund të tregojnë.
β-hCG - gonadotropina korionike njerëzore
Ky hormon prodhohet nga korioni (“guaska” e fetusit), falë këtij hormoni është e mundur të përcaktohet prania e shtatzënisë në fazat e hershme. Niveli i β-hCG rritet gradualisht në muajt e parë të shtatzënisë, niveli maksimal i tij vërehet në javën 11-12 të shtatzënisë. Pastaj niveli i β-hCG zvogëlohet gradualisht, duke mbetur i pandryshuar gjatë gjysmës së dytë të shtatzënisë.
| Nivelet normale të gonadotropinës korionike, në varësi të kohëzgjatjes së shtatzënisë: | Një rritje në nivelin e β-hCG vërehet në rastet e mëposhtme: | Një rënie në nivelin e β-hCG vërehet në rastet e mëposhtme: | |
| javë | β-hCG, ng/ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A, proteina-A e lidhur me shtatzëninë
Kjo është një proteinë e prodhuar nga placenta në trupin e një gruaje shtatzënë, është përgjegjëse për përgjigjen imune gjatë shtatzënisë dhe është gjithashtu përgjegjëse për zhvillimin dhe funksionimin normal të placentës.
Koeficienti MoM
Pas marrjes së rezultateve, mjeku i vlerëson ato duke llogaritur koeficientin MoM. Ky koeficient tregon devijimin e nivelit të treguesve tek kjo grua nga vlera mesatare normale. Normalisht, koeficienti MoM është 0.5-2.5 (me shtatzëni të shumëfishtë deri në 3.5).
Të dhënat e koeficientit dhe treguesve mund të ndryshojnë në laboratorë të ndryshëm, niveli i hormonit dhe proteinës mund të llogaritet në njësi të tjera matëse. Ju nuk duhet të përdorni të dhënat në artikull si norma posaçërisht për studimin tuaj. Është e nevojshme të interpretoni rezultatet së bashku me mjekun tuaj!
Më pas, duke përdorur programin kompjuterik PRISCA, duke marrë parasysh të gjithë treguesit e marrë, moshën e gruas, zakonet e saj të këqija (pirja e duhanit), prania e diabetit dhe sëmundjeve të tjera, pesha e gruas, numri i fetuseve apo prania e IVF, është llogaritur rreziku i lindjes së një fëmije me anomali gjenetike. Një rrezik i lartë është një rrezik më pak se 1:380.
Shembull: Nëse përfundimi tregon një rrezik të lartë prej 1:280, kjo do të thotë se nga 280 gra shtatzëna me të njëjtët tregues, njëra do të ketë një fëmijë me një patologji gjenetike.
Situata të veçanta ku treguesit mund të jenë të ndryshëm.
- Vlerat e IVF - β-hCG do të jenë më të larta dhe PAPP-A - nën mesataren.
- Kur një grua është e trashë, nivelet e saj të hormoneve mund të rriten.
- Në shtatzënitë multiple, β-hCG është më i lartë dhe normat për raste të tilla ende nuk janë përcaktuar saktësisht.
- Diabeti i nënës mund të shkaktojë rritjen e niveleve të hormoneve.