Placenta previa în timpul sarcinii: ce este, clasificare și opțiuni de livrare. Probleme în timpul sarcinii: totul despre placenta previa
Citeste si
placenta previa
0 USD
Placenta (după naștere, locul copilului) este o structură embrionară importantă care se potrivește perfect pe peretele interior al uterului și asigură contactul între organismele mamei și fătului. În timpul sarcinii, placenta oferă hrană fătului și respirația acestuia, în plus, îndeplinește funcții protectoare, imunitare și hormonale.
Localizarea fiziologică a placentei
Fiziologic este considerat a fi localizarea placentei în regiunea pereților posteriori și laterali ai corpului sau în partea inferioară a uterului, adică în zonele cu cea mai bună alimentare cu sânge a mușchiului uterin. Atașarea placentei de peretele posterior este optimă, deoarece ajută la protejarea acesteia de deteriorarea accidentală.
placenta previa
În cazul în care placenta este atașată atât de jos încât se suprapune orificiului intern într-o anumită măsură, se vorbește despre placenta previa. În obstetrică și ginecologie, placenta previa apare la 0,1-1% din toate nașterile. Când placenta se suprapune complet orificiului intern, există o variantă de placenta previa completă. Acest tip de patologie apare în 20-30% din cazuri din numărul de prezentări. Cu suprapunerea parțială a faringelui intern, afecțiunea este considerată placentă previa incompletă (frecvență 35-55%). Odată cu localizarea marginii inferioare a placentei în trimestrul III la o distanță mai mică de 5 cm de faringele intern, este diagnosticată o locație joasă a placentei.
Cu placenta previa in toate etapele sarcinii, cea mai frecventa si formidabila complicatie este sangerarea. Odată cu apariția scurgerii sângeroase din tractul genital de orice intensitate, femeia însărcinată trebuie dusă la cea mai apropiată maternitate cu o ambulanță cât mai curând posibil.
Placenta previa este un diagnostic foarte formidabil, frecvența mortalității perinatale cu placenta previa ajunge la 7-25%, iar mortalitatea maternă prin sângerare și șoc hemoragic este de 3%. Sarcina cu placenta previa completă se termină aproape întotdeauna prematur, iar copiii, respectiv, se nasc prematur, care este principala cauză a morbidității și mortalității la nou-născuții prematuri.
Cauze
Placenta previa se datorează mai des modificărilor patologice ale endometrului care perturbă procesul de atașare a oului fetal și formarea corionului.
Astfel de modificări pot fi cauzate de:
- inflamație (cervicita, endometrită),
- intervenții chirurgicale (chiuretaj diagnostic, întreruperea chirurgicală a sarcinii, miomectomie conservatoare, operație cezariană, perforație uterină),
- nașteri multiple complicate.
Cauzele posibile ale placentei previa includ:
- endometrioza,
- fibrom uterin,
- anomalii uterine (hipoplazie, bicornuitate),
- sarcina multipla.
În legătură cu acești factori, oportunitatea implantării oului fetal în secțiunile superioare ale cavității uterine este perturbată, iar atașarea acestuia are loc în segmentele inferioare. Placenta previa este mai probabil să se dezvolte la femeile reînsarcinate (75%) decât la femeile nulipare.
Manifestari clinice
Principalele manifestări ale placentei previa sunt sângerări uterine repetate de severitate diferită. În timpul sarcinii, sângerarea datorată placentei previa este înregistrată la 34% dintre femei, în timpul nașterii - la 66%. Sângerarea se poate dezvolta în diferite etape ale sarcinii - de la primul trimestru până la naștere, dar mai des - după a 30-a săptămână de sarcină. În ajunul nașterii, din cauza contracțiilor uterine periodice, de obicei crește frecvența și intensitatea sângerărilor.
Cauza sângerării este detașarea repetitivă a părții prezente a placentei, care apare din cauza incapacității placentei de a se întinde după peretele uterin în timpul dezvoltării sarcinii sau a travaliului. Odată cu detașarea, are loc o deschidere parțială a spațiului intervilos, care este însoțită de sângerare din vasele uterului. În același timp, fătul începe să experimenteze hipoxie, deoarece zona exfoliată a placentei încetează să mai participe la schimbul de gaze. Cu placenta previa, sângerarea poate fi provocată de activitate fizică, tuse, act sexual, efort în timpul mișcărilor intestinale, examen vaginal, proceduri termale (baie fierbinte, saună).
Intensitatea și natura sângerării se datorează de obicei gradului de placenta previa. Placenta previa completă se caracterizează prin dezvoltarea bruscă a sângerării, absența durerii și abundența pierderilor de sânge. În cazul placentei previa incomplete, sângerarea, de regulă, se dezvoltă mai aproape de termenul travaliului, mai ales la începutul travaliului, în perioada de netezire și deschidere a faringelui. Cu cât gradul de placenta previa este mai mare, cu atât sângerarea este mai devreme și mai intensă. Sângerarea cu placenta previa se caracterizează printr-un caracter extern, un debut brusc fără cauze externe vizibile (adesea noaptea), eliberarea de sânge stacojiu, lipsă de durere și repetare obligatorie.
În trimestrul II-III de sarcină, localizarea placentei se poate modifica din cauza transformării segmentului uterin inferior și a modificărilor de creștere a placentei în direcția unor zone mai bune de alimentare cu sânge ale miometrului. Acest proces în obstetrică se numește „migrarea placentei” și este finalizat până în săptămâna 34-35 de sarcină.
Diagnosticare
Cea mai sigură metodă obiectivă de depistare a placentei previa, care este utilizată pe scară largă de obstetricieni și ginecologi, este ultrasunetele. În cursul ecografiei, se determină o variantă (incompletă, completă) a placentei previa, dimensiunea, structura și aria suprafeței de prezentare, gradul de detașare în timpul sângerării, prezența hematoamelor retroplacentare, amenințarea de avort spontan. , „migrarea placentei” este determinată în procesul de studii dinamice.
Metode de tratament
Tactica conducerii sarcinii cu placenta previa este determinată de severitatea sângerării și de gradul de pierdere de sânge. În trimestrul I-II, în absența spotting-ului, o femeie însărcinată cu placentă previa poate fi sub supravegherea ambulatorie a unui medic obstetrician-ginecolog. În același timp, se recomandă un regim de protecție, care exclude factorii care provoacă sângerări (activitate fizică, viață sexuală, situații stresante etc.)
La o vârstă gestațională mai mare de 24 de săptămâni sau sângerare care a început, sarcina este monitorizată într-un spital obstetric. Tacticile terapeutice pentru placenta previa vizează maximizarea prelungirii sarcinii. Se prescriu repaus la pat, medicamente antispastice și tocolitice, se corectează anemia feriprivă (preparate cu fier).
Placenta este un organ vital pentru copil atâta timp cât se află în uter. Prin locul copilului, bebelușul primește toți nutrienții și vitaminele care îi permit să se dezvolte corect. Placenta este legată de burtica bebelușului prin cordonul ombilical. Aici are loc schimbul de sânge.
Aproximativ patru femei din o mie trebuie să se ocupe de poziția greșită a locului copilului. Placenta previa marginală - ce este și cum să o tratăm? Această întrebare îngrijorează multe viitoare mamici care se confruntă cu o problemă similară. Veți primi răspunsul după citirea articolului. De asemenea, puteți afla ce tratament are o placenta previa marginală. Ce amenință această afecțiune pentru viitoarea mamă și modul în care este diagnosticată este descris mai jos. Separat, merită menționat procesul de livrare în acest caz.
Placenta - ce este și cum este localizată?
Placenta sau placenta este organul care face schimburi între mamă și copil. Această formațiune are și o funcție de protecție. Deci, dacă mama ia medicamente, placenta nu le permite să pătrundă complet în sângele copilului. Educația protejează și copilul de efectele nocive ale anumitor factori. Placenta, la rândul său, tinde să îmbătrânească. Medicii disting zero, primul și al doilea grad de maturitate. În timpul sarcinii, în locul copilului se formează zone calcificate.

Locul unui copil apare în jurul lunii a treia de sarcină. Medicii stabilesc o perioadă de 12 săptămâni. Cu toate acestea, perioada de timp se poate schimba într-o direcție sau alta, în funcție de ovulația care a avut loc, care a dus la concepție. Placenta rămâne în corpul unei femei până la naștere și iese numai după expulzarea fătului în a treia perioadă. Distanța de la intrarea în uter până la peretele locului copilului ar trebui să fie mai mare de șapte centimetri până la începerea celui de-al treilea trimestru.
În mod normal, locul unui copil poate fi situat pe peretele anterior sau posterior al uterului. De asemenea, se găsește adesea în lateral. Cu toate acestea, acest lucru nu este întotdeauna cazul. Placenta previa marginală de-a lungul peretelui anterior, posterior sau lateral este destul de comună. Cu toate acestea, după cum știți deja, diagnosticul este confirmat doar la una din două sute de femei în travaliu.
Localizarea patologică a locului copilului
Placenta previa marginală apare în aproximativ jumătate din cazurile de localizare incorectă a locului copilului. De asemenea, o femeie poate experimenta blocarea completă a intrării în uter. În acest caz, vorbim de prezentare absolută. Localizarea laterală a placentei cu suprapunerea canalului de naștere înseamnă că locul copilului este situat pe peretele uterului, dar afectează și partea inferioară a acestuia.
Placenta previa marginala este pozitia locului copilului foarte aproape de canalul nasterii. Acest lucru nu blochează intrarea în uter. Placenta poate atinge această deschidere doar cu marginea ei. Dacă locul copilului este situat la mai puțin de șapte centimetri de intrarea în uter, atunci aceasta este placenta previa marginală.
Metode de diagnostic: cum se manifestă problema?
Destul de des, în timpul următoarei examinări de screening cu ultrasunete, este detectată placenta previa marginală. 20 de săptămâni este perioada cea mai frecventă pentru depistarea acestei patologii. De asemenea, acest fapt poate fi depistat în timpul unui examen ginecologic. Cu toate acestea, acest lucru se întâmplă pe o perioadă lungă de timp.
Poziția incorectă a fătului indică uneori că placenta este situată în locul greșit. În acest caz, copilul este forțat să ia o poziție nefirească. Adesea copilul se culcă cu picioarele în jos. Acest lucru permite cordonului ombilical să nu se întindă, iar bebelușul să se miște liber.
Sângerarea în timpul sarcinii în al doilea și al treilea trimestru indică în majoritatea cazurilor placenta previa marginală. Dacă o femeie are acest simptom, atunci ea ar trebui să fie examinată cât mai curând posibil. În caz contrar, situația poate scăpa de sub control și poate deveni foarte periculoasă.
Durerea în cavitatea abdominală poate indica, de asemenea, o poziție incorectă a locului copilului. În același timp, viitoarea mamă are un stomac moale. Acesta este ceea ce distinge durerea în patologia descrisă de senzațiile generice.
Uneori, când placenta este situată de-a lungul marginii faringelui, la o femeie se găsesc anemie și o scădere a tensiunii arteriale. Este de remarcat faptul că aceste simptome pot apărea chiar și în absența sângerării. Adesea, în astfel de situații, fără lipsa intervenției medicale, există o întârziere a dezvoltării intrauterine a fătului.
Placenta previa marginală: de ce este periculoasă această afecțiune?
Această afecțiune prezintă un pericol grav nu numai pentru copil, ci și pentru viitoarea mamă. De aceea femeile cu un astfel de diagnostic sunt luate sub control special și observate cu mai multă atenție. Dacă placenta previa marginală este găsită de-a lungul peretelui posterior, prognosticul va fi următorul.
- Pentru un copil, este posibilă o lipsă banală de nutrienți. Drept urmare, copiii se nasc cu greutate și înălțime mică. Adesea sunt diagnosticați cu întârziere a creșterii intrauterine.
- Odată cu desprinderea placentară, o femeie dezvoltă sângerări masive. În același timp, aproximativ zece la sută dintre copii mor. De asemenea, această complicație este periculoasă pentru o femeie în travaliu. Adesea, medicii trebuie să îndepărteze complet organul de reproducere pentru a salva viața unei femei.
- Adesea, cu poziția greșită a locului copilului, nașterea începe prematur. Uneori, medicii pur și simplu nu sunt capabili să salveze bebelușii neplanificați.
- Pericolul acestei patologii constă și în faptul că, după diagnostic, o femeie începe să experimenteze stres și griji. Acest lucru, la rândul său, nu duce la nimic bun.
De ce se întâmplă acest lucru: cauzele locației patologice a locului copilului
De ce o femeie se confruntă cu faptul că este diagnosticată cu placentă previa marginală de-a lungul peretelui din spate sau în față? Medicii numesc mai multe motive pentru această circumstanță. Cu toate acestea, o dependență directă de ele nu a fost încă dovedită.

Medicii spun că ovulul fetal este atașat de uter în locul în care are loc cea mai bună circulație a sângelui. Deci, dacă o femeie a avut mai devreme avorturi spontane, avorturi, chiuretaj de diagnostic - acestea duc la faptul că corionul este situat în locul greșit. De asemenea, unele boli ale unei femei afectează acest lucru. Acestea includ inflamația la nivelul pelvisului, endometrita sau endometrioza, patologiile cardiace și vasculare. Este imposibil să nu menționăm fibroamele uterine, polipii și alte neoplasme. De asemenea, contribuie la dezvoltarea riscului de placenta previa.
Există vreo șansă de noroc?
Dacă ați fost diagnosticat cu placenta previa marginală (17 săptămâni), atunci există toate șansele de a evita complicațiile și problemele. Faptul este că locul unui copil se formează din corion la aproximativ 11-14 săptămâni. În această perioadă, placenta este situată în locul cel mai favorabil pentru aceasta. Dacă stă întinsă pe faringe sau în apropierea acestuia, atunci totul se poate schimba în continuare. Placenta previa poate fi discutată doar în al treilea trimestru de sarcină. Până la această oră, reprezentantul sexului slab mai are câteva luni.
Se întâmplă adesea ca un loc de copii de jos să migreze. Totul datorită faptului că principala creștere și întindere a uterului are loc în al treilea trimestru. În această perioadă, placenta, sub schimbarea căptușelii interioare a uterului, pur și simplu crește mai sus. Pentru a diagnostica o modificare a stării, este necesar să se efectueze examinări regulate cu ultrasunete.
Placenta previa marginală: ce să faci?
Dacă a trebuit să faceți față faptului că această patologie a fost detectată în timpul diagnosticului cu ultrasunete, atunci ar trebui mai întâi să vă vizitați ginecologul. Spune-i despre problemă și spune-i despre prezența sau absența simptomelor. Este de remarcat faptul că un examen ginecologic cu dezvoltarea acestui fenomen este exclus. Prin urmare, amintiți-vă că, chiar dacă medicul vă cere să vă așezați pe un scaun, acest lucru este strict interzis. Puteți examina viitoarea mamă numai atunci când sala de operație este pregătită în maternitate.
Dacă mai aveți o perioadă scurtă, atunci tratamentul cu placenta previa marginală va fi sub formă de management expectativ. Medicul pur și simplu acordă timp până în al treilea trimestru. În același timp, sunt prescrise examinări regulate cu ultrasunete pentru a monitoriza dinamica. Dacă imaginea nu s-a schimbat înainte de 36 de săptămâni, atunci este selectată metoda corespunzătoare de livrare.

Când o femeie are simptome sub formă de sângerare sau durere, ea este tratată. Corectarea este prescrisă exclusiv de un medic ginecolog sau obstetrician. În acest caz, nu puteți acționa independent. Printre medicamente sunt selectate medicamente care ameliorează spasmele și tonusul muscular. Acestea includ „Papaverine”, „No-Shpa”, „Magnesia” și așa mai departe. La o dată ulterioară, medicamentul „Ginepral” este prescris. În același timp, femeii i se arată medicamente care cresc hemoglobina: Sorbifer, Rutin, acid ascorbic. Odată cu dezvoltarea sângerării, se prescriu medicamentele „Tranexam”, „Dicinon” și altele. În plus, pacientului i se prescriu sedative. Permise în timpul sarcinii includ „Motherwort” și „Valerian”. Asigurați-vă că urmați regimul și dieta.
Măsuri de prevenire a complicațiilor
Dacă aveți o placentă previa marginală anterioară, atunci aceasta nu este o propoziție. Pentru a evita complicațiile, este necesar să urmați recomandările medicului.
Ginecologii recomandă acestor pacienți să fie foarte amabili cu ei înșiși. Nu puteți ridica obiecte grele și încordați. Este absolut necesar să excludeți sportul și orice încărcătură. De asemenea, se arată că evită situațiile stresante. Pe întreaga durată a sarcinii, acestor femei li se prescrie vitamina "Magne B6", precum și "Valeriană".

Merită să renunți la actul sexual până la naștere. Contracția uterului poate contribui la dezvoltarea sângerării. În acest caz, uneori trebuie să acceptați problema livrării urgente.
Încearcă să minți mai mult și să gândești pozitiv. De asemenea, urmăriți-vă dieta și regularitatea scaunelor. Dacă apare constipația, trebuie să luați medicamente pentru relaxarea intestinului. Dacă simptomele apar în al doilea trimestru de dezvoltare a copilului, atunci femeia poate fi spitalizată. În spital, se arată că viitoarea mamă rămâne până la naștere.
Cum merge nasterea?
Nașterea cu placenta previa marginală poate fi efectuată în două moduri cunoscute: operație cezariană și proces natural. Decizia cu privire la această problemă este întotdeauna luată de medic. Este de remarcat faptul că, în cele mai multe cazuri, se efectuează o operație cezariană cu placenta previa marginală. Această alegere se explică prin siguranță nu numai pentru copil, ci și pentru femeia aflată în travaliu.
În nașterea naturală, complicațiile apar adesea sub formă de sângerare severă, slăbiciune a travaliului și deces. Aceasta este ceea ce medicii încearcă să evite atunci când prescriu o operație. Cu toate acestea, unele femei disperate nu sunt de acord cu condițiile propuse și merg conștient la o naștere naturală. În acest caz, odată cu dezvoltarea sângerării, vezica fetală se sparge. Copilul coboară și apasă cu capul placenta exfoliată, nepermițându-i să plece. Un număr foarte mare de astfel de nașteri naturale se termină cu o intervenție chirurgicală de urgență cu îndepărtarea completă a uterului.
Operația cezariană este o alegere bună
Singura alegere corectă pentru placenta previa marginală este o operație cezariană. O astfel de manipulare vă va permite să îndepărtați în siguranță copilul din uter și să preveniți posibilele complicații. Mulți pacienți refuză operația doar pentru că nu vor să fie în stare de somn în timpul nașterii copilului. Acum, medicina vă permite să administrați anestezice unei femei în travaliu, care blochează durerea în partea inferioară a corpului. În același timp, viitoarea mamă nu doarme, ci vede tot ce se întâmplă. Dacă se dorește, se poate prefera anestezia generală obișnuită.

În timpul procedurii, medicul tăie peretele abdominal al femeii în travaliu. După aceea, intră și în mușchi. După ce a ajuns în uter, este sondat. Medicul notează exact unde se află placenta și face o incizie acolo unde nu este. După îndepărtarea copilului, se efectuează o separare standard a locului copilului și a toaletei cavității abdominale. Operația se finalizează prin suturarea inciziilor și tratarea plăgii.
Predicții sau consecințe viitoare ale placentei previa marginale
Mulți reprezentanți ai sexului slab sunt îngrijorați de consecințele placentei previa marginale. Acest lucru afectează cumva capacitatea de concepție în continuare? Poți să naști singură? Cum va decurge sarcina?
Dacă o femeie a trebuit odată să se confrunte cu placenta previa marginală, atunci în majoritatea cazurilor această situație nu reapare în sarcinile ulterioare. Cu toate acestea, după o operație cezariană, pot apărea și alte dificultăți, cum ar fi creșterea placentei în cicatrice. De asemenea, este de remarcat faptul că femeile după operație sunt probabil să fie nevoite să nască în același mod. Cu toate acestea, în ultimii ani, din ce în ce mai multe clinici moderne efectuează nașterea naturală după cezariană.

După naștere prin intervenție chirurgicală, corpul femeii își revine în termen de o lună. Dacă nașterea naturală a fost efectuată cu o complicație, atunci acest timp poate crește de mai multe ori. În acest caz, apar adesea sângerări repetate, inflamații în uter și alte probleme.
Separat, merită menționat dezvoltarea sângerării în timpul nașterii unui copil. În acest caz, fătul suferă de hipoxie severă, care poate duce la moartea sa. Cu o amputare completă a organului reproducător, femeia devine infertilă. În acest sens, reprezentanții sexului slab se confruntă cu un stres sever. Acest lucru este valabil chiar și pentru acele femei care nu plănuiesc să aibă mai mulți copii.
Rezumând articolul sau concluzia
Acum știi ce este placenta previa și cum se poate manifesta. De asemenea, v-ați familiarizat cu posibilele complicații pe care le provoacă patologia. Înainte de naștere, trebuie să diagnosticați de mai multe ori și să consultați mai mulți medici. Doar atunci se poate lua o decizie. Asigurați-vă că ascultați sfatul medicului dumneavoastră ginecolog. La urma urmei, acest medic a fost cel care v-a monitorizat starea de-a lungul întregii perioade de naștere a unui copil și cunoaște toate nuanțele. Livrare usoara si sanatate!
Placenta previa este una dintre complicațiile grave ale sarcinii, în care nașterea naturală este imposibilă și, în plus, există șanse mari să se dezvolte complicații, din cauza cărora atât fătul, cât și mama sa sunt expuși riscului de deces. În acest sens, astfel de sarcini sunt efectuate cu mare grijă pentru a preveni cele periculoase din cauza unei placente asemănătoare, situată anormal. O femeie trebuie adesea să stea mult timp într-un spital și să fie constant sub supravegherea medicilor. Dar este foarte posibil să îndurați și să dați naștere unui copil sănătos. Este important să știți cât mai multe despre această patologie.
Placenta previa: ce este?
În uter, exclusiv în timpul sarcinii, în scopul alimentației și dezvoltării fătului, se formează un organ temporar - placenta. Crește și se dezvoltă în paralel cu fătul, iar după nașterea acestuia, placenta, împreună cu membranele fetale, este separată de pereții uterului. Din placentă, care are două laturi - fătul și mama, cordonul ombilical pleacă, este un cordon gelatinos, de țesut conjunctiv, în interiorul căruia se află vase prin care sângele pătrunde în făt, aducând acestuia oxigen și substanțe nutritive pentru viață și eliminarea dioxidului de carbon și a produselor metabolice.

Cu o sarcină în curs de dezvoltare fiziologic, placenta este situată în regiunea fundului uterului (partea orientată în sus către pieptul mamei) sau de-a lungul pereților săi laterali. Acest lucru se datorează faptului că aceste părți ale uterului sunt mai groase și bogat aprovizionate cu sânge, ceea ce permite fătului să se dezvolte bine și pe deplin, fără a suferi de lipsă de nutriție și oxigen. Dacă, în timpul implantării, embrionul este situat în regiunea segmentului inferior, mai aproape de gât, iar placenta a început să se dezvolte în așa fel încât, în timpul dezvoltării sale, a blocat complet sau parțial ieșirea din uter, acestea vorbesc despre prezentarea lui. Aceasta este o complicație a sarcinii, care nu numai că perturbă alimentația fătului, deoarece pereții uterului din această parte nu sunt atât de puternici, ci devine și un obstacol în calea nașterii naturale a copilului, ieșirea din uter este blocată de placentă, care nu se poate naște înaintea copilului. Dacă începe să se exfolieze și să se îndepărteze în timpul nașterii, amenință cu sângerare și moartea mamei și a fătului.
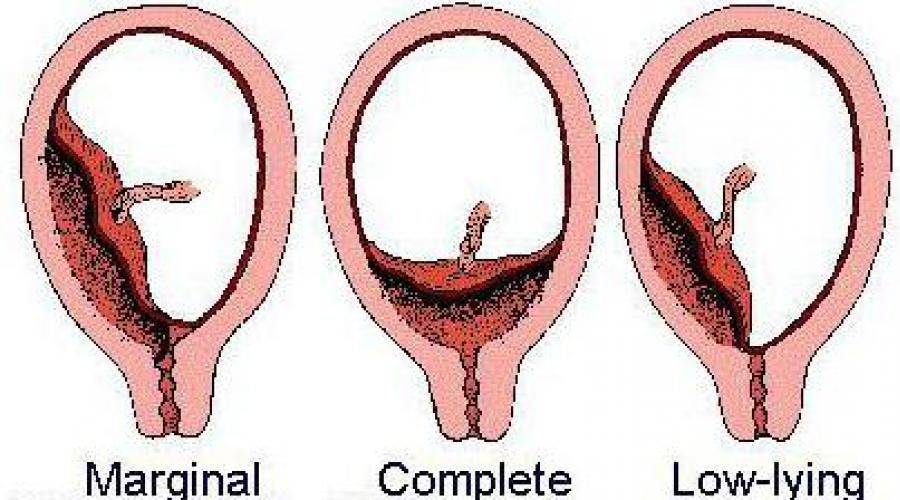
Clasificarea tipurilor de prezentare posibilă
Această patologie a sarcinii are mai multe clasificări, dar cele mai frecvent utilizate opțiuni sunt:
- Prezentare completă , aceasta este locația placentei, acoperind complet orificiul intern al uterului (orificiul prin care se naște copilul). Cu acest aranjament, placenta trece cu părțile sale de la un perete la al doilea, atârnând peste faringele uterin. În același timp, membranele fetale nu sunt determinate în timpul examenului obstetric.
- placenta previa incompleta , sau parțial. Cu ea, placenta nu este complet situată deasupra orificiului uterin, suprapunându-l parțial .

În acest tip de prezentare, există două opțiuni:
- Prezentare laterală , cu ea, unul sau doi lobi ai placentei trec în faringele uterin, membranele fetale sunt determinate cu rugozitatea lor tipică.
- prezentare marginală , în care locul placentei este situat în zona orificiului uterin intern, dar nu își părăsește limitele (adică deschiderea este doar parțial închisă).
Placentație scăzută: caracteristici
Se are în vedere o opțiune specială, apropiată de placenta previa, dar nu atât de critică placentație scăzută. Cu acesta, nu există nici măcar o acoperire parțială a orificiului uterin din interior, dar placenta este situată critic jos până la zona faringiană, la mai puțin de 5 cm de zona faringelui intern în timpul celui de-al treilea trimestru de sarcină. gestație și la mai puțin de 70 mm de zona faringelui intern pentru perioade de până la 26 de săptămâni de sarcină.
Notă
În ceea ce privește placentația scăzută în timpul sarcinii, medicii sunt mai favorabili în prognostic, mai ales dacă este depistată precoce. Odată cu ea, sângerarea care amenință viața fătului și a mamei apare rar, iar placenta, pe fondul progresiei sarcinii, tinde să migreze, să se miște în sus datorită creșterii uterului și întinderii fibrelor sale.
Datorită acestui fapt, pe măsură ce termenii cresc, este posibil să se extindă decalajul dintre orificiul uterin și marginea placentei. De obicei, se ridică, din cauza căreia starea de placentație scăzută este eliminată până la sfârșitul sarcinii și, în consecință, toate complicațiile care sunt asociate cu prezentarea și localizarea marginală a placentei dispar în această afecțiune. Cu o placentație scăzută, nașterea este destul de posibilă într-un mod natural.
De ce placenta este poziționată incorect?
De obicei, pentru o astfel de complicație, trebuie să existe anumite condiții prealabile și se observă că o astfel de patologie este cea mai tipică pentru sarcinile repetate și nașterea. La primipare, această complicație este rară.
Principalii factori care pot afecta localizarea atipică a placentei pot fi modificări ale endometrului din diverse cauze organice (probleme structurale).
Acestea includ procese inflamatorii în uter ca urmare a infecțiilor, intervenții chirurgicale repetate și avorturi, operații. Cei care au lăsat cicatrici aspre pe uter, intervenții pentru îndepărtarea fibroamelor, precum și după nașteri multiple și complicate. Pe lângă cele enumerate, pot fi relevante și următoarele:
- Uterul neeliminat de o dimensiune semnificativă în zona fundului și a pereților
- , o patologie în care endometrul se formează în locuri atipice pentru acesta
- Infantilism cu subdezvoltarea uterului sau malformații în dezvoltarea acestuia (șa, cu despărțitori, bicorne)
- Procese inflamatorii în regiunea cervicală, defecte anatomice de la nașteri anterioare
- Prezența insuficienței istmico-cervicale (cervixul este slab și nu poate ține fătul).
 S-a dezvăluit și influența embrionului însuși în perioada de implantare, cu eliberarea de substanțe speciale de către acesta.. Deci, atunci când pătrunde în uter din trompa uterine, embrionul este implantat într-un loc în care cea mai bogată rețea circulatorie și condiții optime pentru dezvoltare. În timpul implantării, ele secretă enzime proteolitice speciale care dizolvă endometrul și îl scufundă în grosime. Dacă acest proces este încetinit, atunci embrionul nu se poate atașa în regiunea fundului uterin, alunecând mai aproape de colul uterin, și numai acolo reușește să capete un punct de sprijin, formând în continuare o placentă în jurul său, care va bloca ieșirea din uterul pe măsură ce crește.
S-a dezvăluit și influența embrionului însuși în perioada de implantare, cu eliberarea de substanțe speciale de către acesta.. Deci, atunci când pătrunde în uter din trompa uterine, embrionul este implantat într-un loc în care cea mai bogată rețea circulatorie și condiții optime pentru dezvoltare. În timpul implantării, ele secretă enzime proteolitice speciale care dizolvă endometrul și îl scufundă în grosime. Dacă acest proces este încetinit, atunci embrionul nu se poate atașa în regiunea fundului uterin, alunecând mai aproape de colul uterin, și numai acolo reușește să capete un punct de sprijin, formând în continuare o placentă în jurul său, care va bloca ieșirea din uterul pe măsură ce crește.
Principalele simptome de prezentare
Notă
De fapt, înainte de apariția complicațiilor, o astfel de patologie a sarcinii nu se manifestă în niciun fel. Nu dă durere, disconfort sau probleme în creșterea abdomenului.
Manifestarea sa cea mai frecventă și tipică, care este și o complicație a sarcinii, este recurentă. Pot apărea sângerări sau pete, bătăile pot apărea în momente diferite, începând de la cel mai devreme. Acest lucru este determinat în mare măsură de localizarea ovulului fetal și de gradul de prezentare. Cel mai adesea, sângerarea repetată se formează din a doua jumătate, când placenta și uterul cresc activ, iar fătul apasă deja pe pereții și zona placentei. În ultimele săptămâni, pe măsură ce antrenamentele devin mai frecvente, există de obicei o creștere a intensității sângerării.
Motivul principal pentru apariția sângelui pe lenjerie în timpul prezentării este detașarea secțiunilor individuale ale placentei deasupra orificiului uterin, deoarece endometrul este capabil de contracții active și puternice, dar placenta nu este. De asemenea, placenta nu are timp să se întindă după pereții uterului pe măsură ce gestația progresează, iar în zona de cea mai mare întindere și tensiune, se exfoliază de pe peretele uterului, expunând vasele care sângerează.
Având în vedere faptul că segmentele inferioare ale uterului sunt cele mai extensibile până la sfârșitul sarcinii, este, de asemenea, clar de ce placenta ar trebui să fie în mod normal în partea inferioară sau pe părțile laterale ale uterului - există mai puțină contractilitate și extensibilitate a șervețele.
Previa poate să nu se manifeste în niciun fel înainte de naștere, dar odată cu apariția contracțiilor uterine repetate active, placenta începe să se exfolieze, formând sângerări care pun viața în pericol și formarea de hematoame între ea și peretele uterin, care amenință asfixia fetală. În același timp, femeia nu simte nicio durere, placenta nu are receptori pentru durere, precum și endometrul, detașarea lor este invizibilă pentru femeie, sunt vizibile doar sânge pe lenjerie și stare de rău progresivă din cauza pierderii de sânge.
Notă
Nu numai mama pierde sânge, ci și fătul, în plus, primește puțin oxigen prin zonele rămase ale placentei atașate, ceea ce duce la asfixie acută dacă mai mult de jumătate din zonă se exfoliază.
Caracteristici ale sângerării: provocatori și simptome
Ca factori provocatori pentru contracțiile uterine cu o astfel de anomalie în localizarea placentei, pot acționa diverși factori - activitate fizică, intimitate, șocuri ascuțite de tuse pe fondul unei răceli, examinarea de către un medic într-un fotoliu cu o creștere a intra- presiunea abdominală la încordare, la o baie fierbinte sau la mers la saună.
Există unele diferențe în dezvoltarea sângerării pe fondul prezentării complete și parțiale, care ar trebui să fie amintite de medic și însăși femeia însărcinată:
Dacă aceasta este o prezentare completă:
Sângerarea apare de obicei pe fondul sănătății complete, chiar și fără influența factorilor provocatori și a oricăror senzații subiectiv neplăcute, în special durere. În același timp, este abundent și poate duce la o pierdere mare de sânge și o amenințare pentru viață într-o perioadă scurtă. De asemenea, se poate opri spontan, dar după o anumită perioadă de timp se reia. Sau poate lua în viitor forma unor descărcări de natură sângeroasă și un volum slab, dar care apar în mod regulat. În ultimele săptămâni de gestație, sângerarea poate relua sau crește brusc în intensitate.
Dacă este o prezentare incompletă:
Sângerarea apare de obicei la sfârșitul perioadei de gestație sau începe chiar înainte de debutul travaliului, deoarece contracțiile false se intensifică sau se transformă în contracții adevărate. Puterea sângerării depinde de volumul placentei exfoliate, cu cât cantitatea de țesut exfoliată din peretele uterin este mai mare, cu atât pierderile de sânge sunt mai abundente. Nu există durere sau disconfort în tractul genital și abdomenul inferior.
În același timp, sângerarea recurentă, care este tipică pentru prezentare, duce în majoritatea cazurilor la dezvoltarea unei forme post-hemoragice de anemie (datorită pierderii de sânge), în analizele de sânge arată o scădere a hemoglobinei și a hematocritului în paralel cu o scădere a volumului globulelor roșii.
Ceea ce complică placenta previa
Pe fondul prezentării existente, sarcina este adesea complicată și de alte patologii. Acestea includ amenințarea de întrerupere, care este cauzată de aceiași factori ca și prezentarea în sine. Adesea, pe fondul prezentării, mai ales dacă este completă, ele se formează, odată cu nașterea unui copil de diferite grade de prematuritate.

La viitoarele mame cu prezentare, hipotensiunea arterială a femeilor însărcinate este adesea detectată, este tipică pentru 35% din cazuri, care este asociată cu anemie a corpului și modificări ale tonusului vascular. Pentru a evita toate complicațiile și sângerările posibile, atunci când se gestionează femeile însărcinate în spital, li se prescriu medicamente pentru a reduce tonusul uterin și a reduce excitabilitatea și contractilitatea musculară.
Preeclampsia este, de asemenea, tipică pentru astfel de femei însărcinate - aceasta este o complicație a celei de-a doua jumătăți a sarcinii, în care presiunea crește, se dezvoltă și se manifestă. Aceasta duce la încălcări severe ale circulației uteroplacentare, ceea ce duce la hipertensiune arterială și edem, precum și la perturbarea rinichilor, din cauza cărora proteinele sunt pierdute masiv. Prezentarea și agravarea reciprocă și agravarea cursului sarcinii.
Notă
Din cauza perturbării funcționării organelor și sistemelor în timpul preeclampsiei, funcția de coagulare a sângelui este brusc perturbată, ceea ce duce la sângerări recurente, care se oprește mult mai rău datorită faptului că tromboza nu apare în vasele mici.
Placenta previa amenință, de asemenea, insuficiența placentară în ceea ce privește furnizarea de oxigen și nutrienți la făt, ceea ce duce la o întârziere în masa și creșterea acestuia și duce la formarea IUGR (sindromul de subdezvoltare a copilului în uter). Acea parte a placentei care se exfoliază în timpul sângerării este dezactivată de funcționare și nu poate participa activ la schimbul de gaze și nutriția fătului. Înapoi după detașare, această parte a placentei nu mai crește, de obicei se formează un hematom, care împiedică restabilirea integrității locului placentar.
În prezența placentei previa, poziția fătului are de suferit, de multe ori devine transversală sau oblică, ceea ce este nefavorabil dezvoltării sale și duce la faptul că în timpul mișcărilor sale uterul este și mai întins, ceea ce creează condițiile preliminare pentru placenta. abrupție și sângerare. Pentru naștere, acest lucru nu va constitui un obstacol, dat fiind faptul că nu pot fi naturale, iar în timpul unei operații cezariane, poziția fătului va fi luată în considerare de către medici.
Cum este diagnosticată această anomalie?
 De fapt, diagnosticul de prezentare placentară în obstetrica modernă nu are dificultăți. În primul rând, plângerile viitoarei mame cu privire la sângerări recurente sau spotting vor fi tipice. De obicei, secrețiile sângeroase care se repetă de la mijlocul perioadei de gestație creează o presupunere de prezentare completă, adică ieșirea este închisă de placenta situată anormal pe întreaga circumferință a faringelui uterin. Dacă sângerarea apare în ultimele săptămâni de sarcină sau deja în stadiul inițial al nașterii, aceasta este o prezentare parțială, placenta situată anormal blochează doar parțial ieșirea.
De fapt, diagnosticul de prezentare placentară în obstetrica modernă nu are dificultăți. În primul rând, plângerile viitoarei mame cu privire la sângerări recurente sau spotting vor fi tipice. De obicei, secrețiile sângeroase care se repetă de la mijlocul perioadei de gestație creează o presupunere de prezentare completă, adică ieșirea este închisă de placenta situată anormal pe întreaga circumferință a faringelui uterin. Dacă sângerarea apare în ultimele săptămâni de sarcină sau deja în stadiul inițial al nașterii, aceasta este o prezentare parțială, placenta situată anormal blochează doar parțial ieșirea.
Dacă se detectează sângerare, medicul trebuie să examineze cu atenție femeia pe scaun, evaluând pereții vaginului cu starea colului uterin folosind oglinzi pentru a exclude cauzele traumatice sau de altă natură de sângerare. De asemenea, cu o astfel de examinare vaginală a viitoarelor mame, semnele unei placente situate anormal sunt destul de clar definite. Dar astfel de tehnici pot crește sângerarea sau pot provoca alte complicații.
Prin urmare, astăzi devine cel mai important, devenind în același timp cel mai informativ în a face un astfel de diagnostic. Evaluează localizarea, împreună cu dimensiunea totală a placentei, structura acesteia și detectarea acumulărilor de sânge între aceasta și pereții uterini. Datorită scanării cu ultrasunete, se dovedește dacă prezentarea este completă sau doar o parte a locului placentar acoperă faringele (care dintre cele incomplete). La examinarea placentei, atunci când se suspectează o stare de prezentare, devine important să se determine zona placentei cu dimensiunea exactă a defectului (zona detașabilă), gradul de perturbare a fluxului sanguin în vasele fătului și cordon ombilical. Tot în dinamică este posibilă evaluarea migrației placentei până la 34 de săptămâni, când încă își poate schimba poziția datorită creșterii segmentului uterin inferior.
Caracteristicile ultrasunetelor diagnosticul de placenta previa
Când în timpul studiului, pe baza datelor, se determină prezentarea (mai mult, este completă), este strict interzisă utilizarea examinărilor vaginale pentru a nu provoca sângerări. Când există doar o prezentare parțială, criteriile sale sunt lungimea golului de la marginea placentei până la deschiderea care alcătuiește faringele intern. Dacă este de 50 mm sau mai mică, este o placentă joasă. Când țesutul placentar se găsește în zona faringelui intern, aceasta este prezentarea. Din perioada celui de-al doilea și apoi al treilea trimestru de gestație, până în perioada celei de-a 28-a săptămâni, poziția placentei este apreciată prin măsurarea distanței de la marginile interioare ale orificiului uterin la țesutul placentar, această dimensiune este comparată. cu diametrul capului bebelușului.
Dacă este detectată o poziție anormală a placentei, aceasta este controlată dinamic conform datelor ecografice pentru perioade de până la 34 de săptămâni de sarcină, când placenta își ia poziția finală. Deci, pentru evaluarea în dinamică, cel puțin trei studii sunt efectuate la momentul celei de-a 16-a săptămâni, apoi la 25 de săptămâni și 35 de săptămâni.

Ecografia este recomandată atunci când vezica urinară nu este goală, astfel încât poziția uterului și a placentei se va vedea mai bine. În plus, este posibil să se determine un hematom sub locul placentar și peretele uterului datorită scanării cu ultrasunete (dacă s-a stabilit deja că există o prezentare). Cu un astfel de hematom, sângerarea nu se dezvoltă întotdeauna și nu la toate mamele și nu există nicio scurgere de sânge din cavitatea uterină. Dacă detașarea nu este mai mare de 25% din suprafață, viața fătului poate să nu fie în pericol, dar dacă crește la o treime sau mai mult, fătul poate muri din cauza
Cum este sarcina cu o problemă similară
 În fiecare situație, tactica de gestionare a sarcinii va fi selectată individual de un obstetrician-ginecolog, în funcție de cât de des apare sângerarea și cât de pronunțată., cât sânge pierde femeia și care sunt complicațiile și gradul de anemie. Dacă sângerarea nu apare la începutul gestației (până la jumătatea termenului), o femeie poate fi acasă, fiind observată de un medic la o policlinică cu respectarea unui regim zilnic special și cu eliminarea oricăror factori provocatori. Orice încărcături, stres sunt limitate și se impune o interdicție strictă a intimității. La împlinirea vârstei gestaționale de 24 de săptămâni sau mai mult, este necesară observarea pacientului internat, chiar dacă starea de sănătate este excelentă și nu există sângerări sau plângeri. Terapia de susținere și tratamentul tuturor afecțiunilor concomitente se efectuează pentru a aduce sarcina la scadența de 37-38 de săptămâni. Acest lucru este permis cu sângerări rare și ușoare, cu o stare generală normală a femeii însăși pe fondul unei dezvoltări complet normale a fătului.
În fiecare situație, tactica de gestionare a sarcinii va fi selectată individual de un obstetrician-ginecolog, în funcție de cât de des apare sângerarea și cât de pronunțată., cât sânge pierde femeia și care sunt complicațiile și gradul de anemie. Dacă sângerarea nu apare la începutul gestației (până la jumătatea termenului), o femeie poate fi acasă, fiind observată de un medic la o policlinică cu respectarea unui regim zilnic special și cu eliminarea oricăror factori provocatori. Orice încărcături, stres sunt limitate și se impune o interdicție strictă a intimității. La împlinirea vârstei gestaționale de 24 de săptămâni sau mai mult, este necesară observarea pacientului internat, chiar dacă starea de sănătate este excelentă și nu există sângerări sau plângeri. Terapia de susținere și tratamentul tuturor afecțiunilor concomitente se efectuează pentru a aduce sarcina la scadența de 37-38 de săptămâni. Acest lucru este permis cu sângerări rare și ușoare, cu o stare generală normală a femeii însăși pe fondul unei dezvoltări complet normale a fătului.
Chiar dacă sângerarea a fost o dată, și atunci totul este în regulă cu sarcina, după o perioadă de 24 de săptămâni, ea nu este externată din spital până la nașterea bebelușului.
Dacă afecțiunea creează îngrijorare, atunci într-o clinică pentru femeile însărcinate este indicat un regim special:
- Repaus la pat aproape întotdeauna
- prescrierea de medicamente care ameliorează excitabilitatea și activitatea contractilă a miometrului
- Tratamentul anemiei prin prescrierea de medicamente care conțin fier, cu pierderi severe de sânge, neeliminate - utilizarea de soluții de înlocuire a sângelui și sălbăticie,
- Corectarea insuficienței uteroplacentare.
Când sarcina este livrată la termenul de 37 de săptămâni sau mai mult în spital, dar starea placentei previa este păstrată, în funcție de situația actuală, nașterea este planificată și încep pregătirile pentru operație.
Cum se desfășoară nașterea: operație sau nu?
 O indicație necondiționată pentru, efectuată ca o operație planificată, este placenta previa completă. Oricât de mult și-ar dori o femeie, nașterea într-un mod natural este imposibil din punct de vedere fizic, deoarece placenta blochează ieșirea din uter, se exfoliază înainte de nașterea fătului și duce la asfixia acută a acestuia și moartea în uter. În plus, placenta nu va permite ca partea prezentă a fătului - capul sau fesele - să fie introdusă în pelvisul mic. Pe măsură ce uterul se contractă, detașarea placentei are loc într-un ritm progresiv, din care mama poate muri și din cauza pierderii de sânge în timpul nașterii.
O indicație necondiționată pentru, efectuată ca o operație planificată, este placenta previa completă. Oricât de mult și-ar dori o femeie, nașterea într-un mod natural este imposibil din punct de vedere fizic, deoarece placenta blochează ieșirea din uter, se exfoliază înainte de nașterea fătului și duce la asfixia acută a acestuia și moartea în uter. În plus, placenta nu va permite ca partea prezentă a fătului - capul sau fesele - să fie introdusă în pelvisul mic. Pe măsură ce uterul se contractă, detașarea placentei are loc într-un ritm progresiv, din care mama poate muri și din cauza pierderii de sânge în timpul nașterii.
Pe fondul prezentării incomplete și în prezența complicațiilor sub formă de prezentare podală, malpoziție a fătului în uter, cicatrici după nașterea chirurgicală mai devreme sau atunci când, la vârsta unei femei după 30 de ani și un pelvis îngust, prezența, o operația cezariană se efectuează și ca operație planificată. Dacă nu există complicații cu prezentare incompletă, nu există sângerare și chiar descărcare, medicul așteaptă momentul în care începe travaliul activ, efectuând o amniotomie (deschide vezica fetală). Dacă după deschiderea acestei sângerări (ceea ce înseamnă desprinderea placentară), se efectuează o operație cezariană de urgență.
Dacă sângerarea se deschide cu prezentare incompletă înainte de debutul travaliului activ, se efectuează o ruptură a vezicii fetale. Cu o astfel de procedură, capul descendent al fătului în zona pelviană poate apăsa marginea placentei de-a lungul zonei de exfoliere a acesteia și oprește sângerarea. Într-o situație în care sângerarea nu scade sau nu există semne de maturitate cervicală, medicii iau o decizie - se efectuează operație cezariană de urgență . Dacă colul uterin este matur și nu mai există sângerare, se preferă nașterea copilului prin canalul natural de naștere.
Ce complicații pot apărea la femeile însărcinate sau la femeile aflate la naștere?
 O astfel de complicație a sarcinii este periculoasă atât în timpul gestației, cât și la începutul nașterii și după finalizarea acestora. Deci, în timpul sarcinii, este posibilă amenințarea întreruperii și hipoxiei fetale, sindromul IUGR și moartea copilului, sângerări. În plus, adesea cu placenta previa, sunt posibile și atașarea sa densă și acumularea placentei, ceea ce amenință cu complicații în a treia etapă a travaliului, când este necesară desprinderea placentei de pereții uterin. Dacă nu se separă, este necesar, pentru a salva viața mamei, să mergi la o operație de extirpare a uterului (se scoate cu ligatura vaselor).
O astfel de complicație a sarcinii este periculoasă atât în timpul gestației, cât și la începutul nașterii și după finalizarea acestora. Deci, în timpul sarcinii, este posibilă amenințarea întreruperii și hipoxiei fetale, sindromul IUGR și moartea copilului, sângerări. În plus, adesea cu placenta previa, sunt posibile și atașarea sa densă și acumularea placentei, ceea ce amenință cu complicații în a treia etapă a travaliului, când este necesară desprinderea placentei de pereții uterin. Dacă nu se separă, este necesar, pentru a salva viața mamei, să mergi la o operație de extirpare a uterului (se scoate cu ligatura vaselor).
Cea mai frecventă complicație este sângerarea, care debutează atât în timpul sarcinii, cât și odată cu debutul travaliului activ, pe măsură ce contracțiile devin mai frecvente. În acest caz, medicii recurg la prezentarea parțială a membranelor ca o încercare de a elimina dezlipirea. Pentru a reduce riscurile pentru astfel de patologii, medicii în 80% din cazuri aleg pentru livrare.
Este posibil sa nasti cu placenta previa?
Puteți naște în mod natural cu placentație scăzută și prezentare parțială, dacă copilul este cu capul în jos și travaliul este activ, colul uterin este copt și nu există sângerare după deschiderea vezicii urinare. Pe lângă sângerare, complicațiile la o astfel de naștere pot fi slăbiciunea forțelor de naștere și hipoxia fetală care se dezvoltă pe acest fond.
Când se desfășoară nașterea într-un mod natural, este necesară monitorizarea constantă CTG a fătului și a modului în care uterul se contractă. O femeie petrece prima etapă a travaliului cu senzori pe stomac care înregistrează activitatea și contracțiile uterine, iar pe fundalul acestora, o schimbare a bătăilor inimii fătului. Semnele de complicații conform datelor de monitorizare sunt un motiv pentru o operație cezariană de urgență imediată.
După nașterea naturală, sângerarea poate relua din cauza unei încălcări a procesului de separare a placentei, deoarece este situată în zona secțiunilor inferioare ale uterului, care se contractă mai rău. Poate fi necesar să se pună femeia sub anestezie și să se separe manual placenta. Poate exista o pierdere mare de sânge din cauza tonusului redus al uterului și a leziunilor plexurilor coroidiene din zona gâtului acestuia cu o locație atipică a placentei, care s-a exfoliat pe o zonă mare.
Alena Paretskaya, medic pediatru, comentator medical
În acest articol:
Timpul fericit de așteptare a copilului nu este întotdeauna fără nori, uneori viitoarea mamă trebuie să se confrunte cu anumite probleme deja în a 12-a săptămână de sarcină. Una dintre posibilele complicații este placenta previa, adică atașarea sa necorespunzătoare de peretele uterului.În mod ideal, locul de fixare a placentei ar trebui să fie punctul cel mai înalt al uterului, departe de intrarea în acesta. Atașarea placentei de partea inferioară a uterului, de gâtul acestuia, este considerată incorectă.
Medicii clinicii prenatale pun prezentare în 0,2-0,9 la sută din sarcini, dar cu monitorizarea constantă a femeii și a fătului, ceea ce presupune observarea și tratamentul necesar, se poate evita înrăutățirea situației și consecințele ireparabile. Placenta previa este diagnosticată mai des din a 12-a până în a 20-a săptămână de sarcină, dar în majoritatea cazurilor în al treilea trimestru poziția acestui important apendice genital este normalizată. Cu cât o femeie se înregistrează mai devreme la un ginecolog, cu atât este mai probabil să audă despre prezentare, deoarece în stadiile incipiente (12 săptămâni) acest fenomen apare în 20 până la 30% din toate sarcinile.
Pot exista multe motive posibile care duc la prezentare:
- modificări ale endometrului din cauza cezariană, alte operații și studii, în timpul cărora a existat un efect mecanic asupra uterului;
- prezentare în timpul unei sarcini anterioare;
- sarcina multiplă;
- un număr mare de nașteri anterioare;
- creșterea placentei din cauza lipsei de oxigen în corpul unei femei;
- obiceiurile proaste ale unei femei însărcinate, de exemplu, atașamentul de nicotină;
- sarcina târzie - de la 35 de ani;
- trăind în zonele înalte.
Nu este posibil să se stabilească cauza prezentării cu siguranță în majoritatea cazurilor acestei anomalii. Dar cel mai adesea această complicație se manifestă în perioada de la 12 la 20 de săptămâni de sarcină la femeile care au suferit un avort mai devreme, inflamație în uter. La risc sunt pacienții care au o cicatrice sau miomectomie pe peretele uterului, când placenta crește în direcția țesutului intact.
Care ar putea fi complicația
Există următoarele tipuri de placenta previa:
- central - complet;
- parțial - incomplet;
- scăzut;
- cervicale.

Placenta previa incompletă este, de asemenea, împărțită în subspecii:
- lateral - placenta trece de la peretele din spate în față și acoperă colul uterin cu 2/3;
- marginal - marginea inferioară a placentei se suprapune doar la 1/3 din intrarea uterului.
Placenta previa completă implică faptul că orificiul intern, adică. intrarea în uter este complet blocată. Cu placenta previa parțială, partea interioară a intrării este blocată doar parțial, lângă care sunt vizualizate membranele fetale. Prezentarea completă este mai puțin frecventă, cu aceasta placenta se suprapune complet orificiului uterin din interior. Prezentarea incompletă și, în primul rând, marginală, nu este un obstacol absolut în calea nașterii naturale, deoarece nu închide complet intrarea în uter, iar copilul o poate lăsa singur.
Placenta este considerată joasă dacă marginea sa inferioară este concentrată sub 6 centimetri de faringe. Dar, în practică, se ajunge la poziția joasă a placentei atunci când marginea sa inferioară este situată la doi centimetri de faringe de-a lungul peretelui interior al uterului. Foarte rar, placenta poate începe să se dezvolte în zona istmului sau canalului uterin, iar apoi placenta cervicală va fi diagnosticată.
Orice tip de placenta previa apare cel mai adesea în primele etape ale sarcinii, de obicei la 12 săptămâni. În acest moment, placenta este numită corion în limbajul științific. Dar prezentarea parțială se formează doar mai aproape de naștere, împreună cu extinderea și deschiderea colului uterin. După 20 de săptămâni, în cele mai multe cazuri, placenta se ridică, iar până în luna a noua de sarcină revine la normal în peste 90 la sută din cazuri. În același timp, placenta își ia poziția normală mai repede și mai des dacă este situată nu de-a lungul spatelui, ci de-a lungul peretelui frontal.
Simptome, diagnostic și consecințe ale dezvoltării prezentării
În cele mai multe cazuri, prezentarea nu se arată în exterior, dar trebuie să cunoașteți simptomele complicației și, în cazul manifestării lor, să mergeți imediat la medic pentru ca acesta să vă prescrie tratamentul. Principalul și cel mai important dintre simptome este apariția bruscă a sângerării din vagin, chiar dacă nu este însoțită de durere și, de asemenea, se oprește brusc, așa cum a început. Pe lângă aspectul sângelui, pot apărea contracții uterine și uneori chiar și dureri în abdomen, asemănătoare contracțiilor. Cel mai adesea, astfel de simptome apar în a 20-a săptămână de sarcină și mai târziu, în a doua jumătate a acesteia, dar sângerarea poate apărea la 12 săptămâni sau chiar mai devreme. Izolarea sângelui amenință cu avortul spontan, așa că trebuie să răspundeți rapid.

De regulă, placenta previa este detectată la 12 săptămâni, când o femeie merge prima dată la o ecografie. Pentru a evita consecințele teribile ale placentei previa, este important să o diagnosticați în timp util și să puneți situația sub control medical. Principala metodă de diagnosticare este examinarea cu ultrasunete, iar cele mai fiabile rezultate sunt obținute prin examinarea vaginală cu un senzor special. Mai eronat este examenul efectuat pe peretele abdominal. Medicii efectuează și un examen digital, dar această metodă în sine este periculoasă pentru o placentă ușor vulnerabilă, deoarece. poate provoca desprinderea și sângerarea acestuia.
Doar aproximativ 20% dintre femeile însărcinate cu prezentare nu prezintă simptome de complicații și nu prezintă sângerări. Severitatea simptomelor poate fi de grade diferite - de la ușoară la foarte puternică, dar, în orice caz, manifestarea acesteia indică o problemă. , oferind copilului tot ce este necesar, slăbit, se rupe, vilozitățile se exfoliază, se formează lacrimi, ceea ce înrăutățește nutriția apendicelui și a bebelușului însuși.
Astfel, prezentarea poate amenința următoarele:
- pierderea de sânge și șocul unei femei;
- hipoxia copilului;
- abrupția placentară și nașterea prematură;
- inflamația postpartum a uterului;
- anomalii congenitale ale nou-născutului, greutate mică, icter, insuficiență respiratorie și alte anomalii de dezvoltare;
- moartea unui copil sau a unei femei în timpul nașterii.
Opțiuni de gestionare a sarcinii și naștere
Având în vedere cât de severe pot fi consecințele placentei previa, pe toată durata sarcinii, o femeie are nevoie de o monitorizare constantă și sensibilă - supraveghere și tratament medical, până la naștere. Frecvența vizitei la ginecolog va depinde de durata sarcinii, cu excepția cazului în care, desigur, nimic nu te deranjează. În general, observația într-o clinică prenatală nu diferă în planificare de o sarcină normală:
- de la 12 la 20 de săptămâni - o dată pe lună;
- începând din al doilea trimestru, după a 20-a săptămână - de două ori pe lună.
Complexitatea situației va depinde într-o anumită măsură de prezentarea placentară de-a lungul peretelui posterior sau anterior al uterului. Monitorizarea sarcinii va consta într-o examinare constantă a placentei, o evaluare a sângerării și a stării generale a femeii și a fătului, care se realizează prin:
- Ecografia - cu ajutorul acesteia se stabilește cu siguranță atașarea placentei de peretele anterior sau posterior al uterului și prezența prezentării;
- oglinzi de control;
- evaluarea rezultatelor testelor generale ale unei femei gravide.
Tratamentul pentru prezentare presupune, dacă este necesar, următoarele măsuri:
- transfuzie de sânge la o femeie în doze mici;
- luarea de medicamente antispastice și tocolitice;
- numirea agenților hormonali pentru a normaliza sângerarea uteroplacentară, a crește coagularea sângelui și a întări pereții vasculari;
- utilizarea sedativelor: mușca, valeriană etc.;
- prevenirea endometritei și a hipoxiei fetale.

Cea mai periculoasă perioadă de sarcină este primul său trimestru, care durează până la 12 săptămâni, dar cu placenta previa este important să nu se mai piardă vigilența crescută. Când prezentarea este detectată în săptămâna 20 și până la două luni după, apoi cu un control adecvat, îngrijirea necesară și respectarea instrucțiunilor medicale, este foarte probabil ca placenta să-și ia locația normală pe peretele uterin. Dacă ceva nu merge bine, sângerarea se deschide, atunci trebuie chemată imediat o ambulanță. În cazul sângerărilor repetate, devine necesară supravegherea medicală constantă în interiorul pereților spitalului, chiar până la naștere. Acesta este singurul mod de a evita pierderea severă de sânge, desprinderea placentară și toate consecințele care decurg.
Dacă placenta previa rămâne până la 36 de săptămâni, atunci medicul decide internarea și livrarea. Astfel, prezentarea la 38-39 de săptămâni este o indicație pentru operație cezariană. Nașterea obișnuită în cazuri dificile este nu numai contraindicată, ci și plină de complicații. Prezentarea centrală completă a placentei după 20 de săptămâni și mai târziu este un indicator de 100% pentru o operație cezariană planificată, deoarece copilul nu va putea părăsi uterul în mod natural din cauza placentei care blochează intrarea în acesta. Cu cât riscurile sunt mai mari și sângerarea este mai puternică, cu atât se prescrie operația mai urgentă, indiferent de vârsta gestațională.
Când este acasă, o femeie trebuie să urmeze cu strictețe recomandările medicului pentru a evita desprinderea placentară și sângerarea. De regulă, niciun tratament medicamentos nu garantează vindecarea completă și migrarea placentei în loc, mai ales dacă aceasta este fixată pe peretele din spate. Corectarea sau cel puțin nu complicarea prezentării va ajuta la repaus la pat, o dietă bogată în proteine și fier, mai mult aer curat, abținerea de la contactul sexual, de la stresul emoțional și fizic, chiar și de la gimnastică pentru gravide. Placenta previa marginală incompletă necesită un aport suplimentar de preparate multivitamine. Placenta previa laterală și marginală, neagravată de sângerare, poate fi tratată și în ambulatoriu.
Este posibil să previi o anomalie a placentei?
Puteți juca în siguranță în avans, salvându-vă de așteptările dureroase, care, de regulă, încep la 12 săptămâni de sarcină și până la 20 de săptămâni - când placenta va cădea la loc. Prevenirea placentei previa va fi modul corect de viață, în care nu există loc pentru avorturi și alte intervenții care rănesc pereții uterului. În acest scop, este necesar să se utilizeze contraceptive, să controleze strict activitatea reproductivă. De asemenea, ar trebui să se efectueze prevenirea și tratamentul în timp util al bolilor organelor genitale.
O vigilență deosebită trebuie arătată în problema prevenirii anomaliilor placentare pentru femeile cu risc - peste 35 de ani, reînsarcinate, având deja un diagnostic similar. Dacă există tulburări hormonale, atunci sarcina ar trebui să fie planificată nu mai devreme decât astfel de interferență va fi eliminată. Dar chiar și în cazul sănătății ideale a unei femei, nu va fi posibil să se excludă complet posibilitatea placentei previa, deoarece cauza anomaliei se poate afla în caracteristicile ovulului fetal însuși. În acest caz, rămâne doar să ai încredere în medici, să rămâi sub controlul lor vigilent și poate, pentru o perioadă de 12-20 de săptămâni, până la începutul celui de-al treilea trimestru, placenta va lua o poziție normală. În orice caz, chiar și cu o prezentare marginală, puteți naște în siguranță pe cont propriu, sub supravegherea unor obstetricieni cu experiență.
Placenta este un organ situat în uter și funcționează numai în timpul sarcinii. Datorită lui, dezvoltarea normală a sarcinii până la naștere devine posibilă, de aceea este important ca placenta să „funcționeze” normal. În acest caz, nu numai structura corectă a placentei este importantă, ci și locația corectă a acesteia. Placenta previa este o complicație gravă a sarcinii, care, din fericire, nu este foarte frecventă.
Placenta este depusă chiar la începutul sarcinii și este complet formată. Oferă nutriție fătului, excreția de produse metabolice și, de asemenea, îndeplinește funcția plămânilor pentru aceasta, deoarece. prin placentă fătul primește oxigenul necesar vieții sale. În plus, placenta este o adevărată „fabrică hormonală”: aici se formează hormoni care asigură păstrarea, dezvoltarea normală a sarcinii, creșterea și dezvoltarea fătului.
Placenta este formată din vilozități - structuri prin care trec vasele de sânge. Pe măsură ce sarcina progresează, numărul de vilozități și, în consecință, numărul de vase de sânge crește constant.
Localizarea placentei: normă și patologie
Din partea uterului, la locul de atașare a placentei, există o îngroșare a membranei interioare. În ea se formează adânciri care formează spațiul intervilos. Unele vilozități placentare fuzionează cu țesuturile materne (se numesc ancora), în timp ce restul sunt scufundate în sângele matern, care umple spațiul intervilos. Vilozitățile de ancorare ale placentei sunt atașate de partițiile spațiilor interviloase, vasele trec prin grosimea pereților despărțitori, care transportă sângele arterial matern saturat cu oxigen și substanțe nutritive.
Vilozitățile placentei secretă substanțe speciale - enzime care „topesc” micile vase arteriale care transportă sângele matern, în urma cărora sângele curge din ele în spațiul intervilos. Aici are loc schimbul dintre sângele fătului și mamă: cu ajutorul unor mecanisme complexe, oxigenul și substanțele nutritive intră în sângele fătului, iar produsele metabolice ale fătului intră în sângele mamei. Fatul este conectat la placenta prin cordonul ombilical. Un capăt este atașat de regiunea ombilicală a fătului, celălalt de placentă. În interiorul cordonului ombilical sunt două artere și o venă care transportă sângele, respectiv, de la făt la placentă și invers. Sângele bogat în oxigen și substanțe nutritive curge prin vena cordonului ombilical către făt, iar sângele venos de la făt, care conține dioxid de carbon și produse metabolice, curge prin artere.
În mod normal, placenta este situată mai aproape de fundul uterului de-a lungul peretelui anterior sau, mai rar, al peretelui posterior. Acest lucru se datorează condițiilor mai favorabile pentru dezvoltarea ovulului fetal în această zonă. Mecanismul de alegere a locului de atașare a oului fetal nu este complet clar: există o opinie că forța gravitațională joacă un rol în alegerea unui loc - de exemplu, dacă o femeie doarme pe partea dreaptă, atunci oul este atașat de peretele drept al uterului. Dar aceasta este doar una dintre teorii. Putem spune doar fără echivoc că ovulul fetal nu se atașează de locurile nefavorabile pentru aceasta, de exemplu, de locațiile nodurilor miomatoși sau de locurile de deteriorare a mucoasei interioare a uterului ca urmare a chiuretajului anterior. Prin urmare, există și alte opțiuni pentru localizarea placentei, în care placenta se formează mai aproape de partea inferioară a uterului. Alocați o locație joasă a placentei și a placentei previa.
Există o opinie că această patologie a locației placentei poate fi asociată cu o încălcare a unor funcții ale oului fetal în sine, ca urmare a căreia nu se poate atașa la cea mai favorabilă parte a uterului pentru dezvoltare și începe să se dezvolte. se dezvoltă în segmentul său inferior.
Atenție la sângerare!
Sângerarea cu placenta previa are propriile sale caracteristici. Este întotdeauna extern, adică. sângele curge prin canalul cervical și nu se acumulează între peretele uterului și placentă sub forma unui hematom.
O astfel de sângerare începe întotdeauna brusc, de regulă, fără nicio cauză externă aparentă și nu este însoțită de nicio durere. Acest lucru le diferențiază de sângerările asociate cu întreruperea prematură a sarcinii, când, alături de spotting, există întotdeauna dureri de crampe.
Adesea sângerarea începe în repaus, noaptea (s-a trezit „într-o baltă de sânge”). Odată ce a apărut, sângerarea se repetă întotdeauna, cu o frecvență mai mare sau mai mică. Mai mult, nu este niciodată posibil să se prevadă în avans care va fi următoarea sângerare din punct de vedere al forței și al duratei.
După o astfel de sângerare poate fi provocată de activitate fizică, act sexual, orice creștere a presiunii intra-abdominale (chiar tuse, încordare și, uneori, examenul unui ginecolog). În acest sens, examinarea pe scaunul unei femei cu placentă previa trebuie efectuată cu toate precauțiile într-un spital, unde se poate acorda asistență de urgență în caz de sângerare. Sângerarea în sine este periculoasă pentru viața mamei și a copilului.
Destul de des, placenta previa poate fi combinată cu atașamentul său dens, drept urmare separarea independentă a placentei după naștere este dificilă.
Trebuie remarcat faptul că diagnosticul de placenta previa, cu excepția variantei sale centrale, va fi destul de corect doar mai aproape de naștere, deoarece. poziția placentei se poate schimba. Toate acestea se datorează aceluiași fenomen de „migrare” a placentei, din cauza căruia, atunci când segmentul inferior al uterului este întins la sfârșitul sarcinii și în timpul nașterii, placenta se poate îndepărta de zona de \ u200b\u200binternă și să nu interfereze cu nașterea normală.
Simptome și posibile complicații
Principalele complicații și singurele manifestări ale placentei previa sunt spotting. În funcție de tipul de prezentare, sângerarea poate apărea pentru prima dată în diferite perioade de sarcină sau în timpul nașterii. Deci, cu placenta previa centrală (completă), sângerarea începe adesea devreme - în al doilea trimestru de sarcină; cu optiuni laterale si marginale – in al treilea trimestru sau direct la nastere. Cantitatea de sângerare depinde și de tipul de prezentare. Cu o prezentare completă, sângerarea este de obicei mai abundentă decât cu o versiune incompletă.
Cel mai adesea, sângerarea apare în timpul sarcinii, când activitatea pregătitoare a segmentului inferior al uterului este cea mai pronunțată. Dar fiecare a cincea femeie însărcinată cu un diagnostic de placenta previa notează apariția sângerării în stadiile incipiente (16-28 săptămâni de sarcină).
Ce cauzează sângerarea în placenta previa? În timpul sarcinii, dimensiunea uterului crește constant. Înainte de sarcină, acestea sunt comparabile cu dimensiunea unei cutii de chibrituri, iar până la sfârșitul sarcinii, greutatea uterului ajunge la 1000 g, iar dimensiunile acestuia corespund mărimii fătului împreună cu placenta, lichidul amniotic și membranele. O astfel de creștere se realizează, în principal datorită creșterii volumului fiecărei fibre care formează peretele uterului. Dar modificarea maximă a dimensiunii are loc în segmentul inferior al uterului, care se întinde cu cât mai mult, cu atât termenul de naștere este mai aproape. Prin urmare, dacă placenta este situată în această zonă, atunci procesul de „migrare” este foarte rapid, țesutul cu elasticitate scăzută al placentei nu are timp să se adapteze la dimensiunea care se schimbă rapid a peretelui uterin subiacent și are loc peste într-o măsură mai mare sau mai mică. În locul detașării, apare deteriorarea vaselor și, în consecință, sângerarea.
Cu placenta previa, amenințarea avortului este adesea remarcată: creșterea tonusului uterin, durere în abdomenul inferior și în regiunea lombară. Adesea, cu această locație a placentei, femeile însărcinate suferă - presiune redusă stabil. O scădere a presiunii, la rândul său, reduce performanța, provoacă slăbiciune, senzații de slăbiciune, crește probabilitatea de leșin, apariția unei dureri de cap.
În prezența sângerării, este adesea detectată anemie - o scădere a nivelului de hemoglobină din sânge. Anemia poate exacerba simptomele hipotensiunii, în plus, deficiența de oxigen cauzată de o scădere a nivelului de hemoglobină afectează negativ dezvoltarea fătului. Poate exista retard de creștere, sindrom de întârziere a creșterii fetale (FGR). În plus, s-a dovedit că copiii născuți din mame care au suferit de anemie în timpul sarcinii au întotdeauna un nivel redus de hemoglobină în primul an de viață. Și aceasta, la rândul său, reduce apărarea corpului bebelușului și duce la frecvente boli infecțioase.
Datorită faptului că placenta este situată în segmentul inferior al uterului, fătul ia adesea o poziție greșită - transversală sau oblică. Adesea există și un făt când fesele sau picioarele lui sunt întoarse spre ieșirea din uter, și nu capul, ca de obicei. Toate acestea fac dificil sau chiar imposibil să ai un copil în mod natural, fără intervenție chirurgicală.
Diagnosticul placentei previa
Diagnosticul acestei patologii nu este cel mai adesea dificil. Se stabilește de obicei în al doilea trimestru de sarcină pe baza plângerilor de sângerare intermitentă fără durere.
Medicul la examinare sau în timpul unei ecografii poate dezvălui o poziție incorectă a fătului în uter. În plus, din cauza locației joase a placentei, partea de dedesubt a copilului nu poate coborî în partea inferioară a uterului, prin urmare, o poziție ridicată a părții prezente a copilului deasupra intrării în pelvisul mic este, de asemenea, un trăsătură caracteristică. Desigur, medicii moderni se află într-o poziție mult mai avantajoasă în comparație cu omologii lor de acum 20-30 de ani. La acea vreme, obstetricienii-ginecologii trebuiau să navigheze numai după aceste semne. După introducerea diagnosticului cu ultrasunete în practica largă, sarcina a devenit mult mai simplă. Această metodă este obiectivă și sigură; Ecografia vă permite să vă faceți o idee despre locația și mișcarea placentei cu un grad ridicat de acuratețe. În aceste scopuri, este indicat să triplezi controlul ecografic la 16, 24-26 și la orele. Dacă, conform examinării cu ultrasunete, nu este detectată nicio patologie a locației placentei, medicul poate, în timpul examinării, să identifice alte cauze de spotting. Pot fi diferite procese patologice în vagin și col uterin.
Observarea și tratamentul placentei previa
O viitoare mamă care a fost diagnosticată cu placentă previa are nevoie de supraveghere medicală atentă. De o importanță deosebită este desfășurarea în timp util a studiilor clinice. Dacă se detectează chiar și un nivel ușor redus de hemoglobină sau tulburări în sistemul de coagulare a sângelui, femeii i se prescriu suplimente de fier, deoarece. în acest caz, există întotdeauna riscul dezvoltării rapide a anemiei și sângerării. Dacă sunt detectate abateri, chiar minore, ale stării de sănătate, sunt necesare consultații ale specialiștilor relevanți.
Placenta previa este o patologie formidabilă, una dintre principalele cauze ale sângerării obstetricale grave. Prin urmare, în caz de sângerare, toate problemele de sănătate ale unei femei, chiar și cele mici, pot agrava starea acesteia și pot duce la consecințe adverse.
regim plus dieta
Dacă nu există sângerare, în special cu o variantă parțială a placentei previa, o femeie poate fi observată în ambulatoriu.
În acest caz, se recomandă respectarea unui regim de crutare: trebuie evitat stresul fizic și emoțional, trebuie excluse contactele sexuale. Este necesar să dormi cel puțin 8 ore pe zi, mai mult să fii în aer curat.
In alimentatie trebuie sa existe alimente bogate in fier: hrisca, vita, mere etc. Asigurati-va ca aveti un continut suficient de proteine, pentru ca. fără ea, chiar și cu un aport mare de fier, hemoglobina va rămâne scăzută: în absența proteinelor, fierul este slab absorbit. Este util să consumi în mod regulat legume și fructe bogate în fibre, deoarece. retenția de scaun poate provoca apariția de pete. Laxativele pentru placenta previa sunt contraindicate. Ca tuturor femeilor însărcinate, pacienților cu placentă previa li se prescriu preparate speciale cu multivitamine. Dacă toate aceste condiții sunt îndeplinite, manifestările tuturor simptomelor descrise mai sus, care în majoritatea cazurilor însoțesc placenta previa, sunt reduse, ceea ce înseamnă că sunt asigurate condiții pentru creșterea și dezvoltarea normală a copilului. În plus, în caz de sângerare, capacitățile de adaptare ale corpului femeii cresc, iar pierderea de sânge este mai ușor de tolerat.
În prezența spotting-ului, observarea și tratamentul femeilor însărcinate cu placenta previa la vârste gestaționale peste se efectuează numai în spitalele obstetrice care au condiții pentru acordarea de îngrijiri de urgență într-o unitate de terapie intensivă. Chiar dacă sângerarea a încetat, gravida rămâne sub supravegherea medicilor spitalului până la data scadenței.
În acest caz, tratamentul se efectuează în funcție de puterea și durata sângerării, durata sarcinii, starea generală a femeii și a fătului. Dacă sângerarea este nesemnificativă, sarcina este prematură și femeia se simte bine, se efectuează tratament conservator. Sunt prescrise repaus strict la pat, medicamente pentru reducerea, îmbunătățirea circulației sângelui. În prezența anemiei, o femeie ia medicamente care cresc nivelul de hemoglobină, medicamente de întărire generală. Agenții de calmare sunt utilizați pentru a reduce stresul emoțional.
naştere
Cu placenta previa completă, chiar și în absența sângerării, se efectuează o operație cezariană la 38 de săptămâni de gestație, deoarece. nașterea spontană în acest caz este imposibilă. Placenta este situată pe modul în care copilul părăsește uterul, iar dacă încerci să naști singură, se va desprinde complet odată cu dezvoltarea unei sângerări foarte severe, care amenință cu moartea atât a fătului, cât și a mamei.
De asemenea, se recurge la operația în orice stadiu al sarcinii în prezența următoarelor condiții:
- placenta previa, însoțită de sângerare semnificativă, care pune viața în pericol;
- sângerări recurente cu anemie și hipotensiune arterială severă, care nu sunt eliminate prin numirea unor medicamente speciale și sunt combinate cu o încălcare a fătului.
Într-o manieră planificată, o operație cezariană este efectuată atunci când o placenta previa parțială este combinată cu o altă patologie, chiar și în absența sângerării.
Dacă o femeie însărcinată cu placentă previa parțială a dus sarcina la termen, în absența unei sângerări semnificative, este posibil ca nașterea să aibă loc în mod natural. Odată cu deschiderea colului uterin cu 5-6 cm, medicul va determina în cele din urmă varianta de placenta previa. Cu o prezentare parțială mică și sângerare ușoară, se efectuează o deschidere a vezicii fetale. După această manipulare, capul fetal coboară și comprimă vasele de sângerare. Sângerarea se oprește. În acest caz, finalizarea nașterii într-un mod natural este posibilă. Odată cu ineficacitatea măsurilor luate, nașterea este finalizată cu promptitudine.
Din păcate, după nașterea unui copil, riscul de sângerare rămâne. Acest lucru se datorează scăderii contractilității țesuturilor segmentului inferior al uterului, unde a fost localizată placenta, precum și prezenței hipotensiunii și anemiei, care au fost deja menționate mai sus. În plus, s-a spus deja despre combinația frecventă de prezentare și atașarea densă a placentei. În acest caz, placenta după naștere nu se poate separa complet de pereții uterului singură și este necesar să se efectueze o examinare manuală a uterului și separarea placentei (manipularea se efectuează sub anestezie generală). De aceea, dupa nastere, femeile care au avut placenta previa raman sub atenta supraveghere a medicilor din spital si trebuie sa urmeze cu atentie toate recomandarile acestora.
Rareori, dar totuși există cazuri când, în ciuda tuturor eforturilor medicilor și a operației de cezariană, sângerarea nu se oprește. În acest caz, este necesar să se recurgă la îndepărtarea uterului. Uneori, aceasta este singura modalitate de a salva viața unei femei.
Masuri de precautie
De asemenea, trebuie remarcat faptul că, în cazul placentei previa, trebuie să aveți întotdeauna în vedere posibilitatea de a dezvolta sângerări severe. Prin urmare, este necesar să discutați cu medicul în prealabil ce să faceți în acest caz, la ce spital să mergeți. A sta acasă, chiar dacă sângerarea este ușoară, este periculos. Dacă nu există un acord prealabil, trebuie să mergeți la cea mai apropiată maternitate. În plus, cu placenta previa, de multe ori trebuie să apelezi la transfuzii de sânge, așa că dacă ai fost diagnosticat cu un astfel de diagnostic, află în prealabil care dintre rudele tale are aceeași grupă de sânge ca tine și obține-i acordul pentru a dona sânge pt. dumneavoastră dacă este necesar (ruda trebuie să facă un test prealabil pentru HIV, sifilis, hepatită).
Vă puteți aranja într-un spital unde veți fi observat astfel încât rudele să vă doneze sânge în avans. În acest caz, este necesar să obțineți o garanție că sângele este utilizat special pentru dvs. - și numai dacă nu aveți nevoie de el, acesta va fi transferat la o bancă generală de sânge. Ideal ar fi să donezi sânge pentru tine, dar acest lucru este posibil doar dacă starea ta nu provoacă îngrijorare, toți indicatorii sunt normali și nu există spotting. Puteți dona sânge pentru păstrare de mai multe ori în timpul sarcinii, dar trebuie, de asemenea, să vă asigurați că sângele dumneavoastră nu este folosit fără știrea dumneavoastră.
Deși placenta previa este un diagnostic serios, medicina modernă vă permite să îndurați și să dați naștere unui copil sănătos, dar numai dacă această complicație este diagnosticată în timp util și toate prescripțiile medicului sunt respectate cu strictețe.
Când totul s-a terminat și tu și copilul tău sunteți acasă, încercați să vă organizați corect viața. Încercați să vă odihniți mai mult, mâncați corect, asigurați-vă că mergeți cu copilul. Nu uitați de multivitamine și medicamente pentru tratamentul anemiei. Dacă este posibil, nu refuzați alăptarea. Acest lucru nu numai că va pune bazele sănătății bebelușului, ci și va grăbi recuperarea corpului dvs., deoarece. stimularea mameloanului prin sugere determină contractarea uterului, reducând riscul hemoragiei postpartum și inflamației uterine. Este de dorit ca la început cineva să te ajute în îngrijirea copilului și în treburile casnice, deoarece corpul tău a suferit o sarcină dificilă și trebuie să se recupereze.
Evgenia Nazimova
medic obstetrician-ginecolog, Moscova