Жүктілік кезіндегі алғашқы скрининг. Олар мұны қалай жасайды, қалай дайындалу керектігін көрсететін уақыт, ультрадыбысты декодтау нормалары, форумдардағы әйелдер тәжірибесі. Биохимиялық скрининг. Норма. Нәтижелерді шешу Бірінші скринингте қандай сынақтар алынады
Сондай-ақ оқыңыз
Әрбір болашақ ана баланың тұжырымдамасынан бастап көптеген сынақтарға, талдауларға және медициналық кеңестерге бейімделе бастайды. Мұның бәрі жүкті әйелдер үшін қаншалықты қорқынышты болса да, мұндай зерттеулерсіз ұрықтың денсаулығына байланысты ықтимал ауыр қауіптерді анықтау мүмкін емес. Бүкіл кезең ішінде емдеуші гинеколог тағайындаған барлық профилактикалық бағдарламаны сақтау қажет.
Ұсынылған талдауларды елеусіз қалдырмау маңызды. Биохимиялық скрининг ең міндетті сынақтардың бірі болып саналады. Жағымсыз атқа қарамастан, бұл талдау болашақ баланың денсаулығы туралы суретті құру үшін өте пайдалы.
Бұл не
Биохимиялық қан скринингі - бұл өте тар профильді талдау. Сынақтардың бастапқы және қосымша санаттарына жатады. В гепатиті, қызамық сияқты аурулардың белгілерін анықтайды. Кеңейтілген нұсқада талдау қандағы мерездің және АИТВ-инфекциясының болуын анықтауға мүмкіндік береді.
Осыған қарамастан, скринингтің негізгі функциясы ұрықтың патологияларға бейімділігін анықтау болып табылады. Сондай-ақ, талдау нәтижелері болашақта эмбрионда белгілі бір аурулардың қалай дамитынын анық көрсетеді. Осыған байланысты емдеуші дәрігер патологияларды емдеу немесе алдын алу үшін кезеңді бағдарламаны құрастырады.Биохимиялық скрининг Rh факторы мен қан тобын анықтауға мүмкіндік береді. Бұл сипаттамалар болашақта анаға дұрыс емдеу қажет болған жағдайда өте пайдалы болады. Күрделі гормоналды препараттарды тағайындау үшін жүкті әйелдің және оның ұрпақтарының Rh факторын білу маңызды.
Процедура хорионды зерттеуді қамтиды, одан кейін плацента пайда болады, жатырдың тонусын және аналық бездердің жағдайын бағалау. Зерттеу барысында жарты шарлардың симметриясы және ұрық миының даму дәрежесі, қолдар мен аяқтардың болуы және симметриясы, жүрек пен асқазанның дұрыс орналасуы, жамбас, иық, білек сүйектерінің ұзындығы. және төменгі аяқ өлшенеді.
Ұрықтың генетикалық патологиясының даму қаупін есептеу кезінде жүктілік аптасына байланысты мыналар ескеріледі:
- Жаға кеңістігінің қалыңдығы (TVP), яғни мойын терісінің ішкі бетінен мойын омыртқасын жабатын жұмсақ тіндердің сыртқы бетіне дейінгі қашықтық. Қалыпты жағдайда 0,8 - 2,8 мм, жаға аймағының мөлшері нормадан неғұрлым көп болса, ұрықтың хромосомалық аномалиясының қаупі соғұрлым жоғары болады. Дәлірек айтқанда, бұл тәуекелді жүктіліктің бірінші триместріндегі барлық скринингтік деректердің жиынтығында есептеуге болады.
- мұрын сүйегінің болуы; жүктіліктің 12-13 аптасында мұрын сүйегінің ұзындығы әдетте кемінде 3 мм.
- Ұрықтың антропологиялық көрсеткіштерінің жүктілік мерзіміне сәйкестігі:
- бипариетальды бастың диаметрі (BDP), маңдайдан бастың артқы жағына дейінгі қашықтық, 13 аптада - орташа 26 мм;
- кокцикс-париетальды өлшем (КТР) - құйрық сүйегінен тәжге дейінгі ұзындық, әдетте 45-тен 84 мм-ге дейін;
- жүрек соғу жиілігі (HR); 13 аптада 147-171 соққы/мин.
ЕСКЕРТУ.Даун синдромын және басқа да генетикалық патологияларды тек ультрадыбыстық деректерге сүйене отырып анықтау мүмкін емес. Алынған нәтижелерді қан анализінен алынған хромосомалық ауытқулардың көрсеткіштерімен бірге бағалау қажет.
Қанның биохимиясы
Биохимиялық талдау үшін қан тамырдан, таңертең ерте, аш қарынға алынады. Ол адамның хорионикалық гонадотропинін () құрайтын генетикалық патологияның екі маңызды көрсеткішінің деңгейін тексереді - тек жүкті әйелдің денесінде болатын гормон:
- тегін бета (β) hCG. Жүктіліктің қолдауы мен дамуына жауап береді, ол эмбрионның қабықшасының жасушаларымен (хорион) бөлінеді.
Егер көрсеткіш қалыптыдан аз болса, түсік тастау қаупі, плацентарлы жеткіліксіздік, эктопиялық жүктілік, ұрықтағы Эдвардс синдромының ықтималдығы туралы айтуға болады. Бос β-hCG деңгейінен асып кету хромосомалық мутацияларға, соның ішінде Даун синдромына ғана емес, сонымен қатар көп жүктілікте немесе ананың қант диабетінде болуы мүмкін. - PAPP-A ақуызы (плазма ақуызы). Ол плазма арқылы синтезделеді, плацентаның дамуы мен жұмыс істеуін қамтамасыз етеді, иммунитетке жауап береді.
Көрсеткіштің нормадан асып кетуі ұрықтың ықтимал генетикалық патологиясын, сондай-ақ жатыр тонусының жоғарылауын, жүктіліктің регрессиясын және түсік тастау қаупін көрсетуі мүмкін.
BDP жоғарылауы ми ісігі немесе грыжа болуы, гидроцефалия дамуының симптомы болуы мүмкін.
Бірінші жағдайда жүктілік үзіледі, гидроцефалиямен антибиотикалық емдеу тағайындалады.
Эмбрион басының өте төмен бағаланған BDP да жақсы нәтиже бермейді, өйткені бұл мидың дамымағанының белгісі. Әдетте, мұндай жүктілік тоқтатылады.
Ол тағы бір маңызды көрсеткішті қамтиды - мұрын сүйегінің мөлшері. Бұл маркер, TVP сияқты, эмбриондағы Даун синдромының дамуының белгісі болуы мүмкін.
Ерте кезеңде (10-11 апта) пренатальды тексеру мұрын сүйегінің мөлшерін бағалауға мүмкіндік бермейтініне қарамастан, осы кезеңде ол әлі де экранда бейнеленеді.
Қазірдің өзінде 12-13 аптада пренатальды ультрадыбыстық мұрын сүйегінің қалыпты екенін көрсетуі керек, кем дегенде 3 мм өлшем норма болып саналады.
![]()
Пренатальды бірінші биохимиялық скрининг екі гормонның деңгейін тексеруді қамтиды, сондықтан оны «қос сынақ» деп те атайды.
Биохимиялық скрининг болашақ ананың қанындағы hCG деңгейін анықтауға және анықтауға, сондай-ақ қан плазмасын ақуыздың (PAPP) болуы мен мөлшеріне зерттеуге көмектеседі.
Бұл екі зат тек бала көтеріп жүрген әйелдердің қанында болады.
Пренатальды бірінші биохимиялық скрининг жүргізілгеннен кейін дайын нәтижелерді декодтау белгіленген стандарттарды ескере отырып жүргізіледі:
- бірінші триместрдегі hCG деңгейі 0,5 - 2 МоМ болуы керек;
- бірінші триместрдегі PAPP деңгейі 9-дан 13 аптаға дейін болуы керек - 0,17 - 6,01 мУ / мл.
Пренатальды тесттің белгіленген стандарттарынан қатты ауытқу Даун немесе Эдвардс синдромдарының дамуының симптомы болуы мүмкін, бірақ мұндай патологиялардың болуын тек дәрігер ғана бағалай алады, бірақ қосымша емтихандарды ескере отырып.
Екінші триместрдің пренатальды биохимиялық сынағы
Егер 1-ші триместрдегі пренатальды тест хромосомалық ауытқулардың 95% -на дейін анықтай алатын болса, онда екінші триместрдің уақтылы пренатальды скринингтік сынағы осыған байланысты ақпараттылығы төмен емес.
Бірақ екінші пренатальды тексерудің негізгі мақсаты - жүйке түтігінің ақауларын және ұрықтың басқа ақауларын анықтау, сондай-ақ кейіннен туа біткен тұқым қуалайтын немесе хромосомалық аурулардың қаупін анықтауға мүмкіндік беретін есептеулерді жүргізу, олардың арасында:
- Патау синдромы;
- тұқым қуалайтын аурулар Шершевский-Тернер синдромы және Смит-Опиц синдромы;
- полиплоидия.
Әдетте, ана бірінші кешенді тексеруден өткеннен кейін, екінші триместрлік скрининг болашақ ата-ананың өтініші бойынша немесе нақты жағдайларда дәрігердің нұсқауы бойынша тағайындалады.
Скрининг 2-ші триместрге 16-20 апта аралығында жүргізіледі. Болашақ ананың қанының биохимиялық көрсеткіштерін бағалау 16 - 18 акушерлік апталарда жүргізіледі.
Талдау үшін қан тапсырар алдында жүкті әйелде жүктіліктің нақты мерзімін көрсететін бірінші триместрдің ультрадыбыстық нәтижелері болуы керек.
Биохимиялық талдау үшін қан тапсырар алдында жүкті әйелді тексеруге жіберетін дәрігер онымен бірге 2-скринингтік сауалнаманы толтырады, онда УДЗ нәтижелерін, мерзімін, ТВП және ЭРТ параметрлерін көрсетеді.
Мұның бәрі бірінші триместрдегі ультрадыбыстық зерттеудің деректері, өйткені 16-18 аптада екінші ультрадыбысты жасауға ерте, ол 20-21 аптада жүргізіледі.
Жүкті әйел барлық ережелерге сәйкес толтырылған сауалнаманы зертханаға апарады, онда hCG, AFP және NES үшін қан алады.
Ең бастысы - аш қарынға сынақтар өткізу, ал процедура қарсаңында тым тұзды, ащы және майлы тағамдарды жеуге болмайды, бұл нәтижелерді бұрмалауы мүмкін.
Екінші триместрдің биохимиялық скринингінің нәтижелері дайын болған кезде дәрігер алынған ақпаратты зерттейді және оны үш еселік сынақтың белгіленген нормаларымен салыстыра отырып, болашақ анаға ұсыныстар береді немесе қосымша процедураларды тағайындайды.
AFP, hCG және бос эстриол
Жүктіліктің 16-шы аптасында қандағы а-фетопротеин деңгейінің жоғарылауы немесе төмендеуі жүйке түтігінің ақауын және келесі кестеде көрсетілген басқа ақауларды дәл анықтауға мүмкіндік береді.
HCG (хориондық гонадотропин) - алдымен эмбрионның мембранасы, содан кейін плацента шығарады.
Егер гормон қалыпты болса, онда жүктілік қауіпсіз жүріп жатыр, бірақ егер пренатальды биохимиялық сынақта ауытқулар анықталса, төмендегі кестеде келтірілген бірнеше себептер бар.
NEZ (конъюгацияланбаған эстриол, бос) - гормонды алдымен плацентарлы мембрана, содан кейін ұрықтың өзі шығарады. Жүктілік ұзақтығының ұлғаюымен болашақ ананың қанында NEZ жоғарылайды.
Гормонның айтарлықтай төмендеуі немесе жоғарылауы жүктіліктің бұзылуының немесе ұрықтың даму патологиясының симптомы болып табылады.
Нормадан ауытқулар келесі себептерге байланысты болуы мүмкін:
| E3 - бос эстриол | |
| Көтерілген | Төмендетілген |
| үлкен жеміс | Түсік тастау қаупі |
| Көп жүктілік | Ұрықтың шамадан тыс күші |
| Мерзімінен бұрын босану қаупі (ЭЗ күшті жоғарылауымен) | құрсақішілік инфекция |
| Даун синдромы | |
| Нерв түтігінің бұзылуы | |
| Ұрықтың ішкі мүшелерінің дамуын бұзу | |
| Жүкті әйел өз орнында тыйым салынған препараттарды қабылдаған | |
| Фето-плацентарлы жеткіліксіздік | |
Нәтижелерді дұрыс түсіндіру өте маңызды. Егер екінші скрининг алынған деректер қалыпты диапазонда емес екенін растаса, міндетті түрде дәрігермен кеңесу керек.
Пренатальды екінші скрининг жалған теріс және жалған оң нәтижелерді жоққа шығармайды.
Сондықтан болашақ аналар тәуекелдерді өз бетінше түсінбеуі керек, бұл ақыр соңында олардың жүйке жүйесіне қатты әсер етуі мүмкін.
Егер пренатальды екінші скринингтің нәтижелері өте дұрыс емес болса, онда бұл факт кем дегенде қосымша зерттеулер жүргізілгенге дейін үкім ретінде қарастырылмауы керек.
Әрбір жүкті әйел бірінші триместрде скринингтен, содан кейін екінші триместрде скринингтен өтеді. Алғаш жүкті болғанымда скринингтен өтуім керек деді. Бұл не және неге - олар егжей-тегжейлі түсіндірмеді, мен Интернеттен ақпарат іздеуге тура келді. Ақыр соңында, нәтижелер мүмкіндігінше сенімді болу үшін осы зерттеуге дұрыс дайындалу маңызды. Бірақ тіпті мұқият дайындық сізге нәтижелердің дұрыстығына 100% кепілдік бермейді.
Неліктен 1-ші триместрде скрининг, бұл тұжырымдамаға қандай зерттеулер кіреді, оларға қалай дайындалу керек және нәтижелерді қалай шешуге болады, осы мақалада оқыңыз.
Скрининг - бұл не?

Жүктіліктің 1-ші триместрінің скринингі ұрықтың даму ақауларына арналған арнайы зерттеу болып табылады. Скрининг 10-нан 13 аптаға дейін жүргізіледі. Антенаталдық клиникада мүлдем барлық жүкті әйелдерге мұндай зерттеудің қажеттілігі туралы айтылады, оларға жолдамалар беріледі. Бірақ позициядағы әйел скринингтен бас тарта алады. Бұл жағдайда оған жазбаша бас тартуды жазу сұралады.
Мен бірінші жүктілігімде екі скринингтік сынақты да жасадым және қаншалықты алаңдағаным және қобалжығаным әлі есімде. Өйткені мен әйелге Даун синдромы бар бала болады деп, бірақ түсік жасатпаған жағдайды білетінмін. Нәтижесінде толық дені сау сәби дүниеге келді. Осы 9 ай ішінде оның нені бастан өткергенін елестете аласыз ба?
Өкінішке орай, қарама-қарсы сипаттағы қателер де бар. Әрқашан скрининг науқас баланың туылуын болжай алмайды.
Скринингтің өзі екі зерттеуден тұрады - ультрадыбыстық және биохимия үшін тамырдан қан тапсыру. Ең дұрысы, дәлірек нәтиже алу үшін бұл екі процедураны бір күнде жасау керек.
Әйелдердің келесі санаттары үшін бірінші триместрде скринингтен өту маңызды:
- 2 немесе одан да көп түсік немесе мерзімінен бұрын босанғандар;
- бұрын жүктілікті өткізіп алғандар;
- туыстары немесе генетикалық аурулары бар балалары бар;
- жасы 35-тен жоғары;
- егер әйелде ерте кезеңде вирустық немесе бактериялық инфекция болса;
- егер әйел жүкті әйелдер қабылдауға болмайтын дәрі-дәрмектерді қабылдаса;
- жүкті әйел баланың әкесімен жақын туыстық қатынаста болса;
- кімнің «зиянды» жұмысы бар;
- алкогольмен, темекімен және нашақорлықпен.
Бірінші скринингте қандай патологиялар анықталады.
Бірінші триместрде скрининг кезінде келесі патологияларды анықтау үшін зерттеулер жүргізіледі:
- Даун синдромы.Бұл хромосомалық патология, 21-ші хромосома жұбында екі емес, үш хромосома болады. Бұл синдром сирек емес, 700 ұрыққа 1 жағдай. Бұл синдромның даму қаупі ананың жасына қарай артады.
- Патау синдромы.Бұл сондай-ақ хромосомалық патология, жасушаларда 13-ші хромосоманың қосымша көшірмесі болған кезде. Бұл синдроммен ауыратын балалардың туу жиілігі 7000 немесе 10000-нан 1-ді құрайды.Бұл патологиямен туылған балалар көп жағдайда 1 жасқа дейін өледі, өйткені оларда дамудың өте ауыр ауытқулары бар.
- Эдвардс синдромы.Бұл хромосомалық ауру, хромосомалардың 18-ші жұбында үш хромосома болған кезде. Бұл патологиямен көптеген әртүрлі ақаулар бар. Бұл синдром 5000-7000 балада 1 балада кездеседі.
- Смит-Опиц синдромы.Бұл гендік мутация нәтижесінде пайда болатын тұқым қуалайтын ауру. Бұл мидың, жүйке жүйесінің, аяқ-қолдың және басқа да маңызды функциялардың дұрыс дамуы үшін эмбрионға қажет холестериннің метаболизмін бұзады. Аурудың жиілігі 20 000-30 000-да 1.
- триплоидиялық.Бұл сирек кездесетін хромосомалық аномалия. Бұл жағдайда қажетті 46 хромосоманың орнына (әкеден 23, анадан 23) ұрықта 69 хромосома болады. Көп жағдайда мұндай жүктілік түсік тастаумен аяқталады, сирек балалар тірі туылады, бірақ көптеген бұзылулармен.
- де Ланге синдромы.Бұл аурудың себебі - гендік мутация. Ішкі органдардың зақымдануы әртүрлі ауырлықта болуы мүмкін.
- Омфалоцеле. Бұл баланың құрсақ қуысының мүшелері (ішек және бауыр) сыртта, кеңейген кіндікте болған кезде ауыр ақау.
- Нерв түтігінің патологиясы.
1-ші триместрдегі скринингтің уақыты және оған дайындық.
Бірінші скрининг 10-шы аптаның басы мен 13-ші аптаның соңына дейін жүргізілуі керек. Және оны 11-12 аптада жасаған дұрыс. Гинеколог соңғы етеккір күнін ескере отырып, ең жақсы сәтті айтып береді.
13 аптадан кейінгі бірінші скринингті енді сенімді деп санауға болмайды.
Ультрадыбыстық зерттеуге дайындық.Бұл процедураны екі жолмен жасауға болады: трансвагинальды және абдоминальды.
Трансвагинальды әдіс іш қуысы арқылы ультрадыбыстық қарағанда дәлірек болып саналады. Мұндай ультрадыбыстық қынапқа енгізілген арнайы сенсор арқылы жасалады. Бұл жағдайда сенсорға презерватив қойылады, ол арнайы гельмен майланады. Мұндай ультрадыбыстық зерттеуде түсік түсіру қаупі бар ма, плацентаның бөліну қаупі бар ма, анықталады. Мұндай ультрадыбыстық зерттеуге арнайы дайындық қажет емес, ол бос қуықта жасалады.
Егер сіз абдоминальды ультрадыбысты (іш қабырғасы арқылы) жасағыңыз келсе, қуығыңызды толтыруыңыз керек. Ол үшін зерттеуден жарты сағат бұрын газсыз 0,5-1 л су ішіп, дәретханаға бармаңыз. Екінші триместрдегі ультрадыбыстық үшін сізге енді мұны істеудің қажеті жоқ. Ішектің бос болғаны жөн. Яғни, ультрадыбыстық зерттеуден кем дегенде 4 сағат бұрын тамақ ішудің қажеті жоқ.
Қан сынамасын алуға дайындық.
Нәтиже мүмкіндігінше дәл болу үшін маңызды ережелерді сақтау керек. Алдымен аш қарынға қан тапсырыңыз. Бұл зерттеуге кем дегенде 6 сағат қалғанда, сіз жеуге болмайды дегенді білдіреді. Сіз аздап су іше аласыз, бірақ алданып қалмаңыз.
Екіншіден, осы талдауды жеткізуден бір-екі күн бұрын арнайы диетаға «отыру» керек. Бұл күні ысталған, майлы, қуырылған, ащы тағамдарды жеуге болмайды. Сондай-ақ шоколадты, цитрус жемістерін, теңіз өнімдерін қоспаңыз.
Айтпақшы, бала аллергияға бейім болмауы үшін жүкті әйелдердің диетасынан шоколадты, цитрустық жемістерді, құлпынайларды мүлдем алып тастаған дұрыс. Сіз майлы тағамдарды жей алмайсыз, өйткені қаннан қалыпты сарысуды алу мүмкін болмайды, ал биохимияға ақша босқа кетеді.
Ультрадыбыстық сканерлеудің нәтижелерімен қан тапсыруға келу керек, өйткені қан анализіндегі көрсеткіштер жүктілік мерзімімен тығыз байланысты. Бір жарым аптадан кейін биохимияның нәтижесін аласыз.
Бірінші скрининг нәтижелерін шешу.
Бірінші триместрдегі УДЗ нормалары.

Ұрықтың кокцикс-париетальды өлшемі (КТР).Бұл көрсеткіш жүктіліктің ұзақтығына байланысты. Кестеде осы көрсеткіштің нормаларын қараңыз.
Жаға кеңістігінің қалыңдығы (TVP). Бұл көрсеткіш генетикалық бұзылуларды тексеруде өте маңызды болып саналады.
TVP өлшемі 3 мм-ден асса, Даун синдромының немесе Эдвардс синдромының даму қаупі ретінде қарастыруға болады.
Мұрын сүйегі.
Бұл көрсеткіш өте маңызды болып саналады, өйткені Даун синдромында бұл сүйек ерте кезеңдерде анықталмайды.
Әдетте, 10-11 аптада бұл сүйек ультрадыбыстық зерттеуде анықталады, бірақ өлшенбейді. 12-13 аптада мұрын сүйегі кем дегенде 3 мм болуы керек. Егер бұл көрсеткіш қалыптыдан аз болса және жаға аймағы үлкен болса, бұл Даун синдромының дамуын көрсетуі мүмкін.
Ұрықтың жүрек соғу жиілігі (HR).
Бипариетальды өлшем (BDP)- париетальды туберкулез арасындағы қашықтық.
Сондай-ақ, ультрадыбыстық ішкі органдардың мөлшерін өлшейді, жағдайын және плацентаның алдын-алуын бағалайды және кіндік тамырларын қарайды. УДЗ нақты жүктілік жасын анықтайды.
Гормондарға қан анализінің нәтижелерін шешу.
Ультрадыбыстық зерттеуден кейін сіз гормондар үшін тамырдан қан тапсыруыңыз керек. 1-ші триместрдегі биохимиялық қан анализінің нормаларын мына жерден оқыңыз. Бұл жолы қан екі маркер үшін зерттеледі - β-hCG (адам хорионикалық гонадотропин) және PAPP-A (жүктілікке байланысты протеин А).
Хорионикалық гонадотропин.
Бұл гормонның көрсеткіштері болса төмендетілді, онда бұл плацентаның патологиясын немесе Эдвардс синдромының қаупінің жоғарылауын көрсетеді. Арттыбұл гормондардың мөлшері Даун синдромының дамуымен болуы мүмкін. Сондай-ақ, бұл гормон егіздер бар жүктілік кезінде қалыптыдан көп болады.
RAPP-А. Бұл плацента өндіретін ақуыз. Бұл ақуыздардың мөлшері жүктілік мерзіміне қарай артады.
Сондай-ақ, қанды талдау кезінде олар MoM коэффициентін есептейді. Әдетте бұл коэффициент жүктіліктің осы кезеңінде 0,5-2,5 құрайды. Егер жүктілік егіз болса, онда MoM 3,5-ке дейін болуы мүмкін.
Егер MoM 0,5 төмен болса - бұл Эдвардс синдромының даму қаупі ретінде түсіндіріледі, MoM 2,5 жоғары - Даун синдромының даму қаупі.
Ұрықтағы туа біткен патологиялардың қаупі қалай есептеледі?
Скринингтен өткеннен кейін сізге емтихан нәтижелерін беру керек. Бұл нәтижелер әрбір жеке синдром үшін қауіптерді көрсетуі керек. Мысалы, Даун синдромының қаупі 1:380. Бұл скринингтік тексерудің нәтижесі бірдей әйелдер 380 сау баладан 1 науқас бала туады деген сөз.
Мұндай есептеу арнайы компьютерлік бағдарламаның көмегімен жасалады, оған сіздің ультрадыбыстық деректеріңіз, биохимиялық қан анализінің нәтижелері, сондай-ақ жас, дененің жеке ерекшеліктері, қатар жүретін аурулар мен патологиялар, зиянды факторлар енгізіледі. Барлық осы параметрлердің жиынтығында бағдарлама тәуекелдерді есептейді.
1:250-1:380 тәуекелі жоғары деп есептеледі. Бұл жағдайда олар әрқашан генетиктің кеңесіне жіберіледі. Дәл диагноз қою үшін ата-аналарға қосымша зерттеулерден өту ұсынылады: амниоцентез немесе хорион бүршіктерінің биопсиясы. Бұл зерттеулер баланың өміріне қауіп төндіруі мүмкін (мұндай араласудан кейін балалардың 1% -ы өледі). Бірақ амниоцентезден кейін, 100% дерлік кепілдік бар, сізге баланың сау немесе сау еместігі айтылады.
Егер патологиялардың даму қаупі төмен болса, онда екінші триместрде жүкті әйел екінші жоспарлы скринингке жіберіледі.
Скрининг нәтижелеріне не әсер етеді.
Жоғарыда жазғанымдай, скрининг нәтижелері қате болуы мүмкін. Соңғы нәтижеге әсер ететін факторлар бар.
- Егер жүкті әйелде семіздік болса, онда гормондардың мөлшері артады, бірақ бұл ұрықтың патологиясын көрсетпейді. Ал болашақ ананың салмағы тым аз болған жағдайда, гормондардың мөлшері қалыптыдан аз болады.
- Бірінші триместрдегі қант диабетімен гормондардың мөлшері қалыптыдан төмен болады. Бұл жағдайда қан анализінің нәтижелері сенімсіз болады.
- Егер әйел егіздермен жүкті болса, онда оған тек ультрадыбыстық беріледі, өйткені гормондардың нақты нормалары белгісіз.
- Егер жүктілік IVF нәтижесінде пайда болса, hCG деңгейі қалыптыдан жоғары болады, ал PAPP төмен болады.
- Зерттелетін әйелдің эмоционалдық күйі де әсер етуі мүмкін. Сондықтан жаманды ойламай, жақсы нәтижеге бейімделіп, алаңдамай-ақ қойған дұрыс.
Бірінші триместрдегі скринингтің ерекшеліктері.
Даун синдромына ультрадыбыстық скрининг.
Бұл ауруда бірінші триместрде 70% жағдайда мұрын сүйегі көрінбейді. Бірақ кейде бұл сүйек сау балаларда анықталмауы мүмкін екенін білу керек. Жаға аймағы 3 мм-ден асады. Веноздық ағындағы қан ағымының бұзылуы. Жылдам жүрек соғуы, қуықтың ұлғаюы. Жоғарғы жақ қалыптыдан кішірек. Бет ерекшеліктері тегістеледі.
Эдвардс синдромы.
Жүрек соғуы қалыптыдан төмен. Мұрын сүйегі анықталмаған. Екі емес, бір кіндік артериясы. Омфалоцеле бар (ішкі ағзалардың бір бөлігі грыжа қапшығының сыртында болғанда).
Патау синдромы.
Мидың дамуы бұзылған. Жүрек соғысы тездеді. Омфалоцеле. Осы уақытта ұрықтың мөлшері күтілгеннен аз.
Ең сенімді нәтиже алу үшін бірінші триместр скринингін бір жерде жасаған дұрыс. Скринингке дұрыс дайындық пен оң көзқарас та маңызды рөл атқарады. Скрининг диагноз емес екенін есте сақтаңыз. Ал тәуекелдер жоғарылаған жағдайда тек қосымша зерттеулер шындықты анықтауға көмектеседі.
Жүктілік кезіндегі зерттеулердің заманауи әдісі болашақ ананың қажет болуын қамтамасыз етеді үш ретөту - әрбір триместрде бір рет. Терминнің өзі ерекше «қорқынышты» медициналық атауымен аздап қорқынышты болса да, бұл туралы алаңдатарлық немесе ерекше ештеңе жоқ. Скрининг - бұл әртүрлі көрсеткіштерді анықтау және мүмкін болатын ауытқуларды анықтау үшін жүкті әйел мен ұрықтың жалпы кешенді тексеруі.
Скринингтік дайындық
Жүктілік кезінде бірінші скринингті жүргізу мұқият дайындықты және бірқатар талаптар мен ұсыныстарды сақтауды талап етеді. Кейінгі емтихандар мен триместрлердің өтуімен дайындық шараларының тізімі әлдеқайда аз болады.
Алғашқы пренатальды скринингтен бұрын әйел келесі әрекеттерді орындауы керек:
- зерттеуге дейін бір күн ішінде ықтимал тағамдарды (цитрус жемістері, теңіз өнімдері және т.б.) пайдаланудан бас тарту;
- қуырылған және майлы тағамдардан бас тарту;
- зерттеу алдында таңертең талдау үшін қан алу сәтіне дейін таңғы астан бас тарту;
- іш өтуіне дайындық кезінде (іш арқылы) зерттеуге жарты сағат қалғанда 0,5 литр газсыз су ішу арқылы қуықты сұйықтықпен толтырыңыз.
ақпаратСонымен қатар, хош иістендірілген косметиканы немесе гигиеналық өнімдерді пайдалануды қоспағанда, әдеттегі гигиеналық процедураларды орындаған жөн.
Стандартты мәндер
Бірінші скринингтен өткенде, арнайы назар аударыңыз үстіндекелесісі көрсеткіштержәне олардың сәйкестігіұсынылған стандартты мәндер.
Зерттеудің бұл түрі жүктіліктің 11-13 аптасында диагнозы бар әйелдерге тағайындалады. Жүктілік кезіндегі алғашқы скринингтің бастапқы кезеңі ультрадыбыстық зерттеу болып табылады. Осыдан кейін жүкті әйел биохимиялық қан анализіне жіберіледі.
Мұндай оқиғалар эмбрионның құрылымындағы генетикалық ақауларды, патологияларды анықтауға және оларға дер кезінде жауап беруге мүмкіндік береді.
Бірінші скринингке қалай дайындалу керек?
Қарастырылып отырған процедура сараптаманың екі түрін қамтиды, олардың әрқайсысы белгілі бір дайындықты қажет етеді.
ультрадыбыстық
Екі жолмен жасауға болады:
- Сыртқы (іш).Ол толық қуықпен беріледі, сондықтан процедураның басталуына 30-60 минут қалғанда жүкті әйел УДЗ басталғанға дейін кем дегенде жарты литр газсыз тазартылған су ішуі керек немесе 3-4 сағат бұрын зәр шығармауы керек. .
- Қынаптық.Емтиханның бұл түрі арнайы дайындықты қажет етпейді. Кейбір емханалар пациенттерден қабылдауға өздерінің жаялықтарымен, стерильді қолғаптарымен және ультрадыбыстық түрлендіргішке арналған презервативпен келуін талап етеді. Мұның бәрін дерлік кез келген дәріханада сатып алуға болады.
(қос сынақ)
Ол сынақ нәтижелеріне айтарлықтай әсер етуі мүмкін елемеу келесі дайындық шараларын қарастырады:
- Анализден 2-3 күн бұрын жүкті әйел майлы, тұзды тағамдардан (ет, теңіз өнімдері), цитрус жемістері мен шоколадтан бас тартуы керек. Бұл мультивитаминдерге де қатысты.
- Қанды аш қарынға тапсыру керек. Соңғы тамақ сынақтан кемінде 4 сағат бұрын болуы керек.
- Дәрігерлер скринингтен екі күн бұрын жыныстық қатынастан бас тартуға кеңес береді.
Жүкті әйелдерде бірінші скрининг қалай өтеді және ол нені көрсетеді?
Емтиханның көрсетілген түрі мынадан басталуы керек. Өйткені, дәл жүктілік жасын анықтауға мүмкіндік беретін ультрадыбыстық диагностика - және бұл скринингтің екінші кезеңі үшін өте маңызды: қос тест.Өйткені, қан нормасының көрсеткіштері, мысалы, 11 және 13 апталарда әртүрлі болады.
Сонымен қатар, егер ультрадыбыстық сканерлеу ұрықтың әлсіреуін немесе ондағы елеулі ауытқулардың болуын анықтаса, биохимиялық қан анализін жүргізудің қажеті болмайды.
Осылайша, бірінші скринингтің екінші кезеңінен өту кезінде жүкті әйелдің қолында ультрадыбыстық дәрігердің қорытындысы болуы керек.
Ультрадыбысты зерттеу
Қарастырылып отырған зерттеу түрі ұрықтың осындай физикалық ақауларын анықтауға мүмкіндік береді:
- дамудың кешігуі.
- Ауыр патологиялардың болуы.
Сондай-ақ ультрадыбыстың арқасында жүктілік мерзімі анықталады, жатырдағы ұрықтың саны, шамамен туған күні белгіленеді.

Жүктіліктің бірінші үштен бір бөлігінде ультрадыбыстық аппаратта келесі көрсеткіштер тексеріледі:
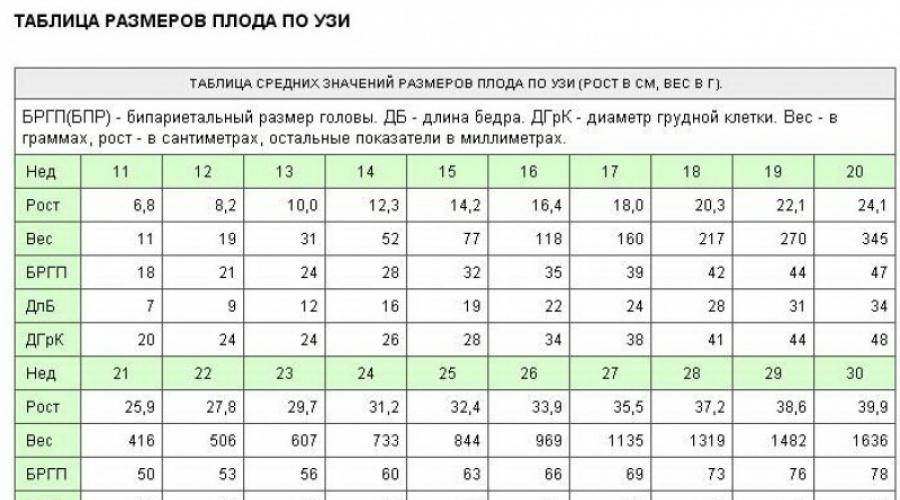
- Коксидан бастың париетальды бөлігіне дейінгі қашықтық.Бұл параметр кокцигеальды-париетальды өлшем (КТП) деп те аталады. Жүктіліктің 11-ші аптасында КТЭ 42-50 мм, 12-ші аптада - 51-59 мм, 13-те - 62-73 мм аралығында өзгереді.
- Мұрын сүйегінің мөлшері. 11-ші аптада ол визуализацияланбайды. 12-13 аптада оның параметрлері 3 мм-ден асады.
- Париетальды аймақтың туберкулезі арасындағы қашықтық, немесе бипариетальды өлшем (BDP). Әдетте, бұл көрсеткіш 11-ші аптада 17 мм болуы керек; 12 аптада 20 мм; Жүктіліктің 13-ші аптасында 26 мм.
- Эмбрионның бас шеңбері.
- Маңдайдан бастың артқы жағына дейінгі қашықтық.
- Мидың құрылымы, оның жарты шарларының симметриясы мен өлшемі, тұйық бас сүйегінің сапасы.
- Жүрек соғу жиілігі (HR).Бұл параметр арқылы жүрек аритмиясын анықтауға болады. Жүректің соғу жиілігін өлшеген кезде, УЗИ дәрігері өте мұқият болуы керек: жүктіліктің қысқа ұзақтығына байланысты науқастың тамырларының пульсациясын эмбрионның жүрек соғуымен шатастыруға болады. Әдетте, қарастырылып отырған көрсеткіш: жүктіліктің 11-ші аптасында 153-177; 150-174 - 12-ші аптада; 147-171 - 13-і.
- Жүрек және оның артерияларының параметрлері.
- Жамбас, иық, жіліншік сүйектерінің құрылысы.
- Мойын терісінің ішкі және сыртқы беті арасындағы қашықтық,немесе жаға кеңістігінің қалыңдығы (TVP). Әдетте бұл көрсеткіш: жүктіліктің 11-ші аптасында 1,6-2,4 мм; 12-ші аптада - 1,6-2,5 мм; 13-ші аптада - 1,7-2,7 мм.
- Хорионның (плацентаның) құрылысы, оның орналасуы.Хорионның қабыршақтануын анықтаған кезде оның көлемдері және прогреске бейімділік бар-жоғы анықталады. Ұқсас құбылыс жүкті әйелдің ауырсынуы туралы дақтарды және шағымдарын тудыруы мүмкін.
- Сарыуыз қапшығының пішіні мен мөлшері, кіндіктің сауыттармен қамтамасыз етілу сапасы. Жүктіліктің 12-ші аптасында сары қабықтың мөлшері әдетте азаяды және ультрадыбыстық диагностика кезінде ол дөңгелек пішінді кішкентай (4-6 мм) кистозды ісік болуы керек.
- Жатырдың құрылысы, оның қосалқылары. Аналық бездерге ерекше назар аударылады: жүктіліктің кейінгі кезеңдерінде оларды тексеру қиын.
Бірінші скрининг ультрадыбыстық кезінде ұрықты дұрыс орналастыру керекмаман сапалы тексеру жүргізіп, қажетті өлшемдерді жасай алатындай етіп.
Егер бала дұрыс орналаспаса, науқасқа арқасынан бүйіріне аударылуын, жөтелуін немесе еңкеюін сұрайды.
Қосарлы тест (нормалар мен түсіндіру)
Зерттеудің бұл түрі үшін аш қарынға қабылданатын тамырдан қан қолданылады.

Келесі параметрлерді анықтау үшін биохимиялық скрининг қажет:
1. Протеинді жүктілік (PAAP) -А )
Бұл ақуызды плацента өндіреді және жүктілік кезінде көбейеді.
Әдетте бұл ақуыздың көрсеткіштері келесідей болады:
- 11-12 апта: 0,77-4,76 бал / мл.
- 12-13 апта: 1,04-6,01 мУ / мл.
- 13-14 апта: 1,48-8,54 мУ / мл.
PAAP-A мөлшерінің төмендеуі келесі ауытқуларға байланысты болуы мүмкін:
- Түсік тастау қаупі бар.
- Дамып келе жатқан эмбрионда Даун синдромы, Эдвардс синдромы немесе басқа генетикалық ауру бар.
Болашақ ананың қанындағы PAAP-P деңгейінің жоғарылауы жиі маңызды диагностикалық мәнге ие емес.
2. Адам хорионикалық гонадотропинінің (hCG) мөлшері
Бұл гормон жүктіліктің алғашқы апталарында өндіріледі, жүктіліктің 12-ші аптасында максималды деңгейге жетеді, содан кейін қарастырылатын гормонның мөлшері азаяды.
Жүкті әйелдің қанындағы hCG мөлшерінің көрсеткіштерін зерттеу арқылы хромосомалық ауытқулардың болуын / болмауын анықтауға болады.
Қорытынды парағында бұл параметр «бос β-hCG» бағанында жазылған.
Жүктіліктің бірінші триместрінде бұл гормонның нормасы келесідей:
- 11-ші апта: 17,3-130,2 нг/мл.
- 12-ші апта: 13,3-128,4 нг/мл.
- 13-ші апта: 14,3-114,7 нг/мл.
HCG деңгейінің жоғарылауы бірнеше құбылыстарды көрсетуі мүмкін:
- Дамып келе жатқан ұрықтың Даун синдромы бар.
- Болашақ ана қант диабетімен ауырады.
- Жүкті әйел ауыр токсикозбен ауырады.
Қарастырылып отырған гормон деңгейінің төмендеуі келесі факторлардың фонында болуы мүмкін:
- Түсік тастау қаупі бар.
- Жүктілік жатыр қуысынан тыс қалыптасады
- Плацентаның негізгі функцияларын орындамауы.
- Ұрықта Эдвардс синдромы бар.
Бірінші триместрдегі скринингте қандай патологияларды анықтауға болады?
Жүктіліктің алғашқы үш айында тексерулер арқылы келесі аурулардың болуын анықтауға немесе күдіктенуге болады:
- Нерв түтігінің құрылымындағы қателер (менингоцеле).
- Даун синдромы. Бұл аурудың таралуы: 1:700. Бұл патологияны уақтылы анықтау науқас нәрестелердің туу деңгейін төмендетуге мүмкіндік берді (1100 жағдайға 1).
- Кіндік жарығы (омфалоцеле). Ультрадыбыстық зерттеу ішкі ағзалардың құрсақ қуысында емес, грыжа қалтасында екенін көрсетеді.
- Эдвардс синдромы (1:7000). Ол жүрек соғу жиілігінің төмендеуімен, омфалоцелемен, кіндік бауындағы қан тамырларының жеткіліксіздігімен, мұрын сүйегінің болмауымен (көру мүмкін еместігімен) сипатталады. Тәуекел тобына 35 жастан асқан жүкті әйелдер жатады.
- триплоидиялық. Бұл патологиямен ұрықтандырылған жұмыртқада 46 емес, 69 хромосома бар. Мұндай құбылыс жұмыртқаның дұрыс емес құрылымына байланысты немесе екі сперматозоид бір жұмыртқаға енген кезде пайда болуы мүмкін. Көбінесе мұндай ауытқулармен әйелдер ұрық тумайды немесе өлі балаларды туады. Тірі нәресте тууға болатын сирек жағдайларда оның өмір сүру кезеңі бірнеше күн / аптамен шектеледі.
- Патау ауруы (1:10000). Ультрадыбыстық зерттеу мидың, түтік тәрізді сүйектердің құрылымында тежелуді, жүрек соғу жиілігін, омфалоцелді анықтайды. Көбінесе ұқсас диагнозбен туылған нәрестелер ең көп дегенде екі ай өмір сүреді.
- Смит-Лемли-Опиц синдромы (1:30000). Бұл генетикалық бұзылулардың нәтижесі, соның салдарынан холестеринді сапалы түрде ассимиляциялау мүмкін емес. Қарастырылып отырған патология дамудағы көптеген ақауларды тудыруы мүмкін, олардың ең маңыздысы - ми мен ішкі органдардың жұмысындағы қателер.
Жоғарыда аталған патологиялардың кейбірін растау үшін қажет қосымша диагностикалық шаралар,және көп жағдайда олар инвазивті.

Нәтижелерге не әсер етуі мүмкін және дәрігер бірінші скринингте қателесуі мүмкін бе?
Жүктіліктің бірінші триместріне арналған скринингтің белгілі бір кемшіліктері бар.
Екінші жағынан, әлі де тексеру жүргізу қажет: белгілі бір патологияны уақтылы анықтау жүктілікті тоқтатуға (егер ұрықтың ауыр ауытқулары болса) немесе жүктілікті сақтау үшін шаралар қабылдауға мүмкіндік береді (егер бар болса). қауіп).
Кез келген жағдайда, кез келген болашақ анаға скринингтің жалған оң нәтижелері келесі жағдайларда болуы мүмкін екенін білу пайдалы болады:
- ЭКО.Жасанды ұрықтандыру кезінде эмбрионның желке бөлігінің параметрлері қалыптыдан 10-15% жоғары болады. Қосарланған сынақ hCG мөлшерінің жоғарылауын және PAAP-A төмен деңгейін (20% дейін) көрсетеді.
- Болашақ ананың салмағы:қатты жіңішкелік гормондар мөлшерінің төмендеуінің салдары болып табылады, ал семіздікпен қарама-қарсы құбылыс байқалады.
Скринингтік зерттеу – эмбрион эволюциясының ақауларын болжауға арналған процедуралар жиынтығы. Іс-шараға ультрадыбыстық бақылау және биохимиялық қан анализі кіреді. 1-ші триместрдің 1-ші скринингінің нәтижелері жүктіліктің ағымын бақылау жөніндегі шаралар кешенінің өте маңызды бөлігі болып табылады.
Баланы күту әрқашан қуанышты эмоциялармен байланысты. Әрбір әйел науқас баланың туылғаны туралы хабарға шыдауға дайын емес.
Маңызды!Бірінші процедура жұмыртқаны ұрықтандыру сәтінен бастап 11 аптадан 13 аптаға және 6 күнге дейін жүзеге асырылады. Ультрадыбыстық - диагностика жүктілік патологиясын және ұрықтың дамуындағы нормадан ауытқуларды уақтылы анықтайтын тиімді және дәл әдіс болып табылады.
Көбінесе жас отбасы нақты қажеттіліктері бар баланың пайда болуына дайын емес.
1-ші триместрді скринингтік тексеру босанудағы ықтимал асқынуларды болдырмауға және хромосомалық бұзылыстары бар баланың туылуын сенімді болжауға мүмкіндік береді.

Ультрадыбыстық диагностика геномдағы ақауларды анықтайды:
- Даун ауруы. Жаға аймағының қатпарының қалыңдығы нормадан асып түседі. Жүрек соғысы жиілейді, мұрын сүйегі қысқарады, көздің арасы ұлғаяды.
- Нерв түтігінің дамуындағы ауытқулар. Ауыр хромосомалық аномалиялар тобына жұлынның бифидасы, омыртқаның біріктірілмеуі, омыртқаның және ми тінінің аномалиялары жатады.
- Құрсақ қабырғасында грыжа түзілімінде іш қуысы мүшелерінің локализациясы (омфалоцеле).
- Патау синдромы. Симптомдық кешенге жүректің жиырылу жиілігінің жоғарылауы, сүйек жүйесінің дамымауы, омфалоцеле, мидың патологиясы, қуықтың ұлғаюы кіреді. Нәресте 12 айдан кейін сирек өмір сүреді.
- Эдвардс синдромы. Жүрек соғу жиілігі төмендеген, бір кіндік артериясының болуы (қалыпты – 2), омфалоцеле, мұрын сүйектері көрінбейді. Сәбилер бір жылдың ішінде өледі.
- триплоидиялық. Мидың көптеген аномалияларымен бірге жүреді. Жүректің жиырылу жиілігі төмендеген, омфалоцеле, бүйрек жамбасы ұлғайған.
- Де Ланге ауруы. Аномалияның геномдық шығу қаупі 25% жетеді. Баланың дамуы үдемелі ақыл-ой кемістігімен бірге жүреді.
- Симптом кешені Смит - Опиц. Тұқым қуалайтын метаболикалық процестердің бұзылуы. Психикалық ақаулармен, аутизммен, неврологиялық бұзылулармен, бас сүйек-бет аймағының патологияларымен бірге жүреді.
- Тернер ауруы. Жүрек соғу жиілігінің жоғарылауы, жатырішілік өсудің тежелуі.
Ультрадыбыстық скринингтен бас тарта отырып, болашақ ана мен әке бала үшін жауапкершілікті білуі кереккім дүниеге келеді. Ұрықтың хромосомалық ауытқуларының мүмкін еместігі туралы жаңалық әйелге ана болуды күтуден уайымсыз ләззат алуға мүмкіндік береді.
Не көрсетеді?
Процедура жүріп жатыр трансвагинальдынемесе трансабдоминальдыжол. Екінші жағдайда іс-шара толтырылған қуықпен жүзеге асырылады.

Сауалнама нәтижелері бойынша маман маңызды көрсеткіштерді талдайды:
- КТП – кокцикс пен қабырғалық сүйек арасындағы саңылау.
- BDP - тәждің туберкулезі арасындағы саңылау (екі аталық көрсеткіш).
- Желке және маңдай сүйектерінің арақашықтығы.
- Мидың құрылысы, олардың симметриясы.
- Жаға аймағының қатпарының қалыңдығы (TVP).
- Уақыт бірлігіндегі жүрек соғысының саны (HR).
- Эмбрионның түтік тәрізді сүйектерінің мөлшері (иық сүйегі, жамбас, төменгі аяқ, білек).
- Органдарды локализациялау (жүрек және асқазан).
- Жүрек пен негізгі тамырлардың пропорциялары.
- Плацентаның қабатын және локализациясын бағалау.
- Амниотикалық сұйықтықтың мөлшері.
- Кіндік бауындағы тамырлардың саны.
- Ішкі жыныс мүшелерінің патологиясы.
- Жатыр тонусын бағалау.
 Диагностика кезінде дәрігер кокцигеальды-париетальды қашықтықты (КТР) диагноз қойылған жүктілік мерзімімен салыстыра отырып, эмбрионның құрылымын зерттейді.
Диагностика кезінде дәрігер кокцигеальды-париетальды қашықтықты (КТР) диагноз қойылған жүктілік мерзімімен салыстыра отырып, эмбрионның құрылымын зерттейді.
Сенімді диагноз қою үшін CTE 45 мм-ден асуы керек.
Стандартпен салыстырғанда мөлшердің ұлғаюы үлкен ұрықтың дамуына байланысты болуы мүмкін. CTE төмендеуі жүктіліктің өткізіп алғанын, түсік тастау қаупін, ананың денесінде инфекцияларды және хромосомалық ауытқуларды көрсетеді.
Егер жүктілік мерзімін дұрыс бағалау күдіктенсе, 10 күннен кейін екінші ультрадыбыстық тағайындалады, ұрықтың эволюциясы динамикада бақыланады. Қайғылы жағдайдың алдын алу үшін әйелге ультрадыбыстық көмегімен жүктіліктің 1-ші триместріне скрининг тағайындалады.
Декодтау және нормалар
TVP Даун синдромын диагностикалау үшін маңызды симптом болып табылады. Индекс жаға кеңістігінің қалыңдығыұрықтың мойны мен терісі арасында пайда болған мойын қатпарының қалыңдығымен анықталады. Көлемі мен жүктілік мерзімі арасындағы сәйкессіздік геномдық ауытқулары бар ұрықтың даму қаупін көрсетеді.
1-ші триместрдегі бірінші скрининг үшін келесі көрсеткіштер қалыпты болып саналады.
Кесте 1. 1-ші триместрдің 1-ші скринингінің нормалары.
| Терминді, апталарды аламыз | Орт. KTP мәні, мм | TVP, мм | Мұрын сүйегі, мм | Жүрек соғу жиілігі минутына | BPR, мм |
| 10 | 33 – 41 | 2,2 дейін | көрінетін | 161 – 179 | 14 |
| 11 | 50-ге дейін | 2,4 дейін | көрінетін | 153 – 177 | 17 |
| 12 | 59 дейін | 2,5 дейін | 3-тен жоғары | 150 – 174 | 20 |
| 13 | 73-тен аспайды | 2,7 дейін | 3-тен жоғары | 147 – 171 | 26 |
Маңызды диагностикалық мән - BDP немесе ұрықтың басының өлшемін сипаттайтын қабырғалық сүйектердің қабырғалары арасындағы қашықтық. Үлкен BDP мәндері үлкен ұрықты көрсетеді, ерте диагностика босануға дайындалуға мүмкіндік береді.
Сонымен қатар, BDP церебральды грыжа, гидроцефалия сияқты ми патологияларын көрсетуі мүмкін. Төменге ауытқу ақауларды көрсетеді.Ықтимал патологиялар мұрын сүйегінің дұрыс қалыптаспауымен, жүрек соғу жиілігінің бұзылуымен көрінеді. Жүректің жұмысын тексере отырып, дәрігер туылмаған баланың жүрегінің ақауларын анықтайды.
Ауытқулардың салдары мен себептері
Алынған ақпарат компьютерлік талдауға ұшырайды, ол геномдық патологиясы бар нәрестенің туу ықтималдығын анықтайды. Патология қаупі үш градацияға ие– төменгі деңгей, табалдырық, жоғары.
Жоғары ықтималдық 1:100 деп есептеледі.Бұл мұндай көрсеткіштерге ие әрбір жүзінші әйел дамуында ауытқулары бар нәрестені туады дегенді білдіреді. Бұл жағдайда жүктілікті тоқтату қаупін арттыратын инвазивті зерттеу нәтижелерінің қаншалықты қажет екенін отбасы шешеді.
Шекті мәндер ауру қаупін 1:100-ден 1:350-ге дейін анықтайды.Мұндай жағдай қауіпті анықтау үшін генетикпен кеңесуді қажет етеді.
Жүкті әйелдердің басым көпшілігінде 1: 350-ден жоғары көрсеткіштер бар, бұл нәресте мен ана үшін қолайлы көрсеткіш.
 Егер қан биохимиясының қолайсыз нәтижелері ұрықтың дамуындағы геномдық ауытқулар диагнозын растаса, әйелге жүктілікті медициналық тоқтату ұсынылады.
Егер қан биохимиясының қолайсыз нәтижелері ұрықтың дамуындағы геномдық ауытқулар диагнозын растаса, әйелге жүктілікті медициналық тоқтату ұсынылады.
Инвазивті тексеруді (хорион виллусын алу) ұсынатын білікті генетиктен кеңес алу қажет.
Процедура түсік түсіру қаупі төмен, 13 аптада ұрықтың патологиясын анықтау.
Кемшіліктерді растау нақты шешімді талап етеді. Науқастың келісімімен жүктілікті тоқтату 14-16 апта аралығында жүргізіледі. Стандарттан өзгеше нәтижелер бірнеше себептер бойынша байқалады:
- семіздік, ана салмағының төмендігі;
- көп жүктілік;
- қант диабеті тарихы;
- скринингтен 2 аптадан аз уақыт бұрын амниоцентез (амниотикалық сұйықтық сынағы) болуы;
- науқастың жағымсыз психо-эмоционалдық жағдайы нәтижелерге әсер етуі мүмкін.
Қорытынды
Жүктіліктің 1-ші триместріндегі ультрадыбыстық зерттеудің кешігуі негізделген шешім қабылдауға уақыт қалдырмайды. Егер жүктілік мерзімі 20 аптадан асса, жасанды босану медициналық себептер бойынша жүзеге асырылады, бұл әйелдің және отбасы мүшелерінің эмоционалдық жағдайына теріс әсер етеді.

Скрининг нәтижелерін 3 апта ішінде күтуге болады.Жеке клиникалар зерттеуді 2 апта ішінде жүргізеді. 10-нан 12 аптаға дейінгі кезең жүктіліктің 1-ші триместрінің скринингінің бөлігі ретінде бірінші ультрадыбыстық зерттеу үшін оңтайлы кезең болып табылады.
Әрбір жүкті әйел дерлік жүктіліктің бірінші триместріне скрининг (пренатальды скрининг) туралы бірдеңе естіді. Бірақ көбінесе оны өткендер де оның не үшін тағайындалғанын білмейді.
Ал мұны әлі жасамаған болашақ аналар үшін бұл сөз тіркесі кейде қорқынышты болып көрінеді. Және бұл әйел оның қалай жасалатынын, кейінірек алынған нәтижелерді қалай түсіндіруге болатынын, дәрігерге не үшін қажет екенін білмейтіндіктен ғана қорқады. Осы мақалада осы тақырыпқа қатысты осы және басқа да көптеген сұрақтарға жауап таба аласыз.
Осылайша, маған бірнеше рет түсініксіз және бейтаныс сөз скринингін естіген әйелдің басына қорқынышты суреттер сала бастағаны, оны қорқытып, бұл процедураны орындаудан бас тартқысы келетінін көрдім. Сондықтан, біз сізге айтатын бірінші нәрсе - «скрининг» сөзінің мағынасы.
Скрининг (ағыл. screening – сұрыптау) – бұл қарапайымдылығына, қауіпсіздігіне және қолжетімділігіне байланысты адамдардың үлкен топтарында бірқатар белгілерді анықтау үшін жаппай қолдануға болатын әртүрлі зерттеу әдістері. Пренатальды деген сөз пренатальды дегенді білдіреді. Сонымен, «пренатальды скрининг» түсінігіне мынадай анықтама беруге болады.
Жүктіліктің бірінші триместрінің скринингі – жүкті әйелдерде ұрықтың өрескел даму ақауларын, сондай-ақ ұрық патологиясының немесе генетикалық ауытқулардың жанама белгілерінің болуын немесе болмауын анықтау үшін белгілі бір жүктілік жасында жүкті әйелдерде қолданылатын диагностикалық зерттеулер кешені.
1-ші триместрде скринингтің рұқсат етілген мерзімі 11 апта - 13 апта және 6 күн (қараңыз). Скрининг ерте немесе кеш жүргізілмейді, өйткені бұл жағдайда алынған нәтижелер ақпараттық және сенімді болмайды. Ең оңтайлы кезең жүктіліктің 11-13 акушерлік аптасы болып саналады.
Бірінші триместрлік скринингке кім жіберіледі?
Ресей Федерациясының Денсаулық сақтау министрлігінің 2000 жылғы No 457 бұйрығына сәйкес барлық әйелдерге пренатальды скрининг ұсынылады. Әйел одан бас тарта алады, оны ешкім бұл оқуға мәжбүрлей алмайды, бірақ мұны істеу өте абайсызда және тек әйелдің өзіне және ең алдымен баласына деген сауатсыздығы мен немқұрайлы қатынасы туралы айтады.
Пренатальды скрининг міндетті болуы керек қауіп топтары:
- 35 жастан асқан әйелдер.
- Ерте кезеңдерде жүктілікті тоқтату қаупінің болуы.
- Тарихтағы спонтанды (е) түсік(дер).
- Тарихтағы мұздатылған (лар) немесе регрессиялық (және e) жүктілік (лар).
- Кәсіби қауіптердің болуы.
- Скрининг нәтижелері бойынша бұрын диагноз қойылған хромосомалық ауытқулар және (немесе) ұрықтың даму ақаулары өткен жүктілікте немесе осындай ауытқулармен туылған балалардың болуы.
- Жүктіліктің ерте кезеңінде жұқпалы аурумен ауырған әйелдер.
- Жүктіліктің ерте кезеңдерінде жүкті әйелдерге тыйым салынған препараттарды қабылдаған әйелдер.
- Алкоголизмнің, нашақорлықтың болуы.
- Әйелдің отбасындағы немесе баланың әкесінің отбасындағы тұқым қуалайтын аурулар.
- Мен баланың анасы мен әкесінің қарым-қатынасымен тығыз байланыстымын.
Жүктіліктің 11-13 аптасындағы пренатальды скрининг екі зерттеу әдісінен тұрады - 1-ші триместрдің ультрадыбыстық скринингі және биохимиялық скрининг.
Скринингтік ультрадыбыстық
Зерттеуге дайындық:Егер ультрадыбыстық трансвагинальды түрде орындалса (зонд қынапқа енгізілсе), онда арнайы дайындық қажет емес. Егер ультрадыбыстық трансабдоминальды түрде орындалса (датчик алдыңғы іш қабырғасымен байланыста болса), онда зерттеу толық қуықпен жүргізіледі. Ол үшін одан 3-4 сағат бұрын зәр шығармау ұсынылады немесе зерттеуге бір жарым сағат қалғанда газсыз 500-600 мл су ішу ұсынылады.
Сенімді ультрадыбыстық мәліметтерді алу үшін қажетті жағдайлар. Нормаларға сәйкес, ультрадыбыстық түрдегі бірінші триместрдің скринингі жүргізіледі:
- 11 акушерлік аптадан ерте емес және 13 апта 6 күннен кешіктірмей.
- Ұрықтың КТР (коксик-париетальды өлшемі) 45 мм-ден кем емес.
- Баланың позициясы дәрігерге барлық өлшемдерді барабар қабылдауға мүмкіндік беруі керек, әйтпесе, ұрықтың орнын өзгерту үшін жөтелу, қозғалу, біраз уақыт жүру керек.
Ультрадыбыстық зерттеу нәтижесіндекелесі көрсеткіштер зерттеледі:
- КТР (коксигеальды-париетальды өлшем) - қабырғалық сүйектен кокцикске дейін өлшенеді.
- Бас шеңбері
- BDP (бипариетальды өлшем) - париетальды туберкулез арасындағы қашықтық
- Маңдай сүйегінен желке сүйекке дейінгі қашықтық
- Ми жарты шарларының симметриясы және оның құрылысы
- TVP (жаға кеңістігі қалыңдығы)
- Ұрықтың HR (жүрек соғу жиілігі).
- Иық сүйегінің, сан сүйегінің, сондай-ақ білек пен төменгі аяқтың сүйектерінің ұзындығы
- Ұрықтағы жүрек пен асқазанның орналасуы
- Жүректің және үлкен тамырлардың өлшемдері
- Плацентаның орналасуы және оның қалыңдығы
- Су саны
- Кіндік бауындағы тамырлардың саны
- Жатыр мойнының ішкі бөлігінің жағдайы
- Жатырдың гипертониясының болуы немесе болмауы
Алынған мәліметтердің шифрын шешу:
УДЗ нәтижесінде қандай патологияларды анықтауға болады?
1-ші триместрдегі ультрадыбыстық скрининг нәтижелері бойынша келесі аномалиялардың болмауы немесе болуы туралы айтуға болады:
- Трисомия 21 - ең көп таралған генетикалық ауру. Анықталудың таралуы 1:700 жағдайды құрайды. Пренатальды скринингтің арқасында Даун синдромы бар балалардың туу көрсеткіші 1:1100 жағдайға дейін төмендеді.
- Нерв түтігінің патологиялары(менингоцеле, менингомиелоцеле, энцефалоцеле және т.б.).
- Омфалоцеле - ішкі ағзалардың бөлігі алдыңғы іш қабырғасының тері астында грыжа қапшығында орналасқан патология.
- Патау синдромы - 13-хромосоманың трисомиясы. Пайда болу жиілігі орта есеппен 1:10 000 жағдайды құрайды. Бұл синдроммен туылған балалардың 95% ішкі ағзаларының ауыр зақымдануынан бірнеше айдың ішінде өледі. УДЗ-да – ұрықтың жүрек соғу жиілігі, ми дамуының бұзылуы, омфалоцеле, түтік тәрізді сүйектердің дамуы баяулауы.
- - 18 хромосомадағы трисомия. Пайда болу жиілігі 1:7000 жағдай. Бұл аналары 35 жастан асқан балаларда жиі кездеседі. УДЗ-де ұрықтың жүрек соғысы төмендеген, омфалоцеле, мұрын сүйектері көрінбейді, екі емес, бір кіндік артериясы.
- Триплоидия – генетикалық аномалия, онда қос жиынтықтың орнына үш есе хромосома жиынтығы болады. Ұрықтағы көптеген ақаулармен бірге жүреді.
- Корнелия де Ланж синдромы- ұрықтың әртүрлі даму ақаулары болатын генетикалық аномалия, ал болашақта ақыл-ой дамуының тежелуі. Аурудың жиілігі 1:10 000 жағдайды құрайды.
- Смит-Опиц синдромы- метаболизмнің бұзылуымен көрінетін аутосомды-рецессивті генетикалық ауру. Нәтижесінде балада көптеген патологиялар, ақыл-ой кемістігі, аутизм және басқа белгілер бар. Пайда болу жиілігі орта есеппен 1:30 000 жағдайды құрайды.
Даун синдромын диагностикалау туралы толығырақ
Көбінесе Даун синдромын анықтау үшін жүктіліктің 11-13 аптасында ультрадыбыстық зерттеу жүргізіледі. Диагностиканың негізгі көрсеткіші:
- Жаға кеңістігінің қалыңдығы (TVP). TVP - мойынның жұмсақ тіндері мен тері арасындағы қашықтық. Жаға кеңістігінің қалыңдығының ұлғаюы Даун синдромы бар баланың туылу қаупінің жоғарылауын ғана емес, сонымен қатар ұрықтағы басқа да генетикалық патологиялардың болуы мүмкін екенін көрсетуі мүмкін.
- Даун синдромы бар балаларда көбінесе 11-14 апта аралығында мұрын сүйегі көрінбейді. Бет контурлары тегістеледі.
Жүктіліктің 11 аптасына дейін аналық кеңістіктің қалыңдығы соншалықты аз, оны жеткілікті және сенімді түрде бағалау мүмкін емес. 14 аптадан кейін ұрықта лимфа жүйесі қалыптасады және бұл кеңістік әдетте лимфамен толтырылуы мүмкін, сондықтан өлшеу де сенімді емес. Жаға кеңістігінің қалыңдығына байланысты ұрықтағы хромосомалық ауытқулардың пайда болу жиілігі.
1-ші триместрдегі скрининг деректерін шешкен кезде, тек жаға кеңістігінің қалыңдығы әрекетке нұсқау емес екенін және баланың ауруға шалдығуының 100% ықтималдығын көрсетпейтінін есте ұстаған жөн.
Сондықтан 1-ші триместрдегі скринингтің келесі кезеңі жүзеге асырылады - β-hCG және PAPP-A деңгейін анықтау үшін қан алу. Алынған көрсеткіштерге сүйене отырып, хромосомалық патологияның болу қаупі есептеледі. Егер осы зерттеулердің нәтижелері бойынша қауіп жоғары болса, амниоцентез ұсынылады. Бұл дәлірек диагноз қою үшін амниотикалық сұйықтықты қабылдау.
Ерекше қиын жағдайларда кордоцентез қажет болуы мүмкін - талдау үшін сым қанын алу. Хорион виллусының биопсиясы да қолданылуы мүмкін. Бұл әдістердің барлығы инвазивті және ана мен ұрыққа қауіп төндіреді. Сондықтан оларды жүргізу туралы шешімді әйел мен оның дәрігері процедураны жүргізудің және бас тартудың барлық тәуекелдерін ескере отырып, бірлесіп шешеді.
Жүктіліктің бірінші триместрінің биохимиялық скринингі
Зерттеудің бұл кезеңі ультрадыбыстық зерттеуден кейін міндетті түрде жүзеге асырылады. Бұл маңызды шарт, өйткені барлық биохимиялық көрсеткіштер жүктілік мерзіміне дейін күніне байланысты. Күн сайын стандарттар өзгереді. Ал УДЗ жүктілік мерзімін дұрыс зерттеу үшін қажетті дәлдікпен анықтауға мүмкіндік береді. Қан тапсыру кезінде сізде КТР негізінде көрсетілген жүктілік мерзімімен ультрадыбыстық сканерлеудің нәтижелері болуы керек. Сондай-ақ, ультрадыбыстық сканерлеу мұздатылған жүктілікті, регрессивті жүктілікті анықтауы мүмкін, бұл жағдайда қосымша тексеру мағынасы жоқ.
Оқуға дайындық
Қан аш қарынға алынады! Бұл күні таңертең су ішу де қажет емес. Зерттеу тым кеш жүргізілсе, аздап су ішуге рұқсат етіледі. Бұл шартты бұзғанша, қан сынамасынан кейін бірден тамақты өзіңізбен бірге алып, жеңіл тамақ ішкен дұрыс.
Зерттеудің жоспарланған күнінен 2 күн бұрын диетадан күшті аллергендер болып табылатын барлық тағамдарды, тіпті егер сізде ешқашан аллергия болмаса да, алып тастау керек - бұл шоколад, жаңғақтар, теңіз өнімдері, сондай-ақ өте майлы және ысталған тағамдар. ет.
Әйтпесе, жалған нәтиже алу қаупі айтарлықтай артады.
β-hCG және PAPP-A қалыпты мәндерінен қандай ауытқулар көрсетуі мүмкін екенін қарастырыңыз.
β-hCG - адамның хорионикалық гонадотропині
Бұл гормонды хорион («ұрықтың қабығы») шығарады, осы гормонның арқасында ерте кезеңдерде жүктіліктің болуын анықтауға болады. Жүктіліктің алғашқы айларында β-hCG деңгейі біртіндеп артады, оның максималды деңгейі жүктіліктің 11-12 аптасында байқалады. Содан кейін β-hCG деңгейі бірте-бірте төмендейді, жүктіліктің екінші жартысында өзгеріссіз қалады.
| Жүктілік ұзақтығына байланысты адам хорионикалық гонадотропин деңгейінің қалыпты көрсеткіштері: | β-hCG деңгейінің жоғарылауы келесі жағдайларда байқалады: | β-hCG деңгейінің төмендеуі келесі жағдайларда байқалады: | |
| апта | β-hCG, нг/мл |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A, жүктілікке байланысты ақуыз-А
Бұл жүкті әйелдің денесінде плацента өндіретін ақуыз, жүктілік кезіндегі иммундық реакцияға жауап береді, сонымен қатар плацентаның қалыпты дамуы мен жұмыс істеуіне жауап береді.
MoM коэффициенті
Нәтижелерді алғаннан кейін дәрігер оларды MoM коэффициентін есептеу арқылы бағалайды. Бұл коэффициент осы әйелдегі көрсеткіштер деңгейінің орташа қалыпты мәннен ауытқуын көрсетеді. Әдетте MoM-коэффиценті 0,5-2,5 (көп жүктілік кезінде 3,5-ке дейін).
Әртүрлі зертханаларда коэффициент пен индикаторлардың деректері әртүрлі болуы мүмкін, гормон мен ақуыздың деңгейін басқа өлшем бірліктерде есептеуге болады. Сіз мақаладағы деректерді зерттеу үшін арнайы норма ретінде пайдаланбауыңыз керек. Нәтижелерді дәрігермен бірге түсіндіру қажет!
Содан кейін PRISCA компьютерлік бағдарламасын пайдалана отырып, алынған барлық көрсеткіштерді ескере отырып, әйелдің жасын, оның зиянды әдеттерін (темекі шегу), қант диабеті және басқа аурулардың болуын, әйелдің салмағын, ұрық санын немесе ЭКО болуын, генетикалық ауытқулары бар баланың туылу қаупі есептеледі. Жоғары тәуекел – 1:380-ден аз тәуекел.
Мысалы:Егер қорытынды 1:280 жоғары тәуекелді көрсетсе, бұл бірдей көрсеткіштерге ие 280 жүкті әйелдің біреуінде генетикалық патологиясы бар бала болады дегенді білдіреді.
Көрсеткіштер әртүрлі болуы мүмкін ерекше жағдайлар.
- IVF - β-hCG мәндері жоғары, ал PAPP-A - орташадан төмен болады.
- Әйел семіздікке шалдыққан кезде оның гормон деңгейі көтерілуі мүмкін.
- Көп жүктілікте β-hCG жоғарырақ және мұндай жағдайлардың нормалары әлі нақты белгіленбеген.
- Ананың қант диабеті гормон деңгейінің жоғарылауына әкелуі мүмкін.