الفحص الأول أثناء الحمل. كيف يفعلون ذلك ، التوقيت ، الذي يوضح كيفية الاستعداد ، معايير فك تشفير الموجات فوق الصوتية ، تجربة النساء في المنتديات. الفحص البيوكيميائي. معيار. فك رموز النتائج ما هي الاختبارات التي يتم إجراؤها في الفحص الأول
اقرأ أيضا
تبدأ كل أم حامل منذ لحظة الحمل في الاستماع إلى الكثير من الاختبارات والتحليلات والاستشارات الطبية. وبقدر ما قد يكون كل هذا مخيفًا للنساء الحوامل ، فبدون مثل هذه الدراسات لا يمكن الكشف عن المخاطر الجسيمة المحتملة المرتبطة بصحة الجنين. طوال الفترة بأكملها ، من الضروري الالتزام ببرنامج الوقاية بأكمله ، والذي يحدده طبيب أمراض النساء المعالج.
من المهم عدم إهمال التحليلات الموصى بها. يعتبر الفحص البيوكيميائي من أكثر الاختبارات إلزامية. على الرغم من الاسم غير الجذاب ، فإن هذا التحليل مفيد جدًا لبناء صورة لصحة الطفل الذي لم يولد بعد.
ما هذا
فحص الدم الكيميائي الحيوي هو تحليل ضيق إلى حد ما. يشير إلى فئات الاختبارات الأولية والإضافية. يكتشف علامات الأمراض مثل التهاب الكبد B والحصبة الألمانية. في الإصدار الموسع ، يسمح لك التحليل بتحديد وجود مرض الزهري وعدوى فيروس نقص المناعة البشرية في الدم.
ومع ذلك ، فإن الوظيفة الرئيسية للفحص هي تحديد استعداد الجنين للأمراض. كما توضح نتائج التحليل بوضوح كيفية تطور أمراض معينة في الجنين في المستقبل. في هذا الصدد ، يقوم الطبيب المعالج ببناء برنامج مرحلي للعلاج أو الوقاية من الأمراض ، ويسمح لك الفحص البيوكيميائي بتحديد عامل ال Rh وفصيلة الدم. ستكون هذه الخصائص مفيدة للغاية في المستقبل إذا احتاجت الأم إلى العلاج المناسب. لتعيين الأدوية الهرمونية الخطيرة ، من المهم معرفة عامل Rh للمرأة الحامل ونسلها.
يتضمن الإجراء فحص المشيمة ، والتي ستتشكل منها المشيمة لاحقًا ، وتقييم لهجة الرحم وحالة المبيضين. أثناء الدراسة ، تناسق نصفي الكرة الأرضية ودرجة تطور دماغ الجنين ، وجود وتماثل الذراعين والساقين ، الوضع الصحيح للقلب والمعدة ، طول عظم الفخذ والكتف والساعد وأسفل الساق يتم قياس العظام.
عند حساب مخاطر الإصابة بأمراض وراثية للجنين ، يتم أخذ ما يلي في الاعتبار ، اعتمادًا على أسبوع الحمل:
- سماكة مساحة الياقة (TVP) ، أي المسافة من السطح الداخلي لجلد الرقبة إلى السطح الخارجي للأنسجة الرخوة التي تغطي العمود الفقري العنقي. عادة ، 0.8 - 2.8 مم ، كلما زاد حجم منطقة ذوي الياقات البيضاء عن القاعدة ، زاد خطر حدوث خلل في الكروموسومات في الجنين. بتعبير أدق ، يمكن حساب هذا الخطر في إجمالي جميع بيانات الفحص في الأشهر الثلاثة الأولى من الحمل.
- وجود عظم أنفي. لمدة 12-13 أسبوعًا من الحمل ، يكون طول عظم الأنف عادة 3 مم على الأقل.
- مطابقة المعلمات الأنثروبولوجية للجنين مع عمر الحمل:
- قطر الرأس ثنائي القطب (BDP) ، المسافة من الجبهة إلى مؤخرة الرأس ، عند 13 أسبوعًا - بمتوسط 26 ملم ؛
- حجم العصعص الجداري (KTR) - الطول من عظم الذنب إلى التاج ، عادة من 45 إلى 84 ملم ؛
- معدل ضربات القلب (HR) ؛ 147-171 نبضة في الدقيقة في 13 أسبوعًا.
ملاحظة.من المستحيل تشخيص متلازمة داون والأمراض الجينية الأخرى بناءً على بيانات الموجات فوق الصوتية فقط. من الضروري تقييم النتائج التي تم الحصول عليها بالاقتران مع مؤشرات التشوهات الصبغية التي تم الحصول عليها من فحص الدم.
الكيمياء الحيوية للدم
يؤخذ الدم للتحليل الكيميائي الحيوي من الوريد في الصباح الباكر على معدة فارغة. إنه يتحقق من مستوى مؤشرين مهمين للأمراض الجينية التي تشكل الغدد التناسلية المشيمية البشرية () - وهو هرمون موجود فقط في جسم المرأة الحامل:
- بيتا مجاني (β) قوات حرس السواحل الهايتية. مسؤول عن دعم وتطور الحمل ، يتم إفرازه بواسطة خلايا قشرة الجنين (المشيمة).
إذا كان المؤشر أقل من الطبيعي ، فيمكننا التحدث عن خطر الإجهاض ، وقصور المشيمة ، والحمل خارج الرحم ، واحتمال الإصابة بمتلازمة إدواردز في الجنين. لا يمكن أن يكون تجاوز مستوى β-hCG المجاني بسبب طفرات الكروموسومات ، بما في ذلك متلازمة داون ، ولكن أيضًا في حالات الحمل المتعددة أو داء السكري لدى الأمهات. - بروتين PAPP-A (بروتين البلازما). يتم تصنيعه بواسطة البلازما ، ويضمن تطور وعمل المشيمة ، وهو مسؤول عن المناعة.
قد يشير ناتج المؤشر خارج القاعدة إلى أمراض وراثية محتملة للجنين ، بالإضافة إلى زيادة نبرة الرحم وانحدار الحمل وخطر الإجهاض.
قد تكون زيادة BDP من أعراض وجود ورم في المخ أو فتق ، وتطور استسقاء الرأس.
في الحالة الأولى ، توقف الحمل ، مع استسقاء الرأس ، يوصف العلاج بالمضادات الحيوية.
كما أن الاستخفاف الشديد برأس الجنين لا يبشر بالخير ، لأنه أحد أعراض تخلف الدماغ. كقاعدة عامة ، يتم إنهاء هذا الحمل.
يتضمن مؤشرًا مهمًا آخر - حجم عظم الأنف. قد تكون هذه العلامة ، مثل TVP ، علامة على تطور متلازمة داون في الجنين.
على الرغم من حقيقة أن فحص ما قبل الولادة في مرحلة مبكرة (10-11 أسبوعًا) لا يسمح لنا بتقدير حجم عظم الأنف ، إلا أنه خلال هذه الفترة لا يزال مرئيًا على الشاشة.
بالفعل في 12-13 أسبوعًا ، يجب أن تُظهر الموجات فوق الصوتية قبل الولادة أن عظم الأنف طبيعي ، ويعتبر حجم 3 مم على الأقل هو القاعدة.
![]()
يتضمن الفحص الكيميائي الحيوي الأول قبل الولادة اختبار مستويات هرمونين ، وهذا هو السبب في أنه يسمى أيضًا "الاختبار المزدوج".
يساعد الفحص الكيميائي الحيوي على تحديد وتحديد مستوى هرمون hCG في دم الأم المستقبلية ، وكذلك فحص بلازما الدم لوجود وكمية البروتين (PAPP).
كلتا هاتين المادتين موجودة في الدم فقط عند النساء اللواتي يحملن طفلاً.
بمجرد إجراء أول فحص كيميائي حيوي قبل الولادة ، يتم إجراء فك تشفير النتائج النهائية مع مراعاة المعايير المعمول بها:
- يجب أن يكون مستوى قوات حرس السواحل الهايتية في الثلث الأول من الحمل 0.5 - 2 مول ؛
- يجب أن يكون مستوى PAPP في الثلث الأول من الحمل من 9 إلى 13 أسبوعًا - 0.17 - 6.01 mU / ml.
قد يكون الانحراف الشديد عن المعايير المعمول بها في اختبار ما قبل الولادة من أعراض تطور متلازمات داون أو إدواردز ، ولكن الطبيب فقط هو الذي يمكنه الحكم على وجود مثل هذه الأمراض ، ولكن مع مراعاة الفحوصات الإضافية.
اختبار الكيمياء الحيوية قبل الولادة في الفصل الثاني
إذا كان اختبار ما قبل الولادة في الثلث الأول من الحمل يمكن أن يكتشف ما يصل إلى 95 ٪ من حالات تشوهات الكروموسومات ، فإن اختبار الفحص قبل الولادة في الوقت المناسب في الثلث الثاني من الحمل لا يقل إفادة في هذا الصدد.
لكن الغرض الرئيسي من الفحص الثاني قبل الولادة هو الكشف عن عيوب الأنبوب العصبي والتشوهات الجنينية الأخرى ، وكذلك إجراء الحسابات التي تسمح لك لاحقًا بتحديد مخاطر الأمراض الوراثية أو الكروموسومات الخلقية ، من بينها:
- متلازمة باتو
- الأمراض الوراثية متلازمة شيرشيفسكي تيرنر ومتلازمة سميث أوبيتز ؛
- تعدد الصبغيات.
كقاعدة عامة ، بعد اجتياز الأم للفحص الشامل الأول ، يتم وصف فحص الثلث الثاني إما بناءً على طلب الوالدين المستقبليين ، أو على النحو الذي يحدده الطبيب في حالات محددة.
يتم إجراء الفحص في الثلث الثاني من الحمل لمدة 16-20 أسبوعًا. يتم تقييم المعلمات البيوكيميائية لدم الأم الحامل في 16-18 أسبوعًا من الولادة.
قبل التبرع بالدم لتحليله ، يجب أن تصطحب المرأة الحامل معها نتائج الموجات فوق الصوتية في الثلث الأول من الحمل والتي تشير إلى عمر الحمل الدقيق.
قبل التبرع بالدم لإجراء تحليل كيميائي حيوي ، يقوم الطبيب الذي يوجه المرأة الحامل للفحص بملء استبيان الفحص الثاني معها ، حيث يشير إلى نتائج الموجات فوق الصوتية والمصطلح ومعايير TVP و CRT.
كل هذه بيانات الفحص بالموجات فوق الصوتية في الثلث الأول من الحمل ، نظرًا لأن الموجات فوق الصوتية الثانية في الأسبوع 16-18 من السابق لأوانه ، يتم إجراؤها في 20-21 أسبوعًا.
تأخذ المرأة الحامل الاستبيان الذي تم ملؤه وفقًا لجميع القواعد إلى المختبر ، حيث تأخذ الدم من أجل قوات حرس السواحل الهايتية و AFP و NES.
الشيء الرئيسي هو إجراء الاختبارات على معدة فارغة ، وعشية الإجراء لا تأكل الأطعمة المالحة والحارة والدهنية ، والتي يمكن أن تشوه النتائج.
عندما تكون نتائج الفحص الكيميائي الحيوي للثلث الثاني جاهزة ، يفحص الطبيب المعلومات الواردة ويقارنها بالمعايير المعمول بها للاختبار الثلاثي ، ويعطي توصيات للأم الحامل أو يصف إجراءات إضافية.
وكالة فرانس برس ، قوات حرس السواحل الهايتية وإستريول الحرة
بحلول الأسبوع السادس عشر من الحمل ، يمكن لزيادة أو انخفاض مستوى البروتين الجنيني في الدم تحديد عيب الأنبوب العصبي والعيوب الأخرى الموضحة في الجدول التالي بدقة.
HCG (موجهة الغدد التناسلية المشيمية) - يتم إنتاجه أولاً عن طريق غشاء الجنين ، ثم عن طريق المشيمة.
إذا كان الهرمون طبيعيًا ، فإن الحمل يسير بأمان ، ولكن إذا كشف الاختبار البيوكيميائي قبل الولادة عن وجود شذوذ ، فهناك عدة أسباب لذلك ، وهي مذكورة في الجدول أدناه.
NEZ (استريول غير مقترن ، مجاني) - ينتج الهرمون أولاً عن طريق غشاء المشيمة ، ثم الجنين نفسه. مع زيادة مدة الحمل ، تحدث زيادة في NEZ في دم الأم الحامل.
يعتبر الانخفاض أو الزيادة الملحوظة في الهرمون أحد أعراض اضطراب الحمل أو علم أمراض نمو الجنين.
يمكن أن تحدث الانحرافات عن القاعدة للأسباب التالية:
| E3 - إستريول مجاني | |
| ترقية | خفضت |
| فاكهة كبيرة | خطر الإجهاض |
| حمل متعدد | قهر الجنين |
| خطر الولادة المبكرة (مع زيادة قوية في EZ) | عدوى داخل الرحم |
| متلازمة داون | |
| اضطراب الأنبوب العصبي | |
| انتهاك تطور الأعضاء الداخلية للجنين | |
| تناولت المرأة الحامل مخدرات ممنوعة في مركزها | |
| قصور الجنين المشيمي | |
التفسير الصحيح للنتائج مهم جدا. إذا أكد الفحص الثاني أن البيانات التي تم الحصول عليها ليست ضمن النطاق الطبيعي ، فمن الضروري استشارة الطبيب.
لا يستبعد الفحص الثاني قبل الولادة النتائج الإيجابية الكاذبة والسلبية الكاذبة.
لذلك ، لا ينبغي للأمهات الحوامل تفسير المخاطر بشكل مستقل ، والتي يمكن في النهاية أن تؤثر بشكل كبير على نظامهن العصبي.
إذا كانت نتائج الفحص الثاني قبل الولادة غير طبيعية جدًا ، فلا ينبغي اعتبار هذه الحقيقة حُكمًا ، على الأقل حتى يتم إجراء دراسات إضافية.
تواجه كل امرأة حامل فحصًا في الثلث الأول من الحمل ثم فحصًا في الفصل الثاني. عندما كنت حاملاً لأول مرة ، قيل لي إنني بحاجة إلى إجراء فحص. ما هو ولماذا - لم يشرحوا بالتفصيل ، كان عليّ البحث عن معلومات على الإنترنت بنفسي. بعد كل شيء ، من المهم التحضير لهذه الدراسة بشكل صحيح حتى تكون النتائج موثوقة قدر الإمكان. ولكن حتى التحضير الدقيق لن يمنحك ضمانًا بنسبة 100٪ لصحة النتائج.
اقرأ في هذا المقال لماذا الفحص في الثلث الأول من الحمل ، وما هي الدراسات التي يتضمنها هذا المفهوم ، وكيفية التحضير لها وكيفية فك رموز النتائج.
الفحص - ما هو؟

فحص الثلث الأول من الحمل هو دراسة خاصة للجنين بحثًا عن التشوهات. يتم الفحص من 10 إلى 13 أسبوعًا. في عيادة ما قبل الولادة ، يتم إخبار جميع النساء الحوامل تمامًا بالحاجة إلى مثل هذه الدراسة ، ويتم إعطاؤهن الإحالات. لكن المرأة التي في وضع يمكنها أن ترفض الفحص. في هذه الحالة ، سيُطلب منها كتابة رفض كتابي.
لقد أجريت كلا الاختبارين الفرعيين خلال حملي الأول وما زلت أتذكر كم كنت قلقة وعصبية. لأنني عرفت حالة قيل فيها لامرأة أنها ستنجب طفلاً مصاباً بمتلازمة داون ، لكنها لم تجر الإجهاض. نتيجة لذلك ، ولد طفل يتمتع بصحة جيدة. هل يمكنك تخيل ما مرت به خلال تلك الأشهر التسعة؟
لسوء الحظ ، هناك أيضًا أخطاء من الطبيعة المعاكسة. لا يمكن للفحص دائمًا التنبؤ بميلاد طفل مريض.
يتكون الفحص نفسه من دراستين - الموجات فوق الصوتية والتبرع بالدم من الوريد من أجل الكيمياء الحيوية. من الناحية المثالية ، يجب إجراء هذين الإجراءين في نفس اليوم للحصول على نتائج أكثر دقة.
من المهم جدًا إجراء الفحص في الثلث الأول من الحمل للفئات التالية من النساء:
- من تعرضن لإجهاضين أو أكثر أو ولادات مبكرة ؛
- أولئك الذين فاتهم حمل سابق ؛
- الذين لديهم أقارب أو أطفال يعانون من أمراض وراثية ؛
- العمر فوق 35
- إذا كانت المرأة مصابة بعدوى فيروسية أو بكتيرية في المراحل المبكرة ؛
- إذا كانت المرأة تتناول أدوية لا ينبغي أن تتناولها المرأة الحامل ؛
- إذا كانت المرأة الحامل على علاقة أسرية وثيقة مع والد الطفل ؛
- من لديه وظيفة "ضارة" ؛
- مع إدمان الكحول والتبغ والمخدرات.
ما هي الأمراض التي تم الكشف عنها في الفحص الأول.
عند الفحص في الثلث الأول من الحمل ، يتم إجراء دراسات لتحديد هذه الأمراض:
- متلازمة داون.هذا هو علم أمراض الكروموسومات ، عندما يكون في الزوج الحادي والعشرين من الكروموسومات ، بدلاً من اثنين ، هناك ثلاثة كروموسومات. هذه المتلازمة ليست نادرة ، فهناك حالة واحدة لكل 700 جنين. يزداد خطر الإصابة بهذه المتلازمة مع تقدم عمر الأم.
- متلازمة باتو.وهو أيضًا من أمراض الكروموسومات ، عندما يكون هناك نسخة إضافية من الكروموسوم 13 في الخلايا. معدل ولادة الأطفال المصابين بهذه المتلازمة هو 1 من 7000 أو 10000. يموت الأطفال الذين يولدون بهذه الحالة المرضية في معظم الحالات قبل سن عام واحد ، لأن لديهم تشوهات شديدة في النمو.
- متلازمة إدواردز.هذا هو مرض الكروموسومات ، عندما يكون هناك ثلاثة كروموسومات في الزوج الثامن عشر من الكروموسومات. مع هذا المرض ، هناك العديد من التشوهات المختلفة. تحدث هذه المتلازمة في 1 طفل في 5000-7000.
- متلازمة سميث أوبيتز.هذا مرض وراثي ناتج عن طفرات جينية. يؤدي هذا إلى تعطيل عملية التمثيل الغذائي للكوليسترول ، وهو أمر ضروري للجنين من أجل التطور السليم للدماغ والجهاز العصبي والأطراف والوظائف الهامة الأخرى. معدل انتشار المرض هو 1 في 20.000 - 30.000.
- ثلاثي.هذا شذوذ كروموسومي نادر. في هذه الحالة ، بدلاً من 46 كروموسومًا (23 من الأب ، 23 من الأم) ، يمتلك الجنين 69 كروموسومًا. في معظم الحالات ، تنتهي حالات الحمل هذه بالإجهاض ، ويقل عدد الأطفال الذين يولدون أحياء ، ولكن مع اضطرابات متعددة.
- متلازمة دي لانج.سبب هذا المرض هو الطفرات الجينية. يمكن أن يكون الضرر الذي يلحق بالأعضاء الداخلية متفاوت الخطورة.
- أومفلوسيلة. هذا تشوه شديد عندما تكون أعضاء تجويف بطن الطفل (الأمعاء والكبد) في الخارج ، في الحبل السري ، الذي يتمدد.
- علم أمراض الأنبوب العصبي.
توقيت الفحص في الثلث الأول والاستعداد له.
يجب أن يتم الفحص الأول بين بداية الأسبوع العاشر ونهاية الأسبوع الثالث عشر. ومن الأفضل القيام بذلك في الأسبوع 11-12. سيخبرك طبيب أمراض النساء بأفضل لحظة ، بناءً على تاريخ آخر دورة شهرية.
الفحص الأول بعد 13 أسبوعًا لا يمكن اعتباره موثوقًا به.
التحضير لفحص الموجات فوق الصوتية.يمكن القيام بهذا الإجراء بطريقتين: عبر المهبل والبطن.
تعتبر الطريقة المهبلية أكثر دقة من الموجات فوق الصوتية عبر البطن. يتم إجراء هذا الموجات فوق الصوتية باستخدام مستشعر خاص يتم إدخاله في المهبل. في هذه الحالة ، يتم وضع الواقي الذكري على المستشعر ، وهو مشحم بهلام خاص. في مثل هذه الموجات فوق الصوتية ، يتم تحديد ما إذا كان هناك تهديد بالإجهاض ، وما إذا كان هناك تهديد بانفصال المشيمة. التحضير الخاص لمثل هذا الموجات فوق الصوتية غير مطلوب ، يتم إجراؤه على المثانة الفارغة.
إذا كنت تفضل إجراء فحص بالموجات فوق الصوتية للبطن (من خلال جدار البطن) ، فسيتعين عليك ملء مثانتك. للقيام بذلك ، قبل نصف ساعة من الدراسة ، اشرب 0.5-1 لتر من الماء بدون غاز ولا تذهب إلى المرحاض. بالنسبة إلى الموجات فوق الصوتية في الثلث الثاني من الحمل ، لم تعد بحاجة إلى القيام بذلك. من المستحسن أن تكون الأمعاء فارغة. أي ، قبل 4 ساعات على الأقل من الفحص بالموجات فوق الصوتية ، لا داعي لتناول الطعام.
التحضير لأخذ عينات الدم.
لكي تكون النتيجة دقيقة قدر الإمكان ، عليك اتباع القواعد المهمة. أولاً ، تبرع بالدم على معدة فارغة. هذا يعني أنه قبل 6 ساعات على الأقل من هذه الدراسة ، لا يمكنك تناول الطعام. يمكنك شرب بعض الماء ، لكن لا تنجرف.
ثانيًا ، قبل يوم أو يومين من تقديم هذا التحليل ، تحتاج إلى "الجلوس" على نظام غذائي خاص. في هذا اليوم ، لا يمكنك تناول أي شيء مدخن ، دهني ، مقلي ، حار. واستبعد أيضًا الشوكولاتة والحمضيات والمأكولات البحرية.
بالمناسبة ، من الأفضل استبعاد الشوكولاتة والحمضيات والفراولة من النظام الغذائي للحوامل تمامًا حتى لا يكون الطفل عرضة للحساسية. لا يمكنك تناول الأطعمة الدهنية ، لأنه سيكون من المستحيل الحصول على مصل طبيعي من دمك ، وسوف تضيع أموال الكيمياء الحيوية.
يجب أن تأتي للتبرع بالدم بنتائج الفحص بالموجات فوق الصوتية ، لأن المؤشرات الموجودة في فحص الدم ترتبط ارتباطًا وثيقًا بعمر الحمل. سوف تتلقى نتائج الكيمياء الحيوية في غضون أسبوع ونصف.
فك رموز نتائج الفرز الأول.
معايير الموجات فوق الصوتية في الأشهر الثلاثة الأولى.

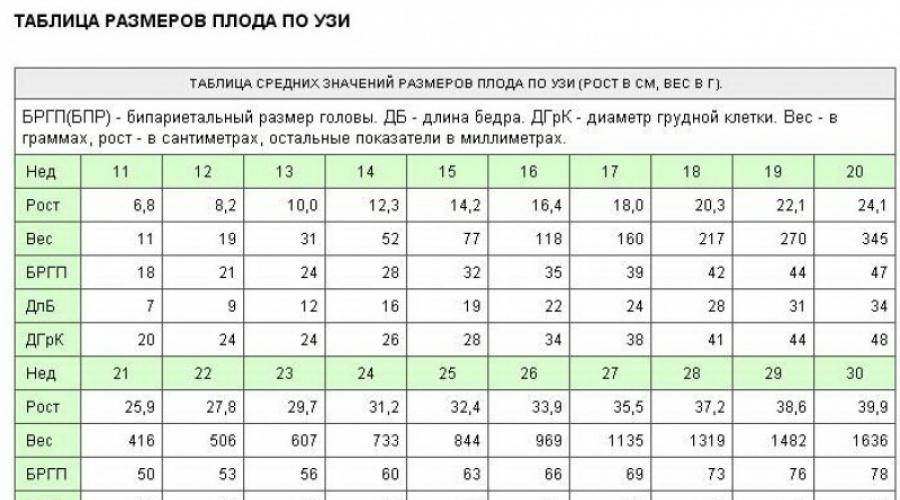
حجم العصعص الجداري للجنين (KTR).المعدل يعتمد على مدة الحمل. في الجدول ، راجع معايير هذا المؤشر.
سماكة مساحة الياقة (TVP). يعتبر هذا المؤشر مهمًا جدًا في فحص الاضطرابات الوراثية.
يمكن اعتبار حجم TVP الذي يزيد عن 3 مم خطرًا للإصابة بمتلازمة داون أو متلازمة إدواردز.
عظم الأنف.
يعتبر هذا المؤشر مهمًا جدًا ، لأنه في متلازمة داون لا يتم اكتشاف هذا العظم في المراحل المبكرة.
عادة ، في الأسبوع 10-11 ، يتم الكشف عن هذا العظم بالفعل بالموجات فوق الصوتية ، ولكن لا يتم قياسه. في عمر 12-13 أسبوعًا ، يجب ألا يقل حجم عظم الأنف عن 3 مم. إذا كان هذا المؤشر أقل من الطبيعي ، وكانت منطقة ذوي الياقات البيضاء أكبر ، فقد يشير ذلك إلى تطور متلازمة داون.
معدل ضربات قلب الجنين.
حجم ثنائي القطبية (BDP)هي المسافة بين الدرنات الجدارية.
كما تقيس الموجات فوق الصوتية حجم الأعضاء الداخلية ، وتقيم الحالة وانزياح المشيمة ، وتنظر إلى الأوعية السرية. سيحدد الموجات فوق الصوتية عمر الحمل الدقيق.
فك رموز نتائج فحص الدم للهرمونات.
بعد الموجات فوق الصوتية ، سوف تحتاج إلى التبرع بالدم من الوريد للهرمونات. اقرأ معايير اختبار الدم البيوكيميائي في الثلث الأول من الحمل هنا. هذه المرة ، يتم فحص الدم بحثًا عن علامتين - β-hCG (موجهة الغدد التناسلية المشيمية البشرية) و PAPP-A (البروتين A المرتبط بالحمل).
موجهة الغدد التناسلية المشيمية.
إذا كانت مستويات هذا الهرمون خفضت، فهذا يشير إلى وجود مرض في المشيمة أو زيادة خطر الإصابة بمتلازمة إدواردز. زيادةيمكن أن تكون كمية هذه الهرمونات مع تطور متلازمة داون. وأيضاً سيكون هذا الهرمون أكثر من الطبيعي أثناء الحمل بتوأم.
RAPP-A. هذا بروتين تنتجه المشيمة. تزداد كمية هذه البروتينات مع تقدم العمر الحملي.
أيضًا ، عند تحليل الدم ، يقومون بحساب معامل MoM. عادة ، يكون هذا المعامل 0.5-2.5 في هذه المرحلة من الحمل. إذا كان الحمل توأماً ، فيمكن أن يصل إلى 3.5 شهريًا.
إذا كانت نسبة الشهر أقل من 0.5 - يتم تفسير ذلك على أنه خطر الإصابة بمتلازمة إدواردز ، مقارنة بالشهر الذي يزيد عن 2.5 - خطر الإصابة بمتلازمة داون.
كيف يتم حساب مخاطر الأمراض الخلقية في الجنين؟
بعد اجتياز الفحص ، يجب أن تحصل على نتائج الفحص. يجب أن تشير هذه النتائج إلى مخاطر كل متلازمة فردية. على سبيل المثال ، خطر متلازمة داون هو 1: 380. وهذا يعني أن النساء اللواتي حصلن على نفس نتائج الفحص يلدن طفلًا مريضًا من بين 380 طفلًا سليمًا.
يتم إجراء مثل هذا الحساب باستخدام برنامج كمبيوتر خاص ، يتم فيه إدخال بيانات الموجات فوق الصوتية الخاصة بك ، ونتائج اختبار الدم البيوكيميائي ، وكذلك العمر ، والخصائص الفردية للجسم ، والأمراض المصاحبة والأمراض ، والعوامل الضارة. وبالفعل في مجموع كل هذه المعلمات ، يقوم البرنامج بحساب المخاطر.
يُعتقد أن خطر 1: 250-1: 380 مرتفع. في هذه الحالة ، تتم إحالتهم دائمًا للتشاور مع أخصائي علم الوراثة. للحصول على تشخيص دقيق ، سيُعرض على الوالدين الخضوع لدراسات إضافية: بزل السلى أو خزعة من الزغابات المشيمية. يمكن أن تكون هذه الدراسات مهددة لحياة الطفل (1٪ من الأطفال يموتون بعد هذا التدخل). ولكن بعد إجراء بزل السلى ، مع ضمان بنسبة 100٪ تقريبًا ، سيتم إخبارك ما إذا كان الطفل يتمتع بصحة جيدة أم لا.
إذا كان خطر الإصابة بالأمراض منخفضًا ، فسيتم إرسال المرأة الحامل في الفصل الثاني للفحص الروتيني الثاني.
ما الذي يؤثر على نتائج الفحص.
كما كتبت أعلاه ، يمكن أن تكون نتائج الفرز خاطئة. هناك عوامل يمكن أن تؤثر على النتيجة النهائية.
- إذا كانت المرأة الحامل مصابة بالسمنة ، فسيتم زيادة كمية الهرمونات ، على الرغم من أن هذا لا يشير إلى أمراض الجنين. وفي حالة قلة وزن الأم الحامل ، ستكون كمية الهرمونات أقل من الطبيعي.
- مع مرض السكري في الأشهر الثلاثة الأولى ، ستكون كمية الهرمونات أقل من المعدل الطبيعي. في هذه الحالة ، ستكون نتائج فحص الدم غير موثوقة.
- إذا كانت المرأة حاملًا بتوأم ، فسيتم إجراء فحص الموجات فوق الصوتية لها فقط ، لأن المعايير الدقيقة للهرمونات غير معروفة.
- إذا حدث الحمل نتيجة الإخصاب في المختبر ، فسيكون مستوى hCG أعلى من الطبيعي ، وسيكون PAPP أقل.
- يمكن أن تؤثر الحالة العاطفية للمرأة التي تم فحصها أيضًا. لذلك ، من الأفضل عدم التفكير في السيئ ، ولكن ضبط النتائج الجيدة وعدم القلق.
ميزات الفحص في الأشهر الثلاثة الأولى.
الفحص بالموجات فوق الصوتية لمتلازمة داون.
في هذا المرض ، في 70٪ من الحالات في الثلث الأول من الحمل ، يكون عظم الأنف غير مرئي. لكن يجب أن تعلم أنه في بعض الأحيان قد لا يتم تحديد هذا العظم عند الأطفال الأصحاء. منطقة الياقة أكثر من 3 مم. انتهاك تدفق الدم في التدفق الوريدي. تسارع ضربات القلب وتضخم المثانة. الفك العلوي أصغر من الطبيعي. يتم تنعيم ملامح الوجه.
متلازمة إدواردز.
نبضات القلب أقل من الطبيعي. لم يتم تحديد عظم الأنف. شريان سري واحد بدلاً من شريانين. هناك قيلة سرية (عندما تكون بعض الأعضاء الداخلية خارج كيس الفتق).
متلازمة باتو.
ضعف نمو الدماغ. تسارع ضربات القلب. أومفلوسيلة. حجم الجنين أصغر من المتوقع في هذا الوقت.
من الأفضل إجراء الفحص في الثلث الأول من الحمل في مكان واحد للحصول على أكثر النتائج موثوقية. يلعب التحضير المناسب للفحص والموقف الإيجابي دورًا مهمًا أيضًا. تذكر أن الفحص ليس تشخيصًا. وفي حالة زيادة المخاطر ، ستساعد الدراسات الإضافية فقط في إثبات الحقيقة.
الطريقة الحديثة في الفحوصات أثناء الحمل تنص على أن الأم الحامل يجب أن تفعل ذلك ثلاث مراتتمر - مرة واحدة في كل فصل من مراحل الحمل. وعلى الرغم من أن المصطلح نفسه مخيف بعض الشيء مع اسمه الطبي "المرعب" غير العادي ، فلا يوجد شيء مقلق أو غير عادي بشأنه. الفحص هو مجرد فحص عام شامل للمرأة الحامل والجنين من أجل تحديد المؤشرات المختلفة وتحديد الانحرافات المحتملة.
التحضير للفحص
يتطلب إجراء الفحص الأول أثناء الحمل إعدادًا دقيقًا والامتثال لعدد من المتطلبات والتوصيات. مع مرور الفحوصات والفصول اللاحقة ، ستصبح قائمة التدابير التحضيرية أصغر بكثير.
قبل الفحص الأول قبل الولادة ، يجب على المرأة القيام بما يلي:
- في غضون يوم واحد قبل الفحص ، رفض استخدام الأطعمة المحتملة (الفواكه الحمضية والمأكولات البحرية وما إلى ذلك) ؛
- الامتناع عن الأطعمة المقلية والدهنية ؛
- في الصباح الذي يسبق الفحص ، الامتناع عن الإفطار حتى لحظة أخذ عينات الدم لتحليلها ؛
- استعدادًا لممر البطن (عن طريق البطن) ، املأ المثانة بسائل بشرب 0.5 لتر من الماء بدون غاز قبل نصف ساعة من الفحص.
معلومةبالإضافة إلى ذلك ، من المستحسن إجراء إجراءات النظافة المعتادة ، مع استبعاد استخدام مستحضرات التجميل المنكهة أو منتجات النظافة.
القيم القياسية
عند اجتياز الفرز الأول خاص انتبه على الما يلي المؤشراتو امتثالهمالقيم القياسية الموصى بها.
يوصف هذا النوع من الفحص للنساء اللواتي تم تشخيصهن بالحمل من 11 إلى 13 أسبوعًا. المرحلة الأولى من الفحص الأول أثناء الحمل هي الفحص بالموجات فوق الصوتية. بعد ذلك ، يتم إرسال المرأة الحامل لإجراء فحص الدم البيوكيميائي.
مثل هذه الأحداث تجعل من الممكن تحديد العيوب الجينية والأمراض في بنية الجنين والاستجابة لها في الوقت المناسب.
كيف تستعد للفحص الأول؟
يتضمن الإجراء قيد النظر نوعين من الفحص ، يحتاج كل منهما إلى إعداد معين.
الموجات فوق الصوتية
يمكن القيام به بطريقتين:
- خارجي (بطني).يعطى بالمثانة الممتلئة ، لذلك ، 30-60 دقيقة قبل بدء الإجراء ، يجب على المرأة الحامل شرب نصف لتر على الأقل من الماء النقي بدون غاز ، أو عدم التبول قبل 3-4 ساعات من بدء الفحص بالموجات فوق الصوتية .
- مهبلي.هذا النوع من الفحص لا يتطلب تحضيرًا خاصًا. تطلب بعض العيادات من المرضى الحضور للموعد مع حفاضاتهم الخاصة ، والقفازات المعقمة والواقي الذكري لمحول طاقة الموجات فوق الصوتية. كل هذا يمكن شراؤه من أي صيدلية تقريبًا.
(اختبار مزدوج)
ينص على التدابير التحضيرية التالية ، والتي يمكن أن يؤثر تجاهلها بشكل كبير على نتائج الاختبار:
- قبل 2-3 أيام من التحليل ، يجب على المرأة الحامل الامتناع عن الأطعمة الدهنية والمالحة (اللحوم والمأكولات البحرية) والحمضيات والشوكولاتة. الشيء نفسه ينطبق على الفيتامينات المتعددة.
- يجب التبرع بالدم على معدة فارغة. يجب أن تكون الوجبة الأخيرة قبل 4 ساعات على الأقل من الاختبار.
- ينصح الأطباء أيضًا باستبعاد الجماع قبل يومين من الفحص.
كيف يتم الفحص الأول للحامل وماذا يظهر؟
يجب أن يبدأ النوع المحدد من الفحص بـ. بعد كل شيء ، فإن التشخيص بالموجات فوق الصوتية هو الذي يجعل من الممكن تحديد عمر الحمل بدقة - وهذا مهم جدا للمرحلة الثانية من الفرز: الاختبار المزدوج.بعد كل شيء ، ستكون مؤشرات الدم ، على سبيل المثال ، لمدة 11 و 13 أسبوعًا مختلفة.
بالإضافة إلى ذلك ، إذا كشف الفحص بالموجات فوق الصوتية عن تلاشي الجنين أو وجود تشوهات خطيرة فيه ، فلن تكون هناك حاجة لفحص الدم البيوكيميائي.
وبالتالي ، في وقت اجتياز المرحلة الثانية من الفحص الأول ، يجب أن يكون لدى المرأة الحامل استنتاج طبيب الموجات فوق الصوتية في يديها.
إجراء الموجات فوق الصوتية
يفضل نوع الفحص قيد الدراسة تحديد هذه العيوب الجسدية للجنين:
- تأخر في النمو.
- وجود أمراض خطيرة.
أيضا بفضل الموجات فوق الصوتية يتم تحديد عمر الحمل ، عدد الأجنة في الرحم ، يتم تحديد تاريخ الميلاد التقريبي.

في الثلث الأول من الحمل ، يتم فحص المؤشرات التالية على جهاز الموجات فوق الصوتية:
- المسافة من العصعص إلى الجزء الجداري من الرأس.تسمى هذه المعلمة أيضًا بحجم العصعص الجداري (KTR). في الأسبوع الحادي عشر من الحمل ، يختلف CTE في حدود 42-50 ملم ، في الأسبوع الثاني عشر - 51-59 ملم ، في الثالث عشر - 62-73 ملم.
- حجم عظم الأنف.في الأسبوع الحادي عشر ، لا يتم تصورها. في 12-13 أسبوعًا ، تكون معلماتها أكثر من 3 مم.
- المسافة بين درنات المنطقة الجدارية، أو الحجم ثنائي القطبية (BDP). عادة ، يجب أن يكون هذا المؤشر 17 ملم في الأسبوع الحادي عشر ؛ 20 مم في 12 أسبوعًا ؛ 26 ملم في الأسبوع الثالث عشر من الحمل.
- محيط رأس الجنين.
- المسافة من الجبهة إلى مؤخرة الرأس.
- هيكل الدماغ، تناسق وحجم نصفي الكرة ، نوعية الجمجمة المغلقة.
- معدل ضربات القلب (HR).عن طريق هذه المعلمة ، يمكن الكشف عن عدم انتظام ضربات القلب. عند قياس معدل ضربات القلب ، يجب على أخصائية الموجات فوق الصوتية توخي الحذر الشديد: نظرًا لقصر مدة الحمل ، من الممكن الخلط بين نبض أوعية المريض ونبض قلب الجنين. عادة ، يتراوح المؤشر المعني بين: 153-177 في الأسبوع الحادي عشر من الحمل ؛ 150-174 - في الأسبوع الثاني عشر ؛ 147-171 - في الثالث عشر.
- معلمات القلب وشرايينه.
- هيكل عظم الفخذ والكتف والساق.
- المسافة بين السطح الداخلي والخارجي لجلد الرقبة ،أو سماكة مساحة ذوي الياقات البيضاء (TVP). عادة ، يكون هذا المؤشر: في الأسبوع الحادي عشر من الحمل 1.6-2.4 مم ؛ في الأسبوع الثاني عشر - 1.6-2.5 مم ؛ في الأسبوع الثالث عشر - 1.7-2.7 ملم.
- هيكل المشيمة (المشيمة) وموقعها.عند اكتشاف تقشير المشيماء ، يتم تحديد أحجامه وما إذا كان هناك ميل للتقدم. ظاهرة مماثلة يمكن أن تثير اكتشاف وشكاوى المرأة الحامل من الألم.
- شكل وحجم كيس الصفارجودة إمداد الحبل السري بالأوعية. عادة ما يتناقص حجم كيس الصفار بحلول الأسبوع الثاني عشر من الحمل ، وفي وقت التشخيص بالموجات فوق الصوتية ، يجب أن يكون ورمًا كيسيًا صغيرًا (4-6 مم) مستدير الشكل.
- هيكل الرحم وملحقاته. يتم إيلاء اهتمام خاص للمبايض: في المراحل المتأخرة من الحمل ، من الصعب فحصها.
في وقت الفحص الأول بالموجات فوق الصوتية يجب وضع الجنين بشكل صحيححتى يتمكن الأخصائي من إجراء فحص نوعي وإجراء القياسات اللازمة.
إذا لم يتم وضع الطفل بشكل صحيح ، يُطلب من المريض التدحرج من ظهره إلى جانبه أو السعال أو القرفصاء.
اختبار مزدوج (المعايير والتفسير)
في هذا النوع من الفحص ، يتم أخذ الدم من الوريد على معدة فارغة.

الفرز البيوكيميائي ضروري لتحديد المعلمات التالية:
1- الحمل بالبروتين (PAAP) -أ )
يتم إنتاج هذا البروتين من المشيمة ويزداد مع مسار الحمل.
عادة ، تكون مؤشرات هذا البروتين على النحو التالي:
- 11 - 12 أسبوعًا: 0.77 - 4.76 عسل / مل.
- 12 - 13 أسبوعًا: 1.04-6.01 ملي مولاري / مل.
- من 13 إلى 14 أسبوعًا: 1.48-8.54 وحدة / مل.
قد يرجع انخفاض كمية PAAP-A إلى الانحرافات التالية:
- هناك تهديد بالإجهاض.
- يعاني الجنين النامي من متلازمة داون أو متلازمة إدواردز أو مرض وراثي آخر.
غالبًا ما لا يكون لزيادة مستوى PAAP-P في دم الأم المستقبلية قيمة تشخيصية مهمة.
2. مقادير موجهة الغدد التناسلية المشيمية البشرية (قوات حرس السواحل الهايتية)
يتم إنتاج هذا الهرمون في الأسابيع الأولى من الحمل ، ويصل إلى أقصى حد له في الأسبوع الثاني عشر من الحمل ، وبعد ذلك تنخفض كمية الهرمون المعني.
من خلال دراسة مؤشرات كمية قوات حرس السواحل الهايتية في دم المرأة الحامل ، من الممكن تحديد وجود / عدم وجود تشوهات صبغية.
في ورقة الاستنتاج ، تتم كتابة هذه المعلمة في العمود "free β-hCG".
في الأشهر الثلاثة الأولى من الحمل ، يكون معيار هذا الهرمون كما يلي:
- الأسبوع الحادي عشر: 17.3 - 130.2 نانوغرام / مل.
- الأسبوع الثاني عشر: 13.3-128.4 نانوغرام / مل.
- الأسبوع الثالث عشر: 14.3-114.7 نانوغرام / مل.
قد تشير المستويات المرتفعة من قوات حرس السواحل الهايتية إلى عدة ظواهر:
- يعاني الجنين النامي من متلازمة داون.
- الأم مصابة بداء السكري.
- تعاني الحامل من تسمم شديد.
قد يحدث انخفاض في مستوى الهرمون المعني على خلفية العوامل التالية:
- هناك خطر الإجهاض.
- تشكل الحمل خارج تجويف الرحم
- فشل المشيمة في أداء وظائفها الأساسية.
- يعاني الجنين من متلازمة إدواردز.
ما هي الأمراض التي يمكن اكتشافها عند فحص الثلث الأول من الحمل؟
في الأشهر الثلاثة الأولى من الحمل ، من خلال الفحوصات ، من الممكن تحديد أو الشك في وجود الأمراض التالية:
- أخطاء في بنية الأنبوب العصبي (القيلة السحائية).
- متلازمة داون. معدل انتشار هذا المرض: 1: 700. مكّن الكشف في الوقت المناسب عن هذه الحالة المرضية من تقليل معدل ولادة الأطفال المرضى (1 لكل 1100 حالة).
- الفتق السري (السرة). يظهر الفحص بالموجات فوق الصوتية أن الأعضاء الداخلية موجودة في كيس الفتق وليس في تجويف البطن.
- متلازمة إدواردز (1: 7000). يتميز بانخفاض معدل ضربات القلب ، وقيلة السرة ، وعدم كفاية عدد الأوعية الدموية على الحبل السري ، وغياب (عدم القدرة على تصور) عظم الأنف. النساء الحوامل فوق سن 35 سنة في خطر.
- ثلاثي. مع هذا المرض ، بدلاً من 46 ، يوجد 69 كروموسومًا في البويضة المخصبة. قد تحدث هذه الظاهرة بسبب التركيب غير الصحيح للبويضة ، أو عندما يخترق حيوانان منويان بويضة واحدة. في كثير من الأحيان ، مع مثل هذه الحالات الشاذة ، لا تحمل النساء جنينًا أو تلد أطفالًا ميتين. في تلك الحالات النادرة التي كان من الممكن فيها ولادة طفل حي ، تقتصر فترة حياته على بضعة أيام / أسابيع.
- مرض باتو (1: 10000). تؤكد الموجات فوق الصوتية على التخلف في بنية الدماغ ، والعظام الأنبوبية ، وزيادة معدل ضربات القلب ، والقيلة السامة. في كثير من الأحيان ، يعيش الأطفال الذين يولدون بتشخيص مماثل شهرين كحد أقصى.
- متلازمة سميث ليملي أوبيتز (1: 30000). إنه نتيجة لاضطرابات وراثية ، بسبب الاستيعاب النوعي للكوليسترول مستحيل. علم الأمراض قيد الدراسة قادر على إثارة العديد من التشوهات في النمو ، وأخطرها أخطاء في عمل الدماغ والأعضاء الداخلية.
لتأكيد بعض الأمراض المذكورة أعلاه ، فإنه مطلوب تدابير تشخيصية إضافية ،وفي معظم الحالات تكون غازية.

ما الذي يمكن أن يؤثر على النتائج وهل يمكن للطبيب أن يخطئ في الفحص الأول؟
الفحص في الأشهر الثلاثة الأولى من الحمل له عيوب معينة.
من ناحية أخرى ، لا يزال من الضروري إجراء فحص: الكشف في الوقت المناسب عن مرض معين سيجعل من الممكن إنهاء الحمل (إذا كان الجنين يعاني من انحرافات شديدة) ، أو اتخاذ تدابير للحفاظ على الحمل (إذا كان هناك) تهديد).
على أي حال ، سيكون من المفيد لأي أم حامل أن تعرف أن نتائج الفحص الإيجابية الكاذبة يمكن أن تحدث في المواقف التالية:
- سابقة بمعنى البِيْئَة.مع التلقيح الاصطناعي ، ستكون معلمات الجزء القذالي للجنين أعلى بنسبة 10-15٪ من المعتاد. سيُظهر الاختبار المزدوج زيادة في كمية hCG ، ومستوى منخفض (يصل إلى 20٪) من PAAP-A.
- وزن الأم الحامل:النحافة الشديدة هي نتيجة لانخفاض كمية الهرمونات ، ومع السمنة لوحظت الظاهرة المعاكسة.
فحص الفحص - مجموعة من الإجراءات للتنبؤ بتشوهات تطور الجنين. يتضمن الحدث التحكم بالموجات فوق الصوتية واختبار الدم البيوكيميائي. تعد نتائج الفحص الأول في الثلث الأول من الحمل جزءًا مهمًا جدًا من مجموعة الإجراءات المعقدة للتحكم في مسار الحمل.
دائمًا ما يرتبط توقع طفل بمشاعر بهيجة. ليست كل امرأة مستعدة لتحمل خبر ولادة طفل مريض.
مهم!يتم تنفيذ الإجراء الأول من 11 أسبوعًا إلى 13 أسبوعًا و 6 أيام من لحظة إخصاب البويضة. الموجات فوق الصوتية - التشخيص هو وسيلة فعالة ودقيقة تكشف في الوقت المناسب عن أمراض الحمل والانحرافات في نمو الجنين عن القاعدة.
غالبًا ما تكون الأسرة الصغيرة غير مستعدة لظهور طفل ذي احتياجات خاصة.
يسمح فحص الثلث الأول من الحمل بتجنب المضاعفات المحتملة في الولادة والتنبؤ بشكل موثوق بميلاد طفل مصاب باضطرابات صبغية.

يكشف التشخيص بالموجات فوق الصوتية عن عيوب في الجينوم:
- مرض داون. سمك ثنية منطقة ذوي الياقات البيضاء يتجاوز القاعدة. تسارع ضربات القلب ، يتم تقصير عظم الأنف ، وتزداد الفجوة بين العينين.
- الشذوذ في تطور الأنبوب العصبي. تشمل مجموعة التشوهات الكروموسومية الشديدة السنسنة المشقوقة ، وعدم اندماج العمود الفقري ، والتشوهات في العمود الفقري وأنسجة المخ.
- توطين أعضاء البطن في تشكيل فتق على جدار البطن (السرة).
- متلازمة باتو. يتضمن مجمع الأعراض زيادة في تواتر تقلصات القلب ، وتخلف نظام الهيكل العظمي ، وقيلة السرة ، وأمراض الدماغ ، وزيادة المثانة. نادرًا ما يعيش الطفل أكثر من 12 شهرًا.
- متلازمة إدواردز. انخفاض معدل ضربات القلب ، وجود شريان سري واحد (طبيعي - 2) ، قيلة سرية ، عظام أنفية غير مرئية. يموت الأطفال في غضون عام.
- ثلاثي. يرافقه تشوهات متعددة في الدماغ. انخفاض معدل ضربات القلب ، السرة ، تضخم الحوض الكلوي.
- مرض دي لانج. يصل خطر الأصل الجيني للشذوذ إلى 25٪. يصاحب نمو الطفل تخلف عقلي تدريجي.
- مجمع أعراض سميث - أوبيتز. تسبب وراثيا في انتهاك عمليات التمثيل الغذائي. يرافقه التشوهات العقلية والتوحد والاضطرابات العصبية وأمراض المنطقة القحفية الوجهية.
- مرض تيرنر. زيادة معدل ضربات القلب وتأخر النمو داخل الرحم.
رفض الفحص بالموجات فوق الصوتية ، يجب أن يكون الأب والأم على دراية بمسؤولية الطفلمن على وشك أن يولد. إن الأخبار التي تفيد بعدم وجود احتمال لحدوث تشوهات في الكروموسومات الجنينية تسمح للمرأة بالاستمتاع بتوقع الأمومة دون قلق.
ماذا سيظهر؟
الإجراء قيد التقدم عبر المهبلأو عبر البطنطريق. في الحالة الثانية ، يتم تنفيذ الحدث بمثانة ممتلئة.

بناءً على نتائج المسح ، يحلل المتخصص المؤشرات المهمة:
- KTP - الفجوة بين العصعص والعظم الجداري.
- BDP - الفجوة بين درنات التاج (مؤشر ثنائي الوالدين).
- المسافة بين عظم القذالي والجبهي.
- هيكل الدماغ وتماثلها.
- سمك ثنية منطقة الياقة (TVP).
- عدد ضربات القلب لكل وحدة زمنية (HR).
- حجم العظام الأنبوبية للجنين (عظم العضد ، عظم الفخذ ، أسفل الساق ، الساعد).
- توطين الأعضاء (القلب والمعدة).
- نسب القلب والأوعية الرئيسية.
- تقييم الطبقة وتوطين المشيمة.
- كمية السائل الأمنيوسي.
- عدد الأوعية في الحبل السري.
- أمراض الأعضاء التناسلية الداخلية.
- تقييم نغمة الرحم.
 أثناء التشخيص ، يفحص الطبيب بنية الجنين ، ويقارن المسافة بين العصعص والجدار (KTR) مع عمر الحمل الذي تم تشخيصه.
أثناء التشخيص ، يفحص الطبيب بنية الجنين ، ويقارن المسافة بين العصعص والجدار (KTR) مع عمر الحمل الذي تم تشخيصه.
للحصول على تشخيص موثوق ، يجب أن يتجاوز CTE 45 مم.
قد تكون الزيادة في الحجم مقارنة بالمعيار بسبب نمو جنين كبير.يشير الانخفاض في الاعتلال الدماغي الرضحي المزمن إلى الحمل الفائت ، وخطر الإجهاض ، والتهابات في جسم الأم ، وتشوهات في الكروموسومات.
في حالة الاشتباه في إجراء تقييم غير صحيح لعمر الحمل ، يتم وصف الموجات فوق الصوتية الثانية بعد 10 أيام ، ويتم مراقبة تطور الجنين في الديناميات. لمنع حدوث مأساة ، توصف المرأة بالفحص في الأشهر الثلاثة الأولى من الحمل باستخدام الموجات فوق الصوتية.
فك التشفير والقواعد
يعتبر TVP أحد الأعراض الهامة لتشخيص متلازمة داون. فِهرِس سماكة مساحة طوقيتحدد سمك ثنية العنق المتكونة بين العنق وجلد الجنين. يشير التناقض بين الحجم وعمر الحمل إلى خطر تطور جنين مصاب بتشوهات جينومية.
تعتبر المؤشرات التالية طبيعية بالنسبة للفحص الأول في الفصل الأول.
الجدول 1. معايير الفحص الأول في الثلث الأول من الحمل.
| نأخذ المصطلح ، أسابيع | متوسط قيمة KTP ، مم | TVP ، مم | عظم الأنف ، مم | معدل ضربات القلب في الدقيقة | BPR ، مم |
| 10 | 33 – 41 | تصل إلى 2.2 | مرئي | 161 – 179 | 14 |
| 11 | ما يصل إلى 50 | ما يصل إلى 2.4 | مرئي | 153 – 177 | 17 |
| 12 | ما يصل إلى 59 | ما يصل إلى 2.5 | أكثر من 3 | 150 – 174 | 20 |
| 13 | لا يزيد عن 73 | ما يصل إلى 2.7 | أكثر من 3 | 147 – 171 | 26 |
القيمة التشخيصية المهمة هي BDP ، أو المسافة بين جدران العظام الجدارية ، والتي تميز حجم رأس الجنين. تشير قيم BDP الكبيرة إلى جنين كبير ، يتيح لك التشخيص المبكر الاستعداد للولادة.
بالإضافة إلى ذلك ، قد يشير BDP إلى أمراض الدماغ مثل الفتق الدماغي ، استسقاء الرأس. يشير الانحراف التنازلي إلى وجود تشوهات.تتجلى الأمراض المحتملة من خلال التكوين غير الصحيح لعظم الأنف ، وهو انتهاك لمعدل ضربات القلب. بفحص عمل القلب ، يقوم الطبيب بتشخيص تشوهات قلب الجنين.
عواقب وأسباب الانحرافات
تخضع المعلومات الواردة لتحليل الكمبيوتر ، والذي يحدد احتمال ولادة طفل مصاب بأمراض الجينوم. خطر علم الأمراض له ثلاثة تدرجات- مستوى منخفض ، عتبة ، مرتفع.
يعتبر الاحتمال المرتفع 1: 100.هذا يعني أن كل مائة امرأة لديها مثل هذه المؤشرات ستلد طفلاً يعاني من تشوهات في النمو. في هذه الحالة ، تقرر الأسرة مدى ضرورة نتائج الفحص الجراحي ، مما يزيد من خطر إنهاء الحمل.
تحدد قيم العتبة خطر الإصابة بالمرض في النطاق من 1: 100 إلى 1: 350.تتطلب مثل هذه الحالة التشاور مع أخصائي الوراثة لتحديد المخاطر.
لدى الغالبية العظمى من النساء الحوامل معدلات أعلى من 1: 350 ، وهو مؤشر إيجابي للطفل والأم.
 إذا أكدت النتائج السلبية للكيمياء الحيوية للدم تشخيص التشوهات الجينية في نمو الجنين ، يُعرض على المرأة الإنهاء الطبي للحمل.
إذا أكدت النتائج السلبية للكيمياء الحيوية للدم تشخيص التشوهات الجينية في نمو الجنين ، يُعرض على المرأة الإنهاء الطبي للحمل.
من الضروري الحصول على مشورة طبيب وراثة مؤهل يوصي بإجراء فحص باضع (أخذ عينات من خلايا المشيمة).
هذا الإجراء له مخاطر منخفضة للإجهاض ،تحديد علم أمراض الجنين في الأسبوع 13.
يتطلب تأكيد التشوهات قرارًا محددًا. بموافقة المريضة ، يتم إنهاء الحمل في فترة تتراوح من 14 إلى 16 أسبوعًا. يتم ملاحظة النتائج التي تختلف عن المعيار لعدد من الأسباب:
- السمنة وانخفاض وزن الأم.
- حمل متعدد؛
- تاريخ مرض السكري.
- إجراء بزل السلى (اختبار السائل الأمنيوسي) قبل أقل من أسبوعين من الفحص ؛
- يمكن أن تؤثر الحالة النفسية والعاطفية السلبية للمريض على النتائج.
استنتاج
لا يترك التأخير في فحص الموجات فوق الصوتية في الثلث الأول من الحمل وقتًا لاتخاذ قرار مستنير. إذا تجاوز عمر الحمل 20 أسبوعًا ، يتم إجراء ولادة اصطناعية لأسباب طبية ، مما يؤثر سلبًا على الحالة العاطفية للمرأة وأفراد الأسرة.

يمكن توقع نتائج الفحص في غضون 3 أسابيع.تقوم العيادات الخاصة بإجراء الدراسة في غضون أسبوعين. الفترة من 10 إلى 12 أسبوعًا هي الفترة المثلى للموجات فوق الصوتية الأولى كجزء من فحص الثلث الأول من الحمل.
سمعت كل امرأة حامل تقريبًا شيئًا عن الفحص في الأشهر الثلاثة الأولى من الحمل (فحص ما قبل الولادة). ولكن في كثير من الأحيان ، حتى أولئك الذين اجتازوها بالفعل لا يعرفون بالضبط ما هو موصوف له.
وبالنسبة للأمهات الحوامل اللواتي لم يقمن بذلك بعد ، فإن هذه العبارة بشكل عام تبدو مخيفة في بعض الأحيان. وهو يخيف فقط لأن المرأة لا تعرف كيف يتم ذلك ، وكيف تفسر النتائج التي تم الحصول عليها لاحقًا ، ولماذا يحتاجها الطبيب. ستجد إجابات لهذه الأسئلة والعديد من الأسئلة الأخرى المتعلقة بهذا الموضوع في هذه المقالة.
لذلك ، اضطررت أكثر من مرة للتعامل مع حقيقة أن امرأة ، بعد أن سمعت عرضًا غير مفهوم وغير مألوف للكلمات ، بدأت في رسم صور فظيعة في رأسها أخافتها ، مما جعلها ترغب في رفض تنفيذ هذا الإجراء. لذلك ، فإن أول ما سنخبرك به هو ما تعنيه كلمة "فحص".
الفرز (فحص اللغة الإنجليزية - الفرز) - هذه طرق بحث متنوعة يمكن استخدامها على نطاق واسع في مجموعات كبيرة من الأشخاص ، نظرًا لبساطتها وأمانها وتوافرها ، لتحديد عدد من العلامات. قبل الولادة يعني قبل الولادة. وبالتالي ، يمكننا إعطاء التعريف التالي لمفهوم "الفحص قبل الولادة".
فحص الأشهر الثلاثة الأولى من الحمل عبارة عن مجموعة من الدراسات التشخيصية المستخدمة في النساء الحوامل في سن حمل معينة لاكتشاف التشوهات الجسيمة للجنين ، فضلاً عن وجود أو عدم وجود علامات غير مباشرة لأمراض الجنين أو التشوهات الجينية.
الفترة المسموح بها للفحص في الفصل الأول هي 11 أسبوعًا - 13 أسبوعًا و 6 أيام (انظر). لا يتم إجراء الفحص في وقت مبكر أو لاحقًا ، حيث في هذه الحالة ، لن تكون النتائج التي تم الحصول عليها مفيدة وموثوقة. تعتبر الفترة المثلى هي 11-13 أسبوعًا من الحمل.
من الذي تمت إحالته للفحص في الثلث الأول من الحمل؟
وفقًا للأمر رقم 457 الصادر عن وزارة الصحة في الاتحاد الروسي لعام 2000 ، يوصى بإجراء فحص ما قبل الولادة لجميع النساء. يمكن للمرأة أن ترفض ذلك ، ولن يقودها أحد بالقوة إلى هذه الدراسات ، لكن القيام بذلك أمر متهور للغاية ولا يتحدث إلا عن أمية المرأة وموقفها المهمل تجاه نفسها ، وقبل كل شيء ، تجاه طفلها.
مجموعات الخطر التي يجب أن يكون فحص ما قبل الولادة إلزاميًا:
- النساء اللواتي يبلغن من العمر 35 عامًا أو أكبر.
- وجود تهديد بإنهاء الحمل في المراحل المبكرة.
- الإجهاض التلقائي (هـ) في التاريخ.
- تجمد (ق) أو تراجع (و) الحمل (الحمل) في التاريخ.
- وجود مخاطر مهنية.
- تم تشخيص شذوذ الكروموسومات سابقًا و (أو) تشوهات الجنين بناءً على نتائج الفحص في حالات الحمل السابقة ، أو وجود أطفال ولدوا بمثل هذه الحالات الشاذة.
- النساء المصابات بمرض معد في بداية الحمل.
- النساء اللواتي تناولن أدوية ممنوعة على المرأة الحامل في مراحل الحمل الأولى.
- وجود الإدمان على الكحول والمخدرات.
- أمراض وراثية في أسرة المرأة أو في أسرة والد الطفل.
- أنا على صلة وثيقة بالعلاقة بين أم وأب الطفل.
يتكون الفحص قبل الولادة من 11 إلى 13 أسبوعًا من الحمل من طريقتين بحثيتين - الفحص بالموجات فوق الصوتية في الثلث الأول من الحمل والفحص الكيميائي الحيوي.
فحص الموجات فوق الصوتية
التحضير للدراسة:إذا تم إجراء الموجات فوق الصوتية عبر المهبل (يتم إدخال المسبار في المهبل) ، فلا يلزم تحضير خاص. إذا تم إجراء الموجات فوق الصوتية عبر البطن (يكون المستشعر على اتصال بجدار البطن الأمامي) ، يتم إجراء الدراسة بمثانة ممتلئة. للقيام بذلك ، يوصى بعدم التبول قبل 3-4 ساعات ، أو قبل ساعة ونصف من الدراسة ، شرب 500-600 مل من الماء بدون غاز.
الشروط اللازمة للحصول على بيانات الموجات فوق الصوتية الموثوقة. وفقًا للمعايير ، يتم إجراء فحص في الثلث الأول من الحمل في شكل الموجات فوق الصوتية:
- ليس قبل 11 أسبوعًا من الولادة ولا يتجاوز 13 أسبوعًا و 6 أيام.
- KTR (حجم العصعص الجداري) للجنين لا يقل عن 45 ملم.
- يجب أن يسمح وضع الطفل للطبيب بأخذ جميع القياسات بشكل مناسب ، وإلا فمن الضروري السعال والحركة والمشي لفترة حتى يغير الجنين وضعه.
نتيجة الموجات فوق الصوتيةيتم دراسة المؤشرات التالية:
- KTR (حجم العصعص الجداري) - يقاس من العظم الجداري إلى العصعص
- محيط الرأس
- BDP (حجم ثنائي الجدار) - المسافة بين الدرنات الجدارية
- المسافة من العظم الجبهي إلى العظم القذالي
- تناظر نصفي الكرة المخية وهيكلها
- TVP (سماكة مساحة الياقة)
- معدل ضربات القلب للجنين
- طول عظم العضد وعظم الفخذ وكذلك عظام الساعد وأسفل الساق
- موقع القلب والمعدة في الجنين
- أبعاد القلب والأوعية الكبيرة
- موقع المشيمة وسمكها
- عدد المياه
- عدد الأوعية في الحبل السري
- حالة نظام عنق الرحم الداخلي
- وجود أو عدم وجود فرط تنسج الرحم
فك تشفير البيانات المستلمة:
ما هي الأمراض التي يمكن اكتشافها نتيجة الموجات فوق الصوتية؟
وفقًا لنتائج الفحص بالموجات فوق الصوتية في الثلث الأول من الحمل ، يمكننا التحدث عن غياب أو وجود الحالات الشاذة التالية:
- يعتبر التثلث الصبغي 21 أكثر الاضطرابات الوراثية شيوعًا. معدل انتشار الكشف 1: 700 حالة. بفضل فحص ما قبل الولادة ، انخفض معدل المواليد للأطفال المصابين بمتلازمة داون إلى 1: 1100 حالة.
- أمراض الأنبوب العصبي(القيلة السحائية ، والقيلة السحائية ، والقيلة الدماغية وغيرها).
- Omphalocele هو علم الأمراض الذي يقع فيه جزء من الأعضاء الداخلية تحت جلد جدار البطن الأمامي في كيس الفتق.
- متلازمة باتو هي تثلث صبغي للكروموسوم 13. معدل تكرار حدوثه هو في المتوسط 1: 10000 حالة. 95 ٪ من الأطفال الذين يولدون بهذه المتلازمة يموتون في غضون بضعة أشهر بسبب تلف شديد في الأعضاء الداخلية. على الموجات فوق الصوتية - معدل ضربات قلب الجنين السريع ، ضعف نمو الدماغ ، قيلة السرة ، إبطاء نمو العظام الأنبوبية.
- تثلث الصبغي 18 كروموسوم. معدل الحدوث هو 1: 7000 حالة. وهو أكثر شيوعًا عند الأطفال الذين تزيد عمر أمهاتهم عن 35 عامًا. في الموجات فوق الصوتية ، هناك انخفاض في ضربات قلب الجنين ، القيلة السارية ، عظام الأنف غير مرئية ، شريان سري واحد بدلاً من اثنين.
- ثلاثي الصبغيات هو شذوذ وراثي حيث توجد مجموعة ثلاثية من الكروموسومات بدلاً من مجموعة مزدوجة. يصاحبها تشوهات متعددة في الجنين.
- متلازمة كورنيليا دي لانج- شذوذ وراثي يكون فيه الجنين يعاني من تشوهات مختلفة ، وفي المستقبل ، تخلف عقلي. معدل الإصابة هو 1: 10000 حالة.
- متلازمة سميث أوبيتز- مرض وراثي وراثي متنحي يتجلى في اضطراب التمثيل الغذائي. نتيجة لذلك ، يعاني الطفل من العديد من الأمراض والتخلف العقلي والتوحد وأعراض أخرى. وتيرة حدوثها في المتوسط 1: 30000 حالة.
المزيد عن تشخيص متلازمة داون
في الغالب ، يتم إجراء فحص بالموجات فوق الصوتية في الأسبوع 11-13 من الحمل للكشف عن متلازمة داون. المؤشر الرئيسي للتشخيص هو:
- سماكة مساحة الياقة (TVP). TVP هي المسافة بين الأنسجة الرخوة للرقبة والجلد. قد تشير الزيادة في سماكة مساحة ذوي الياقات البيضاء ليس فقط إلى زيادة خطر إنجاب طفل مصاب بمتلازمة داون ، ولكن أيضًا إلى إمكانية حدوث أمراض وراثية أخرى في الجنين.
- في الأطفال الذين يعانون من متلازمة داون ، في أغلب الأحيان لمدة 11-14 أسبوعًا ، لا يتم تصور عظم الأنف. يتم تنعيم ملامح الوجه.
قبل 11 أسبوعًا من الحمل ، تكون سماكة مساحة الياقة صغيرة جدًا بحيث لا يمكن تقييمها بشكل كافٍ وموثوق. بعد 14 أسبوعًا ، يتشكل الجهاز اللمفاوي في الجنين ويمكن عادةً ملء هذه المساحة بالليمفاوية ، وبالتالي لا يمكن الاعتماد على القياس أيضًا. تواتر حدوث تشوهات الكروموسومات في الجنين ، وهذا يتوقف على سمك مساحة الطوق.
عند فك تشفير بيانات الفحص في الثلث الأول من الحمل ، يجب أن نتذكر أن سماكة مساحة ذوي الياقات البيضاء وحدها ليست دليلًا للعمل ولا تشير إلى احتمال إصابة طفل بمرض بنسبة 100٪.
لذلك ، يتم تنفيذ المرحلة التالية من الفحص في الثلث الأول - أخذ الدم لتحديد مستوى β-hCG و PAPP-A. بناءً على المؤشرات التي تم الحصول عليها ، يتم حساب خطر الإصابة بأمراض الكروموسومات. إذا كان الخطر وفقًا لنتائج هذه الدراسات مرتفعًا ، فيُقترح إجراء بزل السلى. هذا هو أخذ السائل الأمنيوسي لتشخيص أكثر دقة.
في الحالات الصعبة بشكل خاص ، قد تكون هناك حاجة لبزل الحبل السري - أخذ دم الحبل السري للتحليل. يمكن أيضًا استخدام خزعة الزغابات المشيمية. كل هذه الأساليب جائرة وتنطوي على مخاطر للأم والجنين. لذلك ، فإن قرار إجرائها يقرره المرأة وطبيبها معًا ، مع مراعاة جميع مخاطر إجراء العملية ورفضها.
الفحص البيوكيميائي في الأشهر الثلاثة الأولى من الحمل
تتم هذه المرحلة من الدراسة بالضرورة بعد الموجات فوق الصوتية. هذه حالة مهمة ، لأن جميع المعلمات البيوكيميائية تعتمد على عمر الحمل حتى اليوم. كل يوم تتغير المعايير. وتتيح لك الموجات فوق الصوتية تحديد عمر الحمل بالدقة اللازمة لإجراء دراسة مناسبة. في وقت التبرع بالدم ، يجب أن يكون لديك بالفعل نتائج فحص الموجات فوق الصوتية مع عمر الحمل المحدد بناءً على KTP. أيضًا ، قد يكشف الفحص بالموجات فوق الصوتية عن حمل متجمد ، وحمل متراجع ، وفي هذه الحالة لا يكون للفحص الإضافي أي معنى.
التحضير للدراسة
يؤخذ الدم على معدة فارغة! من غير المرغوب فيه حتى شرب الماء في صباح هذا اليوم. إذا تم إجراء الدراسة بعد فوات الأوان ، يُسمح بشرب بعض الماء. من الأفضل أن تأخذ الطعام معك وتناول وجبة خفيفة مباشرة بعد أخذ عينات الدم ، بدلاً من انتهاك هذه الحالة.
قبل يومين من اليوم المحدد للدراسة ، يجب أن تستبعد من النظام الغذائي جميع الأطعمة التي تحتوي على مسببات الحساسية القوية ، حتى لو لم تكن لديك حساسية تجاهها من قبل - وهي الشوكولاتة والمكسرات والمأكولات البحرية ، وكذلك الأطعمة الدهنية جدًا والمدخنة. اللحوم.
خلاف ذلك ، يزداد خطر الحصول على نتائج خاطئة بشكل كبير.
ضع في اعتبارك ما قد تشير إليه الانحرافات عن القيم الطبيعية لـ β-hCG و PAPP-A.
β-hCG - موجهة الغدد التناسلية المشيمية البشرية
يتم إنتاج هذا الهرمون عن طريق المشيماء ("قشرة" الجنين) ، وبفضل هذا الهرمون ، من الممكن تحديد وجود الحمل في المراحل المبكرة. يزداد مستوى β-hCG تدريجيًا في الأشهر الأولى من الحمل ، ويلاحظ المستوى الأقصى عند 11-12 أسبوعًا من الحمل. ثم ينخفض مستوى β-hCG تدريجيًا ، ويبقى دون تغيير طوال النصف الثاني من الحمل.
| المستويات الطبيعية لموجهة الغدد التناسلية المشيمية ، اعتمادًا على مدة الحمل: | لوحظ زيادة في مستوى β-hCG في الحالات التالية: | لوحظ انخفاض في مستوى β-hCG في الحالات التالية: | |
| أسابيع | β- قوات حرس السواحل الهايتية ، نانوغرام / مل |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A ، بروتين A المرتبط بالحمل
وهو بروتين تنتجه المشيمة في جسم المرأة الحامل ، وهو مسؤول عن الاستجابة المناعية أثناء الحمل ، كما أنه مسؤول عن التطور الطبيعي للمشيمة وعملها.
معامل MoM
بعد تلقي النتائج ، يقوم الطبيب بتقييمها عن طريق حساب معامل MoM. يوضح هذا المعامل انحراف مستوى المؤشرات لدى هذه المرأة عن متوسط القيمة العادية. عادة ، يكون معامل MoM 0.5-2.5 (مع الحمل المتعدد يصل إلى 3.5).
قد تختلف بيانات المعامل والمؤشرات في المعامل المختلفة ، ويمكن حساب مستوى الهرمون والبروتين في وحدات القياس الأخرى. يجب ألا تستخدم البيانات الواردة في المقالة كمعايير خاصة بدراستك. من الضروري تفسير النتائج مع طبيبك!
بعد ذلك ، باستخدام برنامج الكمبيوتر PRISCA ، مع مراعاة جميع المؤشرات التي تم الحصول عليها ، عمر المرأة ، عاداتها السيئة (التدخين) ، وجود مرض السكري وأمراض أخرى ، وزن المرأة ، عدد الأجنة أو وجود أطفال الأنابيب ، يتم حساب خطر إنجاب طفل مصاب بتشوهات وراثية. الخطر العالي هو خطر أقل من 1: 380.
مثال:إذا كان الاستنتاج يشير إلى وجود مخاطر عالية تبلغ 1: 280 ، فهذا يعني أنه من بين 280 امرأة حامل لديها نفس المؤشرات ، سيكون لدى واحدة طفل مصاب بعلم الأمراض الوراثي.
حالات خاصة حيث قد تكون المؤشرات مختلفة.
- ستكون قيم IVF - β-hCG أعلى ، و PAPP-A - أقل من المتوسط.
- عندما تكون المرأة بدينة ، قد ترتفع مستويات الهرمون لديها.
- في حالات الحمل المتعددة ، يكون β-hCG أعلى ولم يتم بعد تحديد معايير مثل هذه الحالات بدقة.
- يمكن أن يتسبب سكري الأمهات في ارتفاع مستويات الهرمونات.